|
|
|
نوشته شده توسط : ایران ماداس
گاستروپارزی یا فلج معده به بیماری ای گفته میشود که در آن سیستم عصبی پاراسمپاتیک (عصبهایی که مسئول کنترل فعالیتهای گوارشی هستند) که بر روی عضلات معده اثر میگذارد، آسیب میبیند. در این بیماری، حرکت معده کاهش مییابد و عصاره غذا به صورت بطری در معده نگه میماند به جای آنکه به روده بزرگ منتقل شود. این بیماری معمولاً به دلیل آسیب به عصبهایی که معده را کنترل میکنند، ایجاد میشود.
علت گاستروپارزی کودکان
گاستروپارزی یا فلج معده در کودکان ممکن است به دلیل عوامل مختلفی ایجاد شود. برخی از این عوامل عبارتند از:
- بیماریهای عصبی: برخی از بیماریهای عصبی مانند سکلروز چندگانه، پارکینسون، سایر بیماریهای مرتبط با عصبهای معده و اختلالات عصبی مرتبط با دیگر اعضای گوارش ممکن است باعث ایجاد گاستروپارزی در کودکان شوند.
- بیماریهای متابولیک: برخی از بیماریهای متابولیک مانند دیابت، هیپوتیروئیدیسم، هیپرکلسمی و بیماری آدیسون ممکن است باعث ایجاد گاستروپارزی در کودکان شوند.
- بیماریهای التهابی: برخی از بیماریهای التهابی مانند بیماری کرون و کلیه بیماریهای التهابی روده ممکن است باعث ایجاد گاستروپارزی در کودکان شوند.
- عوامل عصبی: برخی عوامل عصبی مانند استرس و اضطراب میتواند باعث ایجاد گاستروپارزی در کودکان شود.
- عوامل دارویی: برخی از داروها مانند آنتیبیوتیکها، داروهای ضد تشنج و داروهایی که برای درمان بیشتر بیماریها استفاده میشوند، ممکن است باعث ایجاد گاستروپارزی در کودکان شوند.
- بیماریهای گوارشی: برخی بیماریهای گوارشی مانند اختلالات حرکت روده، بیماریهای بدخیم مانند سرطان معده و بیماریهای مرتبط با جراحی گوارش ممکن است باعث ایجاد گاستروپارزی در کودکان شوند.
برای کسب اطلاعات در مورد هیرشپرونگ کودکان کلیک کنید
علائم گاستروپارزی کودکان
علائم گاستروپارزی در کودکان میتواند متنوع باشد و به طور کلی شامل علائمی است که با خلقیات گوارشی مرتبط هستند. بعضی از علائم شایع گاستروپارزی در کودکان عبارتند از:
- سوء هاضمه: کودکان مبتلا به گاستروپارزی ممکن است سوء هاضمه و احساس تپش در شکم خود را تجربه کنند.
- استفراغ: کودکان مبتلا به گاستروپارزی ممکن است به صورت مکرر استفراغ کنند، نهایتاً تا فضای شکمی خالی شده ولی باز هم نتوانند غذا بخورند.
- احساس سیری زودرس: کودکان مبتلا به گاستروپارزی ممکن است احساس سیری زودرس داشته باشند و به طور مداوم گرسنه باشند.
- درد شکمی: کودکان مبتلا به گاستروپارزی ممکن است به دلیل تغییرات در حرکت معده، درد شکمی تجربه کنند.
- تغییرات در وزن: کودکان مبتلا به گاستروپارزی ممکن است به دلیل سوء جذب غذا و کاهش اشتها، وزن خود را از دست دهند.
- اختلالات خواب: کودکان مبتلا به گاستروپارزی ممکن است به دلیل درد شکمی و استفراغ، اختلالات خواب داشته باشند.
نحوه تشخیص گاستروپارزی
تشخیص گاستروپارزی در کودکان نیز بر اساس علائم بالینی و تستهای تشخیصی انجام میشود. برخی از روشهای تشخیص گاستروپارزی در کودکان عبارتند از:
- مصاحبه پزشکی: پزشک با مصاحبه با شما و کودکتان به علائم بالینی و سابقه پزشکی کودکتان توجه میکند. این مصاحبه شامل سوابق پزشکی کودک، علائم بالینی، عادات غذایی و تاریخچه خانوادگی است.
- آزمایش خون: آزمایش خون ممکن است برای بررسی علائمی مانند کاهش سطح آهن و فولات در خون کودک انجام شود.
- تست نفوذ نفوذی: در این تست، کودک باید غذا یا نوشیدنی حاوی رادیوایزوتوپ هیدروژن-کربن ۱۳C را مصرف کند. سپس نمونهای از تنفس کودک با استفاده از الکترونیکی مخصوصی گرفته میشود که میزان رادیوایزوتوپ در آن سنجیده میشود. اگر معده کودک به خوبی کار نمیکند، ممکن است معده بیشتر از حد معمول به غذا نچسبد و نتواند آن را هضم کند که باعث افزایش سطح رادیوایزوتوپ در تست نفوذ نفوذی میشود.
- بررسی معده با استفاده از اندوسکوپی: در این روش، یک تیوب نازایی به معده کودک برای بررسی داخلی معده و انجام بیوپسی گرفته میشود. این روش به پزشک اجازه میدهد تا آسیبهای معده را بررسی کند و ممکن است باعث تشخیص گاستروپارزی در کودکان شود.
راه های درمان گاستروپارزی
درمان گاستروپارزی در کودکان بستگی به علت اصلی و شدت علائم بالینی آنها دارد. در بعضی موارد، تغییر در رژیم غذایی و تغییر در فعالیتهای روزانه کودک ممکن است کافی باشد. در موارد دیگر، داروها و درمانهای دیگر ممکن است لازم باشد. برخی از راههای درمان گاستروپارزی در کودکان عبارتند از:
- تغییرات در رژیم غذایی: تغییرات در رژیم غذایی ممکن است بهبود علائم گاستروپارزی در کودکان را به همراه داشته باشد. ممکن است پزشک شما به شما توصیه کند که مقدار غذایی را کم کنید و برخی از غذاها و نوشیدنیها را از رژیم غذایی کودک حذف کنید.
- داروها: پزشک شما ممکن است داروهایی را برای درمان گاستروپارزی در کودکان تجویز کند، مانند داروهای ضد تشنج، داروهای ضد افسردگی و داروهای ضد اسپاسم. این داروها میتوانند کمک کننده در درمان علائم گاستروپارزی باشند.
- ترکیب دارویی: در برخی موارد، پزشک ممکن است داروهای مختلف را به صورت ترکیبی برای درمان گاستروپارزی در کودکان تجویز کند.
- مشاوره روانشناسی: برخی کودکان ممکن است به علت تنش و استرس، علائم گاستروپارزی داشته باشند. در این موارد، مشاوره روانشناسی میتواند به کودک کمک کند تا با تنش و استرس خود برخورد کند و علائم گاستروپارزیاش را کاهش دهد.
درمان دارویی
درمان دارویی گاستروپارزی در کودکان شامل استفاده از داروهای مختلف است که به منظور کاهش علائم بالینی آنها مورد استفاده قرار میگیرند. در زیر به برخی از دستههای اصلی داروهای درمان گاستروپارزی در کودکان اشاره شده است:
- مهار کنندههای پمپ پروتون (PPI): این داروها به کاهش ترشح اسید معده کمک میکنند و بهبود علائم گاستروپارزی مانند درد شکم، سوزش معده و رفلاکس معده را فراهم میکنند. برخی از مهار کنندههای پمپ پروتون مانند اومپرازول، پانتوپرازول و اسومپرازول مورد استفاده در کودکان قرار میگیرند.
- آنتاگونیستهای گیرنده H2: این داروها نیز به کاهش ترشح اسید معده کمک میکنند و علائم گاستروپارزی مانند درد شکم، سوزش معده و رفلاکس معده را کاهش میدهند. برخی از آنتاگونیستهای گیرنده H2 مانند فاموتیدین و سیمتیدین مورد استفاده در کودکان قرار میگیرند.
- ضداسپاسم: این داروها به کاهش اسپاسم معده و روده کمک میکنند و بهبود علائم گاستروپارزی مانند درد شکم و اسهال را فراهم میکنند. برخی از ضد اسپاسمها مانند دیسیکلومین و هیوسین مورد استفاده در کودکان قرار میگیرند.
- ضد تشنج: در برخی موارد، داروهای ضد تشنج ممکن است برای کاهش علائم گاستروپارزی مورد استفاده قرار گیرند.
- ضد افسردگی: برخی از داروهای ضد افسردگی ممکن است به کاهش علائم گاستروپارزی مانند درد شکم و سوزش معده کمک کنند.
- ضد اضطراب: داروهای ضد اضطراب ممکن است به کاهش علائم گاستروپارزی که به علت تنش و استرس ایجاد میشوند، کمک کنند.
درمان جراحی
در بعضی موارد، درمان گاستروپارزی در کودکان با جراحی صورت میگیرد. روشهای جراحی مختلفی برای درمان گاستروپارزی در کودکان وجود دارد، که در زیر به برخی از این روشها اشاره شده است:
- Fundoplication: یکی از روشهای جراحی برای درمان گاستروپارزی در کودکان، Fundoplication است. در این روش، بخش بالای معده به دور از مری و پایین غشا برای تقویت کردن سدیج معده از بین برده میشود.
- LINX: یک روش جدید برای درمان گاستروپارزی در کودکان به نام LINX وجود دارد. در این روش، یک حلقه کوچک از جنس فلزی به دور از محل چرخه مری که به معده متصل است، قرار داده میشود.
- آنتروپلاستی: در برخی موارد، آنتروپلاستی (Entero-plasty) به عنوان روش درمانی برای کودکان با گاستروپارزی مورد استفاده قرار میگیرد. در این روش، بخش بالای معده به دور از مری و پایین غشا برای تقویت کردن سدیج معده، با یک پارچه قوی نواری محکم شده و مری به دور آن میچرخد.
- افزایش طول روده: در برخی موارد، برای درمان گاستروپارزی در کودکان، انجام عملیات افزایش طول روده میتواند مفید باشد. در این روش، بخشی از روده بیشتر از حد نیاز برای جذب مواد غذایی، برای ایجاد یک سد جایگزین در بین معده و مری، استفاده میشود.
عوارض عدم درمان گاستروپارزی
عدم درمان گاستروپارزی میتواند به مشکلات جدی سلامتی منجر شود. برخی از عوارض عدم درمان گاستروپارزی عبارتند از:
- تغذیه نامناسب: کاهش حرکت معده میتواند باعث کاهش اشتها و سوء تغذیه در کودکان شود. این مشکل میتواند به کاهش وزن، فشار خون پایین و نارسایی قلبی منجر شود.
- استفراغ مزمن: استفراغ مزمن ممکن است باعث کاهش الکترولیتهای بدن شود که میتواند به مشکلاتی مانند دیابت نوع ۲، فشار خون پایین و بیماریهای کلیوی منجر شود.
- اختلالات رودهای: سیستم گوارشی با همکاری عضلات معده و روده کار میکند. هرگونه اختلال در کنترل حرکت معده میتواند باعث اختلالات رودهای شود که باعث مشکلاتی مانند یبوست، اسهال و درد شکمی میشود.
- اختلالات خواب: کاهش حرکت معده ممکن است باعث بروز درد شکمی شدید در شب و اختلالات خواب شود.
- عفونتهای مزمن: استفراغ مزمن ممکن است باعث آسیب به مجاری تنفسی شود که باعث بروز عفونتهای مزمن مانند عفونتهای تنفسی بالایی، عفونتهای دستگاه تنفسی و سینوزیت میشود.

گاستروپارزی دیابتیک کودکان
گاستروپارزی دیابتیک در کودکان، یکی از عوارضی است که ممکن است در برخی از کودکان دیابتی رخ دهد. در این حالت، علائم گاستروپارزی مانند درد شکم، سوزش معده، تهوع و استفراغ ممکن است بیشتر شدید شوند و بهبود آنها با درمان استاندارد دشوارتر میشود.
درمان گاستروپارزی دیابتیک در کودکان شامل اقدامات زیر است:
- کنترل دقیق دیابت: برای کاهش علائم گاستروپارزی دیابتیک در کودکان، بهتر است دیابت آنها تحت کنترل دقیق قرار گیرد. برای این منظور، پزشک معالج ممکن است به کودک شماره داروها و دستورالعملهای لازم را تجویز کند.
- تغییر رژیم غذایی: تغییر رژیم غذایی ممکن است برای کاهش علائم گاستروپارزی دیابتیک در کودکان مفید باشد. پزشک ممکن است به کودک نکاتی راجع به مواد غذایی خاصی که باید مصرف کند، مانند مواد غذایی با فیبر بالا، پروتئینها و مواد شیرین، بگوید.
- داروهای ضد ترشح اسید معده: برای کاهش سطح اسید معده و بهبود علائم گاستروپارزی دیابتیک در کودکان، ممکن است پزشک داروهای ضد ترشح اسید معده مانند مهار کنندههای پمپ پروتون (PPI) و آنتاگونیستهای گیرنده H2 تجویز کند.
- داروهای ضد اسپاسم: در برخی موارد، داروهای ضد اسپاسم ممکن است برای کاهش علائم گاستروپارزی دیابتیک در کودکان مفید باشد.
- جراحی: در موارد شدید گاستروپارزی دیابتیک در کودکان، جراحی ممکن است برای کاهش علائم و بهبود بیشتر آنها لازم باشد.
بیماری های مرتبط با گاستروپارزی
گاستروپارزی در کودکان میتواند علائمی را در بیماران با بیماریها و مشکلات مرتبط با دستگاه گوارش ایجاد کند. در زیر به برخی از بیماریهای مرتبط با گاستروپارزی در کودکان اشاره شده است:
- رفلاکس معده-مری (GERD): GERD یکی از بیماریهای مرتبط با گاستروپارزی در کودکان است که باعث بروز سوزش معده، درد شکم، سوزش قفسه سینه، تهوع و استفراغ میشود. علاوه بر این، کودکان مبتلا به GERD ممکن است مشکلاتی مانند سختی در گفتار، به خصوص در اوایل صبح، داشته باشند.
- تورم یا التهاب مری: در برخی موارد، گاستروپارزی در کودکان میتواند باعث تورم یا التهاب مری شود. علائمی مانند سختی در تنفس، سرفه، تنگی نفس و تغییر رنگ پوست ممکن است ایجاد شود.
- بیماری تقویتکننده معده (PUD): بیماری تقویتکننده معده نیز میتواند یک بیماری مرتبط با گاستروپارزی در کودکان باشد. این بیماری باعث ترشح اسید معده بیش از حد، درد شکم و تهوع میشود.
- اختلالات رودهای: برخی از اختلالات رودهای مانند عفونتهای گوارشی، آسیبهای رودهای و بیماری کرون نیز میتوانند با گاستروپارزی در کودکان همراه باشند.
- بیماری سلیاک: بیماری سلیاک یک بیماری مرتبط با گاستروپارزی در کودکان است که باعث تحریک سیستم ایمنی در برابر گلوتن میشود. علائمی مانند درد شکم، تهوع، اسهال و کاهش وزن ممکن است رخ دهد.
:: برچسبها:
تشخیص فلج معده کودکان ,
جراحی فلج معده ,
درمان فلج معده کودکان ,
فلج معده ,
فلج معده دیابتیک ,
فلج معده دیابتیک کودکان ,
:: بازدید از این مطلب : 245
|
امتیاز مطلب : 50
|
تعداد امتیازدهندگان : 15
|
مجموع امتیاز : 15
تاریخ انتشار : جمعه 24 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
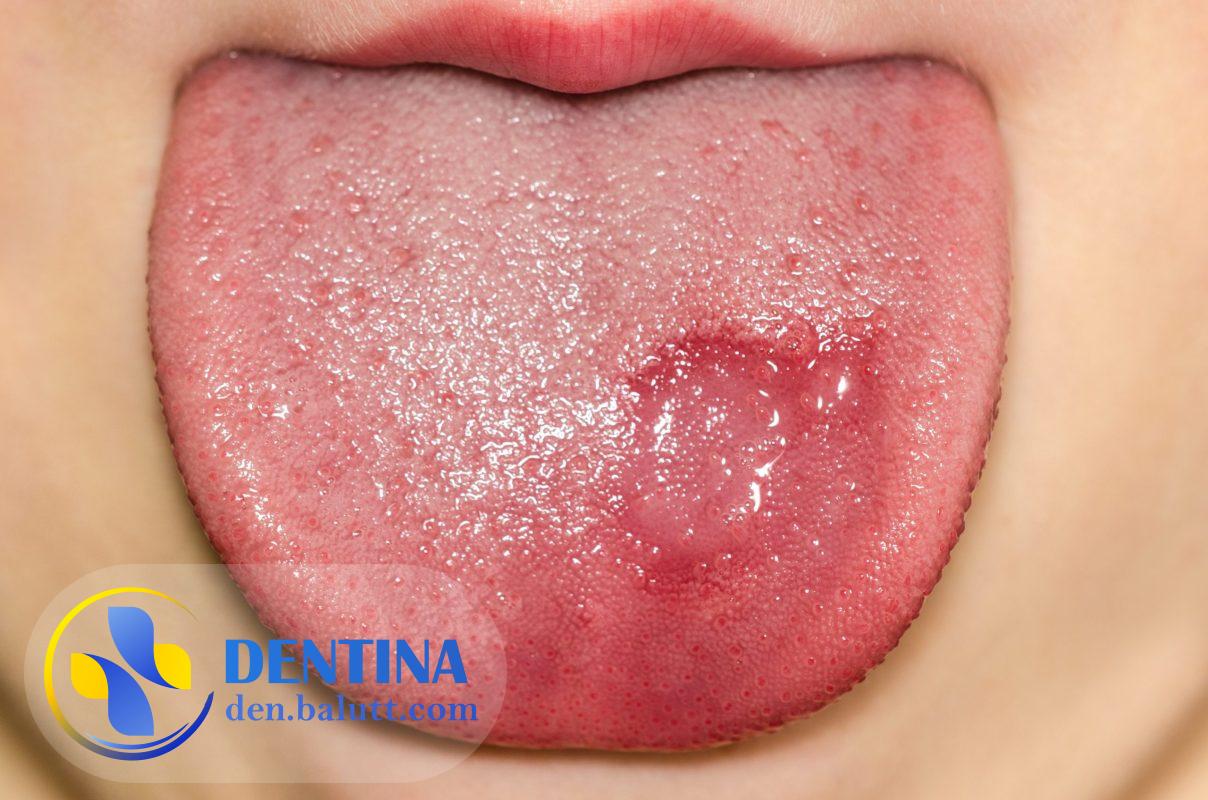
بیماری زبان جغرافیایی یا Erythema migrans linguae (به انگلیسی Geographic tongue) یک بیماری خوش خیم دهانی است که در آن بافتهای زبان به شکل نقشهای شکل میگیرند که به نظر میرسد چون بخشهای مختلف آن سفید رنگند و درون آنها بخشهایی قرمز رنگ قرار دارند. بیماری زبان جغرافیایی بیشتر در بین افراد بالغ رخ میدهد و علت آن هنوز به طور کامل مشخص نشده است. علاوه بر شکل نقشهای زبان، ممکن است افراد مبتلا به این بیماری احساس درد، سوزش و تحریک در زبان خود داشته باشند، اما به طور کلی بیماری زبان جغرافیایی خطری برای سلامتی فرد ندارد و به صورت خودبخود بهبود مییابد.
انواع زبان جغرافیایی
- بیماری زبان جغرافیایی ساده: بیماری زبان جغرافیایی ساده یا بیماری زبان بدون علایم همراه، عبارت است از نوعی بیماری که تنها به صورت الگوی جغرافیایی در زبان نمایان میشود و با سایر علائم همراه نیست.
- بیماری زبان جغرافیایی با علائم تحریکی: در این نوع بیماری زبان جغرافیایی، علائم تحریکی مانند درد، سوزش و خارش در زبان همراه با الگوی جغرافیایی مشاهده میشود.
- بیماری زبان جغرافیایی با علائم خشکی: در برخی از افراد، بیماری زبان جغرافیایی با خشکی دهان و لکههای قرمز در دهان همراه است.
- بیماری زبان جغرافیایی با سایر علائم: در برخی از افراد، بیماری زبان جغرافیایی با سایر علائم مانند بیماریهای پوستی و یا بیماریهای گوارشی همراه است.
علت بروز زبان جغرافیایی
علت بیماری زبان جغرافیایی هنوز به طور کامل مشخص نشده است. با این حال، برخی فرضیات درباره علت این بیماری وجود دارد که عبارتند از:
- عوامل ژنتیکی: بعضی از تحقیقات نشان میدهند که بیماری زبان جغرافیایی به صورت خانوادگی انتقال پذیر است و بیماری در افرادی با تاریخچه خانوادگی بیماری بیشتر دیده میشود.
- اضطراب و استرس: برخی از پژوهشها نشان دادهاند که استرس و اضطراب ممکن است باعث بروز بیماری زبان جغرافیایی شود. این بیماری در برخی از افراد پس از تجربه استرس، اضطراب و یا درد شدید دندان یا زبان رخ میدهد.
- خلل در سیستم ایمنی: برخی از پژوهشها نشان میدهند که بیماری زبان جغرافیایی ممکن است به علت خلل در سیستم ایمنی بدن ایجاد شود که باعث تحریک بافتهای زبان و تغییر رنگ آن میشود.
- عوامل محیطی: مصرف مواد غذایی تند و چسبنده، مصرف سیگار و مصرف الکل ممکن است باعث تحریک بافتهای زبان شود و به بروز بیماری زبان جغرافیایی کمک کند.
برای کسب اطلاعات در مورد لکوپلاکی و راه های درمان آن کلیک کنید
افراد در معرض زبان جغرافیایی
بیماری زبان جغرافیایی به شکل عمومی در هر سنی و در هر جنسیتی میتواند رخ دهد. با این حال، برخی عوامل ممکن است باعث افزایش خطر ابتلا به این بیماری شوند. برخی از عوامل ممکن شامل موارد زیر است:
- سابقه خانوادگی: داشتن سابقه خانوادگی از بیماری زبان جغرافیایی میتواند باعث افزایش خطر ابتلا به این بیماری شود.
- سن: بیماری زبان جغرافیایی ممکن است در هر سنی رخ دهد، اما بیشتر در بین افراد بالای ۴۰ سال شایع است.
- عوامل استرس زا: استرس ممکن است باعث تشدید علائم بیماری زبان جغرافیایی شود. بنابراین، افرادی که با عوامل استرس زا مثل اضطراب یا استرس شدید روبرو هستند، بیشتر در معرض خطر ابتلا به این بیماری قرار دارند.
- بیماریهای خاص: برخی بیماریهای خاص مانند بیماریهای ایمنی باعث تشدید علائم بیماری زبان جغرافیایی میشوند و باعث افزایش خطر ابتلا به این بیماری میشوند.
- عوامل محیطی: عوامل محیطی مانند غذای تند و گرم، مصرف دخانیات، و استفاده از محصولات دندانپزشکی مانند خمیردندان حاوی لائور سولفات و فلوراید، ممکن است باعث تشدید علائم بیماری زبان جغرافیایی شوند.
علائم زبان جغرافیایی
بیماری زبان جغرافیایی (Geographic tongue) معمولاً بدون علائم و درد یا سایر عوارض جانبی ایجاد میشود. اگرچه در برخی افراد، ممکن است باعث احساس درد، سوزش یا تحریک در زبان شود. علائم بیماری زبان جغرافیایی ممکن است شامل موارد زیر باشد:
- شکل نقشهای زبان: این علامت برجستهترین علامت بیماری زبان جغرافیایی است، که در آن بافتهای زبان به شکل نقشهای شکل میگیرد که به نظر میرسد چون بخشهای مختلف آن سفید رنگند و درون آنها بخشهایی قرمز رنگ قرار دارند. در بعضی از افراد، این نقشهها ممکن است به صورت پوستههای سفید روی زبان نیز مشاهده شود.
- تغییرات در رنگ زبان: به عنوان مثال، ممکن است بخشهایی از زبان به رنگ قرمز یا صورتی روشن تغییر کنند و یا بخشهایی از زبان به رنگ سفید یا خاکستری تغییر کنند.
- درد: در برخی از افراد با بیماری زبان جغرافیایی، ممکن است باعث درد و سوزش در زبان شود. این درد معمولاً خفیف است و در بسیاری از موارد بهبود مییابد.
- سایر علائم: در بعضی از افراد، ممکن است باعث ایجاد خشکی دهان و آفتهای دهانی شود. همچنین در بعضی از موارد، بیماری زبان جغرافیایی با بیماریهایی مانند لوسپلاکیا (Luspalsy)، بیماریهای پوستی و یا بیماریهای گوارشی همراه باشد.
علائم زبان جغرافیایی در کودکان
بیماری زبان جغرافیایی (Geographic tongue) در کودکان نیز رخ میدهد و به طور کلی علائم و علت آن در کودکان مشابه بزرگسالان است. با این حال، در کودکان ممکن است بیماری زبان جغرافیایی با برخی علائم دیگر همراه باشد. علائم بیماری زبان جغرافیایی در کودکان ممکن است شامل موارد زیر باشد:
- شکل نقشهای زبان: در بیشتر موارد، علامت برجسته بیماری زبان جغرافیایی در کودکان نیز شکل نقشهای زبان است که به نظر میرسد چون بخشهای مختلف آن سفید رنگند و درون آنها بخشهایی قرمز رنگ قرار دارند.
- تحریک و درد: در برخی از کودکان ممکن است باعث تحریک و درد در زبان شود. این درد معمولا خفیف است و در چند روز بهبود مییابد.
- خشکی دهان: در بعضی از کودکان، بیماری زبان جغرافیایی با خشکی دهان و لکههای قرمز در دهان همراه است.
- سایر علائم: در برخی از کودکان، بیماری زبان جغرافیایی با بیماریهای دیگری مانند بیماریهای پوستی و یا بیماریهای گوارشی همراه است.
زبان جغرافیایی در نوزادان
بیماری زبان جغرافیایی در نوزادان نادر است ولی ممکن است رخ دهد. در این بیماری، زبان به شکل مناطق قرمز و سفید با مرزهای واضح شکل گرفته است. در ادامه، به بررسی علت، علائم و درمان بیماری زبان جغرافیایی در نوزادان میپردازیم:
دلیل این بیماری در نوزادان هنوز مشخص نیست، اما ممکن است به دلیل مسائل ایمنی، حساسیتهای غذایی یا عفونتهای ویروسی باشد.
علائم بیماری زبان جغرافیایی در نوزادان ممکن است شامل موارد زیر باشد:
- ظاهر مناطق قرمز و سفید در زبان با مرزهای واضح.
- تحریک و حساسیت زبان، که ممکن است باعث سختیهایی در بلعیدن شود.
- بازتاب نور در بیشتر مناطق زبان.
- درد و تورم در ناحیه زبان.
نحوه تشخیص زبان جغرافیایی
تشخیص بیماری زبان جغرافیایی (Geographic tongue) بر اساس نمایش الگوی جغرافیایی در سطح زبان انجام میشود. برای تشخیص بیماری زبان جغرافیایی، پزشک معالج ممکن است از روشهای زیر استفاده کند:
- بررسی تاریخچه پزشکی: پزشک در ابتدا به تاریخچه پزشکی فرد مبتلا به بیماری زبان جغرافیایی توجه میکند تا از بروز علائم بیشتری پس از مصرف داروها و یا مواد غذایی خاص مطلع شود.
- بررسی ظاهر زبان: پزشک با مشاهده زبان بیمار، بررسی الگوی جغرافیایی و لکههای قرمز و سفید روی زبان انجام میدهد.
- بررسی علائم همراه: در صورتی که بیمار همراه با بیماری زبان جغرافیایی علائم دیگری نیز داشته باشد، پزشک ممکن است از روشهای تصویربرداری مانند سونوگرافی و یا آزمایشهای خون برای تشخیص علت احتمالی بیماری استفاده کند.
درمان زبان جغرافیایی
بیماری زبان جغرافیایی (Geographic tongue) معمولاً بی خطر است و به صورت خودبخود بهبود مییابد. با این حال، برخی روشهای درمانی برای کاهش علائم و تحریکهای مرتبط با بیماری زبان جغرافیایی وجود دارد. در ادامه به برخی از راههای درمانی بیماری زبان جغرافیایی اشاره میکنیم:
- استفاده از محصولات آرامبخش: محصولات آرامبخش مانند دهانشویهها و انواع ضد التهابهای دهانی میتوانند به کاهش درد و تحریک زبان کمک کنند.
- استفاده از محصولات مرطوب کننده: استفاده از محصولات مرطوب کننده مانند ژلهای مخصوص دهان و انواع روغنهای طبیعی میتواند به بهبود خشکی دهان و لکههای قرمز در دهان کمک کند.
- استفاده از داروهای ضدالتهابی: در برخی موارد، پزشک ممکن است داروهای ضدالتهابی مانند استامینوفن، ایبوپروفن و کورتیکواستروئیدها را به شما تجویز کند تا به کاهش درد و تحریک زبان کمک کنند.
- تغییر در رژیم غذایی: در برخی موارد، تغییر در رژیم غذایی میتواند به کاهش علائم بیماری زبان جغرافیایی کمک کند. به عنوان مثال، مصرف غذاهای غنی از ویتامینهای B و C و مصرف مواد غذایی حاوی روغنهای گیاهی میتواند به بهبود علائم کمک کند.
- رعایت بهداشت دهان و دندان: رعایت بهداشت دهان و دندان با تمیز کردن دهان و استفاده از محصولات پاککننده دهانی میتواند به بهبود علائم بیماری زبان جغرافیایی کمک کند.
درمان زبان جغرافیایی با طب سنتی
در طب سنتی، برخی گیاهان دارویی برای کاهش علائم بیماری زبان جغرافیایی مورد استفاده قرار میگیرند. با این حال، همواره قبل از استفاده از هر نوع درمان طب سنتی باید با پزشک خود مشورت کنید تا مطمئن شوید که این روش درمانی برای شما مناسب است. در ادامه به برخی از گیاهان دارویی مورد استفاده در طب سنتی برای درمان بیماری زبان جغرافیایی اشاره میکنیم:
- ریشه چوب مادر: ریشه چوب مادر به عنوان یک ضد التهاب طبیعی شناخته شده است و میتواند به کاهش التهاب و درد زبان کمک کند.
- گل بابونه: گل بابونه به عنوان یک ضد التهاب طبیعی شناخته شده است و ممکن است به کاهش التهاب و درد زبان کمک کند.
- برگ نعناع: برگ نعناع به عنوان یک ضد التهاب طبیعی شناخته شده است و ممکن است به کاهش التهاب و درد زبان کمک کند.
- رزماری: رزماری به عنوان یک ضد التهاب طبیعی شناخته شده است و ممکن است به کاهش التهاب و درد زبان کمک کند.
- چای سبز: چای سبز به عنوان یک ضد اکسیدان قوی شناخته شده است و ممکن است به بهبود سلامتی دهان و زبان کمک کند.
:: برچسبها:
زبان ,
زبان جغرافیایی ,
زبان جغرافیایی کودکان ,
علت زبان جغرافیایی ,
:: بازدید از این مطلب : 269
|
امتیاز مطلب : 51
|
تعداد امتیازدهندگان : 14
|
مجموع امتیاز : 14
تاریخ انتشار : جمعه 24 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
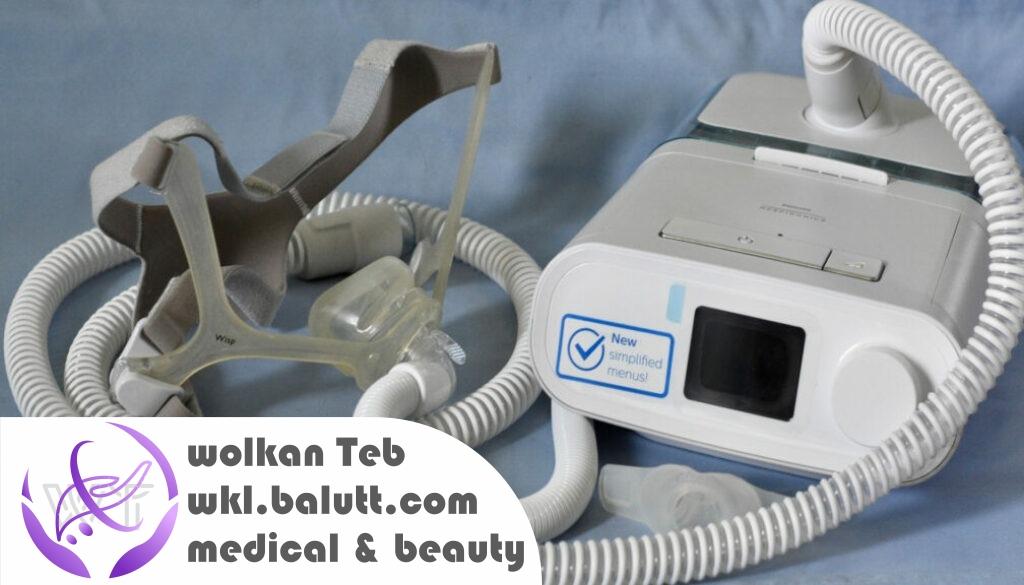
دستگاه سیپپ (CPAP) یک دستگاه پزشکی است که برای درمان بیماریهایی مانند آپنه خواب (Sleep Apnea) استفاده میشود. در این حالت، فشار هوای خفیفی که توسط دستگاه CPAP تولید میشود، به راه های هوایی بیمار منتقل میشود تا بتواند آنها را باز نگه دارد و در نتیجه، بیماران بتوانند به طور طبیعی نفس بکشند و در حین خواب تنفس شان به خوبی انجام شود. در واقع، دستگاه CPAP با ایجاد فشار مثبت در راه های هوایی بیمار، از توقف تنفس در حین خواب جلوگیری میکند و بهبود علائمی مانند خستگی، خواب آلودگی، افزایش فشار خون و افزایش خطر بروز بیماریهای قلبی و عروقی کمک میکند.
انواع سی پپ
دستگاه CPAP یکی از دستگاههای درمانی است که برای درمان بیماریهای تنفسی مانند آپنه خواب (Sleep Apnea) استفاده میشود. در این بیماری، توقف تنفس در حین خواب رخ میدهد که میتواند باعث افزایش خطر بروز بیماریهای قلبی و عروقی شود. دستگاه CPAP با ایجاد فشار مثبت در راه های هوایی بیمار، از توقف تنفس در حین خواب جلوگیری میکند و بهبود علائمی مانند خستگی، خواب آلودگی، افزایش فشار خون و افزایش خطر بروز بیماریهای قلبی و عروقی کمک میکند.
انواع دستگاه CPAP عبارتند از:
- دستگاه CPAP استاندارد: این دستگاه بیشترین استفاده را در درمان بیماری آپنه خواب دارد و به طور معمول، شامل یک ماسک بینی و دهان است که به دستگاه متصل میشود.
- دستگاه APAP: این دستگاه از یک الگوریتم خودتنظیم استفاده میکند و فشار هوا را به طور خودکار تنظیم میکند. این دستگاه برای بیمارانی که فشار هوای متفاوتی در طول شب نیاز دارند، مناسب است.
- دستگاه BiPAP: این دستگاه دارای دو سطح فشار است و در افرادی که با دستگاه CPAP به درستی جواب نمیدهند، استفاده میشود. در این دستگاه، فشار هوا در حین تنفس، از سطح بالا شروع میشود و در حین خروج هوا از راه هوایی، به سطح پایین تر میرود.
- دستگاه VPAP: این دستگاه به همان شکل که دستگاه BiPAP عمل میکند، عمل میکند، با این تفاوت که به منظور درمان بیمارانی استفاده میشود که نفس کشیدن و تنفس کردن در طول شب به دلیل اختلالات تنفسی سخت است.
برای کسب اطلاعات در مورد ونتیلاتور و انواع آن کلیک کنید
سی پپ بانگو
CPAP Bongo یک دستگاه تنفسی است که برای درمان بیماریهای تنفسی مانند بیماری خواب آلودگی مزمن (OSA) استفاده میشود. این دستگاه شامل اجزای مختلفی است که هر کدام وظایف خاصی را بر عهده دارند. اجزای مختلف CPAP Bongo عبارتند از:
- دستگاه CPAP: این قسمت اصلی دستگاه است که برای تولید فشار هوای مثبت به کمک یک کمپرسور استفاده میشود. فشار هوا توسط دستگاه CPAP Bongo به ماسک انتقال داده شده و به تنفس بیمار کمک میکند.
- ماسک: ماسک برای ایجاد فشار مثبت در راههای هوایی بیمار استفاده میشود و باید به طور مناسب بر روی صورت بیمار قرار گیرد تا به خوبی عمل کند. ماسکها در انواع مختلفی به ازای نیاز بیمار در دستگاه CPAP Bongo استفاده میشوند.
- لوله هوا: لوله هوا برای انتقال هوا از دستگاه CPAP Bongo به ماسک استفاده میشود. این لوله باید برای جلوگیری از تنگ شدن مسیر هوا، بدون انحنا و با قطر مناسب باشد.
- فیلتر: فیلتر در دستگاه CPAP Bongo برای جلوگیری از ورود ذرات خارجی به دستگاه و راه تنفس بیمار استفاده میشود. فیلترها به دو نوع قابل شستشو و یکبار مصرف تولید میشوند و باید به دورههای منظم تعویض شوند.
- باتری: باتری در دستگاه CPAP Bongo برای استفاده در مواقعی که دسترسی به برق ندارید، استفاده میشود. باتری باید به دورههای منظم شارژ شود و باید به دورههای منظم تعویض شود.
- صفحه نمایش: این قسمت برای نمایش فشار هوا و سایر پارامترهای مربوط به دستگاه CPAP Bongo استفاده میشود.
- کیف حمل: کیف حمل برای نگهداری دستگاه CPAP Bongo و لوازم جانبی آن استفاده میشود.
CPAP Bongo دارای ابعاد کوچک و وزن سبک است که به راحتی قابل حمل است. این دستگاه قابلیت اتصال به باتری و استفاده در مواقعی که دسترسی به برق ندارید را داراست. همچنین، CPAP Bongo با توجه به طراحی خاص خود، به عنوان یک دستگاه راحت و کارآمد استفاده در سفر و مسافرت شناخته شده است.
دستگاه اتو سی پپ
دستگاه اتوسیپیپ (Auto CPAP) یا همان APAP یک دستگاه تنفسی است که برای درمان بیماریهای تنفسی مانند بیماری خواب آلودگی مزمن (OSA) استفاده میشود. از دستگاه APAP در مواردی استفاده میشود که فشار هوای مثبت مورد نیاز برای درمان OSA با CPAP تغییر میکند. در واقع، دستگاه APAP با توجه به نیازهای تنفسی بیمار، فشار هوای مثبت را به صورت خودکار تنظیم میکند.
برخلاف دستگاه CPAP که یک فشار هوای ثابت برای درمان OSA ایجاد میکند، دستگاه APAP فشار هوای مثبت را به صورت خودکار برای بیمار تنظیم میکند. برای این کار، دستگاه APAP با استفاده از سنسورها و الگوریتمهای خودکار، فشار هوای مثبت را به صورت مداوم تنظیم میکند. این امر به کاهش خستگی و خواب آلودگی در بیماران کمک میکند و بهبود تنفس و خواب بیمار را تسریع میکند.
دستگاه APAP شامل اجزای مختلفی است که هر کدام وظایف خاصی را بر عهده دارند. اجزای مختلف دستگاه APAP عبارتند از:
- دستگاه APAP: این قسمت اصلی دستگاه است که برای تولید فشار هوای مثبت به کمک یک کمپرسور استفاده میشود. در دستگاه APAP، فشار هوای مثبت به صورت خودکار تنظیم میشود.
- ماسک: ماسک برای ایجاد فشار مثبت در راههای هوایی بیمار استفاده میشود و باید به طور مناسب بر روی صورت بیمار قرار گیرد تا به خوبی عمل کند. ماسکها در انواع مختلفی به ازای نیاز بیمار در دستگاه APAP استفاده میشوند.
- لوله هوا: لوله هوا برای انتقال هوا از دستگاه APAP به ماسک استفاده میشود. این لوله باید برای جلوگیری از تنگ شدن مسیر هوا، بدون انحنا و با قطر مناسب باشد.
- فیلتر: فیلتر در دستگاه APAP برای جلوگیری از ورود ذرات خارجی به دستگاه و راه تنفس بیمار استفاده میشود. فیلترها به دو نوع قابل شستشو و یکبار مصرف تولید میشوند و باید به دورههای منظم تعویض شوند.
- صفحه نمایش: این قسمت برای نمایش فشار هوا و سایر پارامترهای مربوط به دستگاه APAP استفاده میشود.
- کیف حمل: کیف حمل برای نگهداری دستگاه APAP و لوازم جانبی آن استفاده میشود.
دستگاه APAP دارای ابعاد کوچک و وزن سبک است که به راحتی قابل حمل است. همچنین، دستگاه APAP با توجه به طراحی خاص خود، به عنوان یک دستگاه راحت و کارآمد استفاده در سفر و مسافرت شناخته شده است.
ماسک سی پپ
ماسک در دستگاه CPAP یکی از اجزای مهم است که باید به درستی انتخاب و استفاده شود تا درمان بیماریهای تنفسی به خوبی انجام شود. ماسک برای ایجاد فشار مثبت در راه های هوایی بیمار استفاده میشود و باید به طور مناسب بر روی صورت بیمار قرار گیرد تا به خوبی عمل کند.
- ماسک بینی: این نوع ماسک برای بیمارانی که به طور طبیعی از طریق بینی نفس میکشند، مناسب است. این ماسک روی بینی بیمار قرار گرفته و با کمک بند، به دستگاه CPAP متصل میشود.
- ماسک بینی-دهانی: این نوع ماسک برای بیمارانی که به طور طبیعی از طریق بینی و دهان نفس میکشند، مناسب است. این ماسک بر روی بینی و دهان بیمار قرار گرفته و با کمک بند، به دستگاه CPAP متصل میشود.
- ماسک دهانی: این نوع ماسک برای بیمارانی که به دلیل مشکلاتی مانند اختلالات بینی، نمیتوانند از طریق بینی نفس بکشند، مناسب است. این ماسک بر روی دهان بیمار قرار گرفته و با کمک بند، به دستگاه CPAP متصل میشود.
- ماسک Full Face: این نوع ماسک برای بیمارانی که به دلیل مشکلاتی مانند بند شدن بینی، نمیتوانند از طریق بینی نفس بکشند و همچنین برای بیمارانی که به دلیل مشکلات دندانی، نمیتوانند ماسک بینی-دهانی را استفاده کنند، مناسب است. این ماسک بر روی بینی و دهان و همچنین پوست چهره بیمار قرار گرفته و با کمک بند، به دستگاه CPAP متصل میشود.
سی پپ در نوزادان
در نوزادان، OSA ممکن است به علت عوامل متفاوتی مانند ضعف عضلات ریه، عفونتهای تنفسی، اختلالات ساختاری تنفسی و یا انسداد مجاری تنفسی علتی از خواب آلودگی باشد.
در درمان OSA در نوزادان، سیپیپ بهطور معمول با استفاده از یک ماسک و یا نرمال نوزادی استفاده میشود که روی بینی و دهان قرار میگیرد. در واقع، سیپیپ در نوزادان به صورت نرمال یا از طریق دستگاه CPAP نوزادی اجرا میشود که فشار هوای مثبت را برای ایجاد باز شدگی راههای هوایی نوزاد تولید میکند.
سیپیپ در نوزادان به دلیل ساختاری ناهمسانگرد بین راههای هوایی و اندازه کوچک آنان، دارای چالشهای خاصی است. برای مثال، سیپیپ در نوزادان باید با فشار کمتری شروع شود و به تدریج افزایش یابد تا به فشار مثبت مورد نیاز برای باز شدگی راههای هوایی نوزاد برسد. همچنین، ماسک باید به طور مناسب بر روی بینی و دهان نوزاد قرار گیرد تا فشار هوای مثبت به خوبی عمل کند و نوزاد را به خوبی تغذیه کند.
در برخی از موارد، برای درمان OSA در نوزادان، از دستگاه سیپیپ نوزادی با فشار هوای مثبت خودکار (APAP) استفاده میشود. دستگاه APAP به صورت خودکار فشار هوای مثبت را برای باز شدگی راههای هوایی نوزاد تنظیم میکند و به این ترتیب، تنظیم فشار مثبت به صورت دستی نیاز نیست.
بیماری های قابل درمان با سی پپ
سیپیپ (CPAP) یکی از روشهای درمان بسیار موثر در بسیاری از بیماریهای تنفسی است که باعث خواب آلودگی میشوند. بعضی از بیماریهایی که ممکن است با استفاده از CPAP درمان شوند عبارتند از:
- بیماری خواب آلودگی مزمن (OSA): OSA یکی از شایعترین بیماریهایی است که با استفاده از CPAP قابل درمان است. در این بیماری، مسیرهای تنفسی بیمار در حین خواب بسته میشوند و با استفاده از فشار هوای مثبت ایجاد شده توسط CPAP، باز میشوند.
- بیماری انسداد مزمن ریه (COPD): COPD یک بیماری تنفسی است که باعث مشکل در تنفس میشود و ممکن است با استفاده از CPAP تحت درمان قرار گیرد.
- شبانفارکشی: شبانفارکشی یک بیماری تنفسی است که باعث بسته شدن مسیرهای تنفسی در حین خواب میشود. با استفاده از CPAP، فشار هوای مثبت ایجاد میشود و این باعث باز شدن مسیرهای تنفسی و جلوگیری از بسته شدن آنها میشود.
- بیماریهای قلبی: در برخی بیماریهای قلبی، ممکن است CPAP برای تسکین علائم مربوط به بیماری مورد استفاده قرار گیرد.
- بیماریهای کبدی: برخی بیماریهای کبدی ممکن است باعث تنگی نفس در بیمار شوند. با استفاده از CPAP، فشار هوای مثبت ایجاد میشود و این باعث تسکین علائم و بهبود تنفس بیمار میشود.
عوارض جانبی سی پپ
- خشکی و تحریک در ناحیه ماسک: با توجه به اینکه ماسک بینی و دهان در این دستگاه به کار میرود، ممکن است پوست اطراف ماسک خشک یا تحریک شود.
- عطسه و سرفه: استفاده از دستگاه CPAP ممکن است باعث بروز عطسه و سرفه شود.
- سردرد: برخی از بیماران ممکن است در حین استفاده از دستگاه CPAP با سردرد مواجه شوند.
- تنفس سطحی: در برخی از موارد، بیماران ممکن است به دلیل استفاده از دستگاه CPAP، تنفس سطحی را تجربه کنند.
- نفخ شکم: برخی از بیماران ممکن است به دلیل استفاده از دستگاه CPAP، با نفخ شدن شکم و گازهای رودهای مشکل داشته باشند.
- عدم تحمل ناحیه ماسک: برخی از بیماران ممکن است نتوانند با ماسک بینی و دهان که برای استفاده از دستگاه CPAP استفاده میشود، سازگاری پیدا کنند و عدم تحمل ناحیه ماسک را تجربه کنند.
- عفونت: برخی از بیماران ممکن است در نتیجه استفاده از دستگاه CPAP، با عفونتهای راه تنفسی مواجه شوند.
همچنین، در صورتی که دستگاه CPAP به طور نادرست تنظیم شود یا ماسک به درستی قرار داده نشود، ممکن است با مشکلاتی مانند خفگی، خواب آلودگی و تنفس ناصحیح مواجه شوید. بنابراین، برای استفاده بهینه و ایمن از دستگاه CPAP، تنظیمات و استفاده از ماسک به درستی بسیار مهم است و باید توسط پزشک یا کارشناس متخصص تنظیم شود.
:: برچسبها:
سی پپ ,
سی پپ چیست ,
سی پپ در نوزادان ,
سی پپ نوزادان ,
سی پپ و بای پپ ,
:: بازدید از این مطلب : 220
|
امتیاز مطلب : 38
|
تعداد امتیازدهندگان : 13
|
مجموع امتیاز : 13
تاریخ انتشار : جمعه 24 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
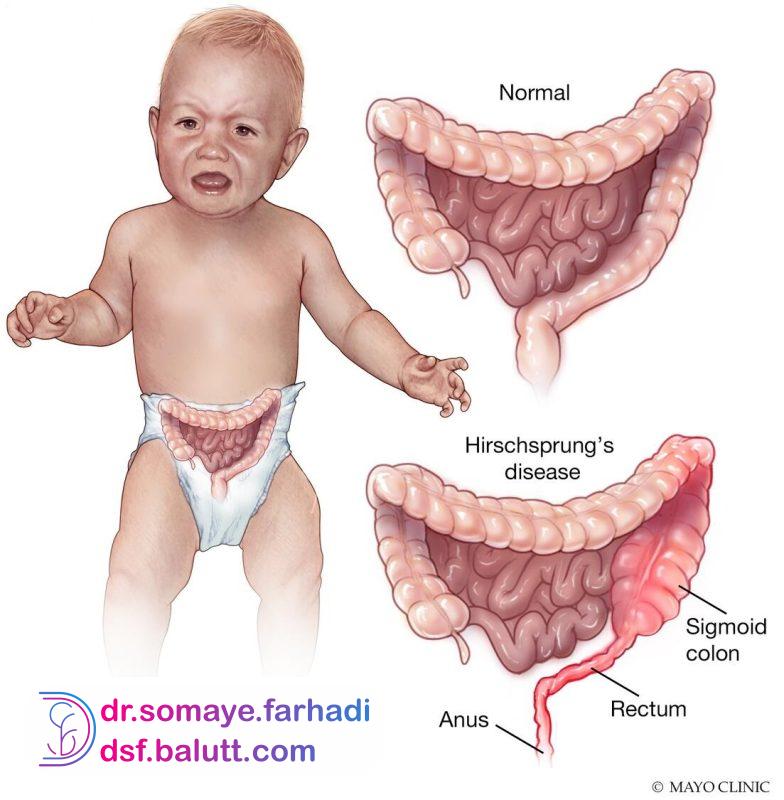
بیماری هیرشپرونگ یک بیماری نادر و خطرناک است که میتواند در نوزادان و کودکان رخ دهد. این بیماری ناشی از نامتعادلی عضلاتی-عصبی در روده است که موجب جلوگیری از حرکات رودهای و تخلیه معمول مدفوع میشود.
در بیماران هیرشپرونگ، بخشی از روده به نام “قسمت پایینی بزرگ روده” (sigmoid colon) به صورت غیر طبیعی تغذیه میشود و عضلات آن نمیتوانند به درستی کار کنند. به دلیل این مسئله، مدفوع در این بخش از روده گرفتار میشود و نمیتواند به درستی تخلیه شود.
علت بروز هیرشپرونگ کودکان
علت دقیق بروز بیماری هیرشپرونگ هنوز به طور دقیق مشخص نشده است، اما برخی عوامل میتوانند باعث ایجاد این بیماری شوند. برخی از این عوامل عبارتند از:
- عوامل ژنتیکی: بیماری هیرشپرونگ ممکن است به دلیل وراثت ژنتیکی در برخی خانوادهها بروز کند.
- عوامل مربوط به بارداری: برخی از مطالعات نشان دادهاند که برخی عوامل مانند عفونتها و مصرف مواد مخدر در دوران بارداری ممکن است باعث بروز بیماری هیرشپرونگ در نوزاد شوند.
- عوامل مربوط به زایمان: برخی مطالعات نشان دادهاند که بیماری هیرشپرونگ ممکن است به دلیل مشکلات زایمانی مانند کمخونی، استفراغ مکرر مادر در دوران بارداری، خطر ایستادگی قلبی و تنفسی و غیره رخ دهد.
- عوامل مربوط به بیماریهای دیگر: برخی بیماریهای دیگر مانند مشکلات گوارشی و عصبی ممکن است باعث بروز بیماری هیرشپرونگ در نوزاد شوند.
برای کسب اطلاعات در مورد انتروکولیت نکروزان در نوزادان کلیک کنید
علائم هیرشپرونگ کودکان
علائم بیماری هیرشپرونگ ممکن است در نوزادان و کودکان متفاوت باشد و به شدت متغیر باشد، اما علائم شایعی که ممکن است در بیماران هیرشپرونگ دیده شود عبارتند از:
- تورم شکم: بیشترین علامت بیماری هیرشپرونگ تورم شکم است. این تورم ممکن است شدید باشد و باعث احساس سختی شکم در بیمار شود.
- استفراغ: بیماران هیرشپرونگ ممکن است به طور مکرر استفراغ کنند.
- عدم تخلیه مدفوع: بیماران هیرشپرونگ ممکن است به شدت دچار مشکلات تخلیه مدفوع باشند، به طوری که مدفوع بسیار کمی یا در بعضی موارد هیچ مدفوعی تخلیه نشود.
- مدفوع نامنظم: در بعضی موارد، بیماران هیرشپرونگ ممکن است مدفوعهای نامنظم داشته باشند، به عنوان مثال، مدفوع خشک و سفت یا مدفوع مایع و درشت.
- تب: بیماران هیرشپرونگ ممکن است تب داشته باشند، که معمولاً با درد شکم همراه است.
- افت فشار خون: در بعضی موارد، بیماران هیرشپرونگ ممکن است فشار خونشان ناگهانی کاهش یابد.
- عدم رشد و وزن کم: بیماران هیرشپرونگ ممکن است به دلیل مشکلات گوارشی و تغذیهای، وزن کم و عدم رشد داشته باشند.
نحوه تشخیص هیرشپرونگ کودکان
تشخیص بیماری هیرشپرونگ ممکن است با استفاده از ترکیبی از تاریخچه بیماری، بررسی فیزیکی و آزمایشهای تصویربرداری صورت گیرد. مراحل تشخیص بیماری هیرشپرونگ عبارتند از:
- تاریخچه بیماری: پزشک با بررسی تاریخچه بیماری فرزند شما، اطلاعاتی را در مورد علائم و نشانههای بیماری، فراوانی آنها و احتمال وجود بیماری هیرشپرونگ در خانواده شما به دست میآورد.
- بررسی فیزیکی: پزشک با بررسی شکم و رودهها و تشخیص وجود تورم و سفتی در شکم و همچنین بررسی وجود تنگی در رودهها و درد شکم، احتمال بیماری هیرشپرونگ را بررسی میکند.
- آزمایشهای تصویربرداری: آزمایشهای تصویربرداری مانند رادیولوژیک یا تصویربرداری با اشعه X، سونوگرافی، کامپیوتر تاموگرافی (CT) و رزونانس مغناطیسی (MRI) ممکن است برای تشخیص بیماری هیرشپرونگ استفاده شوند. در این آزمایشها، نوع بیماری، محل و میزان تاثیر آن بر رودهها بررسی میشود.
- آزمایشهای بیماریشناسی: آزمایشهای بیماریشناسی مانند بیوپسی روده و آزمایش رنگ آمیزی ممکن است برای تشخیص بیماری هیرشپرونگ استفاده شوند.
راه های درمان هیرشپرونگ کودکان
درمان بیماری هیرشپرونگ بستگی به نوع و شدت بیماری و محل تاثیر آن بر رودهها دارد. در برخی موارد، درمان نیاز به جراحی دارد. در دیگر موارد، درمان میتواند شامل تغییرات در تغذیه و داروها باشد. راههای درمان بیماری هیرشپرونگ عبارتند از:
- جراحی: در بیشتر موارد بیماری هیرشپرونگ نوزادان، جراحی برای برطرف کردن بخش مبتلا به بیماری لازم است. در جراحی، بخشی از روده که تحت تاثیر بیماری است، برداشته میشود و روده سالم به دو دستهبندی معمول و بخشی که مبتلا به هیرشپرونگ بوده، بازگردانده میشود.
- تغییرات در تغذیه: در برخی موارد، تغییرات در تغذیه میتواند به بهبود علائم بیماری هیرشپرونگ کمک کند. در برخی موارد، ممکن است با تغییرات در تغذیه، مانند تغییر در جایگاه تغذیهای، تغییر در نوع غذاها و یا افزایش فرکانس و کمیت تغذیه، علائم بیماری کاهش یابد.
- داروها: در برخی موارد، داروها میتوانند به بهبود علائم بیماری هیرشپرونگ کمک کنند، به عنوان مثال داروهای ضد التهاب و ضد عفونی کننده ممکن است برای کاهش التهاب و عفونت در روده بیماران هیرشپرونگ تجویز شود.
- مراقبتهای پرستاری: در مواردی که بیماری هیرشپرونگ با عفونت و التهابات شدیدی همراه است، نیاز به مراقبتهای پرستاری ویژه برای درمان عفونت و حفظ تعادل الکترولیتی بیمار است.
درمان دارویی
بیماری هیرشپرونگ در کودکان، معمولاً با استفاده از جراحی، درمان میشود. اما در برخی موارد، به دلیل عدم امکان جراحی یا عدم تمایل والدین به جراحی، درمان دارویی به عنوان یک گزینه در نظر گرفته میشود. درمان دارویی هیرشپرونگ کودکان، به این صورت است که با استفاده از داروهایی که تاثیر مستقیمی بر روی تعادل بین عضلات صاف روده دارند، سعی میشود بیماری کنترل شود. در ادامه، به برخی از داروهای استفاده شده در درمان هیرشپرونگ کودکان اشاره میکنیم:
- داروهای ضداسپاسم: این داروها به منظور کنترل تقلصات عضلانی در روده استفاده میشوند، که در نتیجه باعث تسکین علائم هیرشپرونگ میشوند. برخی از داروهای ضداسپاسم شامل دیازپام (Diazepam)، هیوسین (Hyoscyamine) و پیریدوستی گم (Piridostigmine) هستند.
- داروهای لاکتوز: این داروها به منظور کنترل علائم هیرشپرونگ مانند اسهال و تحریکات امحاء استفاده میشوند. برخی از داروهای لاکتوز شامل لاکتولوز (Lactulose) و لاکتاز (Lactase) هستند.
- داروهای ضد التهاب: در برخی موارد، استفاده از داروهای ضد التهاب مانند سالازوپیرین (Sulphasalazine) و مزالامین (Mesalamine) میتواند به کنترل علائم هیرشپرونگ کودکان کمک کند.
- داروهای ضداسید: این داروها به منظور کنترل اسیدیته معده و کاهش تحریکات مربوط به روده استفاده میشوند. برخی از داروهای ضداسید شامل رانیتیدین (Ranitidine) و اومپرازول (Omeprazole) هستند.
جراحی هیرشپرونگ کودکان
- جراحی باز: در این روش، جراحی برای برداشتن بخشی از روده که تحت تاثیر بیماری هیرشپرونگ است، انجام میشود. سپس، بخش سالمی از روده بازگردانده میشود.
- جراحی بسته: در این روش، بخش آسیب دیده از روده بسته شده و به رودههای سالم متصل میشود.
- جراحی انتقال روده: در برخی موارد، بخشی از روده که تحت تاثیر بیماری هیرشپرونگ است، برداشته میشود و به جای آن، روده سالمی که از بیمار دیگری برداشته شده است، جایگزین میشود.
در هر صورت، جراحی هیرشپرونگ نوزادان، یک جراحی پیچیده و حساس است و نیاز به تجربه و مهارت بالای پزشکان جراح دارد. پس از جراحی، بیمار نیاز به مراقبتهای خاصی دارد و باید رژیم غذایی خاصی را دنبال کند. همچنین، ممکن است برای کنترل درد و پیشگیری از عفونتها، داروهایی به بیمار تجویز شود. به همین دلیل، باید جراحی هیرشپرونگ نوزادان توسط پزشکان متخصص و با تجربه انجام شود تا به بهترین نتیجه برسد.
عوارض جراحی هیرشپرونگ کودکان
عمل جراحی هیرشپرونگ کودکان، مانند هر جراحی دیگری، ممکن است با عوارضی همراه باشد. برخی از عوارض متداول جراحی هیرشپرونگ کودکان عبارتند از:
- التهاب و عفونت: عفونت در محل جراحی، یکی از عوارض شایع جراحی هیرشپرونگ کودکان است. این عفونت ممکن است باعث تورم، درد، تب، ترشح یا خروج مایعات از محل جراحی شود.
- خونریزی: خونریزی از محل جراحی، عارضه دیگری است که ممکن است پس از جراحی هیرشپرونگ کودکان رخ دهد.
- نارسائی عملکرد روده: جراحی هیرشپرونگ کودکان ممکن است باعث نارسائی عملکرد روده شود که ممکن است منجر به علائمی مانند تب، استفراغ، اسهال، تغذیه ناکافی و بیماریهای مرتبط با گوارش شود.
- نارسائی کبد: در برخی موارد، جراحی هیرشپرونگ کودکان ممکن است باعث نارسائی کبد شود که ممکن است با علائمی مانند بیماریهای پوستی، کبد چرب و مشکلات در کارکرد کبد همراه باشد.
- علائم و عوارض عمومی: بعضی از علائم و عوارض عمومی ممکن است پس از جراحی هیرشپرونگ کودکان رخ دهند، مانند تب، درد شدید، تنگی نفس، استفراغ و اختلالات در خواب.
عوارض عدم درمان هیرشپرونگ
عدم درمان بیماری هیرشپرونگ میتواند منجر به عوارض جدی و گاهاً معمولاً غیرقابل برگشتی شود. برخی از عوارض عدم درمان هیرشپرونگ نوزادان عبارتند از:
- تحریکات امحاء: بیماری هیرشپرونگ میتواند باعث تحریکات مکرر امحاء شود که ممکن است باعث عوارضی مانند اسهال، استفراغ، کاهش وزن و بیماریهای مرتبط با گوارش شود.
- رشد ناصحیح: بیماری هیرشپرونگ میتواند باعث کاهش وزن و رشد ناصحیح شود، در موارد شدید ممکن است باعث تغذیه ناکافی و فشار بر روی سیستم ایمنی بیمار شود.
- عفونت: بیماری هیرشپرونگ میتواند باعث عفونتهای مکرر در روده و سیستم گوارش شود.
- تشکیل تومور: در برخی موارد، بیماری هیرشپرونگ میتواند منجر به تشکیل تومورهای خطرناک در روده شود.
- نارسایی کبد: در برخی موارد، عدم درمان بیماری هیرشپرونگ میتواند باعث نارسایی کبد شود که ممکن است با علائمی مانند بیماریهای پوستی، کبد چرب و مشکلات در کارکرد کبد همراه باشد.
بیماری های مرتبط
برخی از بیماریهای مرتبط با هیرشپرونگ عبارتند از:
- بیماری هیپرگانگرنونیسم (Hirschsprung-associated enterocolitis): این بیماری ممکن است در بیماران هیرشپرونگ رخ دهد که باعث التهاب و عفونت در روده و شدت علائم هیرشپرونگ میشود.
- بیماری کوچک قد (Short bowel syndrome): این بیماری ممکن است در بیماران هیرشپرونگ بعد از جراحی برای برطرف کردن بخش مبتلا به بیماری رخ دهد. در این بیماری، بخشی از روده برداشته میشود که ممکن است باعث کاهش جذب مواد مغذی و مشکلات تغذیهای شود.
- بیماری رفلاکس گاستروازوفاژی (Gastroesophageal reflux disease – GERD): این بیماری ممکن است در بیماران هیرشپرونگ باشد که باعث بروز علائم احتراقی در گلو و مشکلات تغذیهای شود.
- بیماری تنبلی معده (Gastroparesis): این بیماری ممکن است در بیماران هیرشپرونگ باشد که باعث کاهش حرکت معده و مشکلات گوارشی مرتبط با آن شود.
- بیماریهای ایمنی: برخی بیماریهای ایمنی مانند بیماری کلیوی و بیماری هاشیموتو ممکن است با بیماری هیرشپرونگ همراه باشند.
:: برچسبها:
تشخیص هیرشپرونگ ,
علائم هیرشپرونگ ,
علت هیرشپرونگ ,
عوارض هیرشپرونگ ,
هیرشپرونگ ,
:: بازدید از این مطلب : 246
|
امتیاز مطلب : 37
|
تعداد امتیازدهندگان : 15
|
مجموع امتیاز : 15
تاریخ انتشار : جمعه 24 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
لکوپلاکی یا سفیدکژنه یک بیماری بدخیم ضایعهای در مخاط دهان است که باعث تشکیل خطوط سفید روی کنارههای زبان و سایر نواحی دهان میشود. این بیماری معمولاً بی خطر است و به صورت تصادفی در برخی افراد دیده میشود، اما در برخی افراد ممکن است به شدت پیشرفت کرده و به بیماری بدخیم تبدیل شود.
انواع لکوپلاکیا
لکوپلاکیاها یا ضایعات سفید رنگ در دهان، به صورت متفاوتی با توجه به شکل و نوع آنها طبقهبندی میشوند. برخی از انواع لکوپلاکیاها عبارتند از:
- لکوپلاکیای هموژن: این نوع لکوپلاکیا به شکل یک ضایعه صاف و هموژن و با رنگ سفید یا کرمی روی بافت داخل دهان دیده میشود. این نوع لکوپلاکیا بیشتر در زبان و دهانهها دیده میشود و معمولاً بی خطر است.
- لکوپلاکیای ندولار: این نوع لکوپلاکیا به شکل ضایعات گرد و ندولی با رنگ سفید یا کرمی میباشد. این نوع لکوپلاکیا بیشتر در بخشهایی از دهان که در مستقیم نور خورشید نیستند، مانند بخش داخلی لبها و گوشههای دهان دیده میشود.
- لکوپلاکیای زگیلی: این نوع لکوپلاکیا به شکل خطوط سفید روی بافت داخل دهان و بیشتر در کنارههای زبان دیده میشود. این نوع لکوپلاکیا ممکن است باعث تحریک و درد در بیمار شود.
- لکوپلاکیای زگیلی پرولیفراتیو: این نوع لکوپلاکیا به شکل ضایعات دارای سطوح خوشهای و مشبک با رنگ سفید یا کرمی روی بافت داخل دهان دیده میشود. این نوع لکوپلاکیا ممکن است باعث تحریک و درد در بیمار شود و در صورت پیشرفت بیماری، به بیماری بدخیم تبدیل شود.
علت لکوپلاکیا
علت لکوپلاکیا هنوز به طور کامل مشخص نیست ولی برخی عوامل ممکن است برای ایجاد و پیشرفت آن موثر باشند. برخی از عوامل موثر در ایجاد لکوپلاکیا عبارتند از:
- عفونتها: برخی از عفونتهای باکتریایی و ویروسی میتوانند باعث تحریک و ایجاد لکوپلاکیا شوند.
- تغذیه نامناسب: تغذیه نامناسب و فقر غذایی میتواند منجر به ایجاد لکوپلاکیا شود.
- سیگار: سیگار کشیدن با عوارض بسیاری مواجه است و میتواند به ایجاد لکوپلاکیا و بیماریهای دیگری در دهان منجر شود.
- مصرف الکل: مصرف الکل میتواند باعث ایجاد لکوپلاکیا شود و به علت خشک کردن بافت دهان باعث افزایش خطر آسیب به بافت دهانی شود.
- برخی داروها: مصرف برخی داروها میتواند به عنوان عامل ایجاد لکوپلاکیا عمل کند.
- عوامل ژنتیکی: برخی افراد به دلیل عوامل ژنتیکی بیشتر به لکوپلاکیا در معرض هستند.
- تحریک مکانیکی: برخی از فعالیتهای مکانیکی مانند گرفتن دندان یا استفاده از پروتزهای دندانی میتوانند باعث تحریک و ایجاد لکوپلاکیا شوند.
علائم لکوپلاکیا
علائم لکوپلاکیا ممکن است به صورت متفاوتی در بین افراد مشاهده شود و بسته به نوع و شدت آن میتواند متفاوت باشد. برخی از علائم شایع لکوپلاکیا عبارتند از:
- خطوط یا ضایعات سفید رنگ روی بافت داخل دهان، به خصوص در کنارههای زبان، لب و دهانهها
- درد و تحریک در مناطق دارای لکوپلاکیا
- سوزش و درد در دهان
- تغییر رنگ و شکل بافت داخل دهان
- خونریزی در صورت آسیب به لکوپلاکیا
- بروز التهاب و عفونت در منطقه دارای لکوپلاکیا
- بروز خارش در مناطق دارای لکوپلاکیا
- در صورت پیشرفت بیماری، افزایش اندازه و تعداد لکوپلاکیاها
نحوه تشخیص لکوپلاکیا
برای تشخیص لکوپلاکیا، پزشک دندانپزشک متخصص بررسی دقیقی از داخل دهان انجام میدهد و برای تایید تشخیص، ممکن است از روشهای تشخیصی متفاوتی استفاده کند. برخی از روشهای تشخیصی لکوپلاکیا عبارتند از:
- بررسی دیداری: پزشک با استفاده از یک مایکروسکوپ دهانی، بافت داخل دهان را بررسی میکند و علائم لکوپلاکیا را بررسی میکند.
- بررسی بافت شناسی: در صورت نیاز، نمونه بافت از منطقه مشکوک به لکوپلاکیا برداشته میشود و با استفاده از روشهای بافت شناسی، تشخیص دقیقی از نوع لکوپلاکیا برای بیمار تعیین میشود.
- دستگاه پیوسته پرتودهی: با استفاده از دستگاه پیوسته پرتودهی، تصاویر دقیقی از لکوپلاکیا و محیط اطراف آن ایجاد میشود تا پزشک بتواند از نوع و شدت لکوپلاکیا اطلاعات بیشتری کسب کند.
- بررسی بافت شناسی مولکولی: این روش جدیدتری است که با استفاده از روشهای مولکولی، تشخیص دقیقی از نوع لکوپلاکیا و مشخصههای آن ارائه میدهد.
درمان لکوپلاکیا
درمان لکوپلاکیا بستگی به نوع و شدت بیماری، علت آن و وضعیت عمومی بیمار دارد. برخی از روشهای درمانی لکوپلاکیا عبارتند از:
- رعایت بهداشت دهان: رعایت بهداشت دهان، شامل مسواک زدن دو بار در روز، استفاده از پاستیل یا شیرینی بدون قند، مصرف آب بیشتر و اجتناب از سیگار و مصرف الکل میتواند برای پیشگیری و درمان لکوپلاکیا مفید باشد.
- داروهای ضد التهاب: در صورت وجود التهاب در منطقه دارای لکوپلاکیا، پزشک ممکن است داروهای ضد التهابی مانند استامینوفن یا ایبوپروفن تجویز کند.
- مصرف ویتامینها: مصرف ویتامینهای مختلف مانند ویتامین C و ویتامین B12 میتواند به بهبود و درمان لکوپلاکیا کمک کند.
- کریوتراپی: در این روش، با استفاده از یک فلز سرد، بافت داخل دهان یخبندان شده و لکوپلاکیا به طور موضعی تخریب میشود.
- لیزر درمانی: در این روش، با استفاده از لیزر، بافت داخل دهان به طور موضعی تخریب میشود.
- جراحی: در صورت لزوم، پزشک ممکن است اقدام به جراحی برای برداشتن لکوپلاکیاهای بزرگ و مزاحم نماید.
دارو ها
درمان دارویی لکوپلاکیا شامل استفاده از محصولات دارویی مختلف است که باعث کاهش التهاب و تسکین علائم بیماری میشوند. در زیر به برخی از داروهای معمول برای درمان لکوپلاکیا اشاره میکنیم:
- کورتیکواستروئیدها: این داروها باعث کاهش التهاب و تسکین علائم لکوپلاکیا میشوند. این داروها میتوانند به صورت خوراکی، محلول دهانی و یا اسپری استفاده شوند.
- تریامسینولون: این دارو یک استروئید قوی است که به صورت محلول دهانی یا اسپری استفاده میشود و باعث کاهش التهاب و تسکین علائم لکوپلاکیا میشود.
- دانازول: این دارو به صورت خوراکی استفاده میشود و به عنوان یک داروی ضد التهابی در درمان لکوپلاکیا مفید است.
- متوترکسات: این دارو به عنوان یک داروی ضد التهابی و سیتوتوکسیک در درمان لکوپلاکیا استفاده میشود. این دارو به صورت خوراکی یا تزریقی استفاده میشود.
- سیکلوسپورین: این دارو یک داروی ضد التهابی و ایمونوساپرسور است که به صورت خوراکی استفاده میشود و در درمان لکوپلاکیا مفید است.
- آزاتیوپرین: این دارو یک داروی ضد التهابی نوعی است که به صورت خوراکی استفاده میشود و در درمان لکوپلاکیا مفید است.
کریوتراپی
کریوتراپی یکی از روشهای درمانی لکوپلاکیا است که در آن با استفاده از یک فلز سرد (مانند نیتروژن مایع)، بافت داخل دهان یخبندان شده و لکوپلاکیا به طور موضعی تخریب میشود. در این روش، فلز سرد به محل مورد نظر برای چند ثانیه اعمال میشود و باعث برودت بافت داخل دهان میشود. بدلیل برودت بافت، سلولهای لکوپلاکیا تخریب شده و از بین میروند.
کریوتراپی برای درمان لکوپلاکیا مزایایی دارد. این روش روی بافت سالم تأثیر نمیگذارد و فقط بافت آسیب دیده را تخریب میکند. همچنین، کریوتراپی به صورت محلی با بیهوشی موضعی انجام میشود و در مقایسه با جراحی لکوپلاکیا کمترین ناراحتی را برای بیمار ایجاد میکند. این روش سریع و آسان است و بیمار معمولاً پس از انجام کریوتراپی، میتواند به زودی به فعالیتهای روزمره خود بازگردد.
با این حال، کریوتراپی همچنین ممکن است با عوارضی همراه باشد. در برخی موارد، ممکن است باعث درد، التهاب، خونریزی و تغییر رنگ پوست شود. همچنین، کریوتراپی ممکن است برای برخی افراد نامطلوب باشد، مانند افرادی که حساسیت شدید به سرما دارند.
جراحی لکوپلاکیا
جراحی لکوپلاکیا، در صورتی که لکوپلاکیا به اندازه کافی بزرگ باشد و مزاحمتی برای بیمار ایجاد کرده باشد، به عنوان روش درمانی انتخاب میشود. در این روش، پزشک دندانپزشک متخصص با استفاده از یک ابزار چند منظوره که به آن بیوپسی بیماری معروف است، لکوپلاکیا را برداشته و بافتهای سالم دیگر را حفظ میکند.
جراحی لکوپلاکیا به صورت محلی با بیهوشی موضعی انجام میشود و معمولاً زمان کوتاهی (حدود ۳۰ تا ۶۰ دقیقه) طول میکشد. پس از جراحی، بیمار باید رعایت بهداشت دهان و دندان خود را بیشتر از قبل به عمل آورد و برای درمان زخم، ممکن است پزشک داروهای ضد التهاب و ضد درد تجویز کند.

درمان لکوپلاکیا با گیاهان دارویی
لکوپلاکیا یک بیماری پوستی است که بافتهای داخل دهان را تحت تأثیر قرار میدهد و در برخی موارد ممکن است نیاز به درمان داشته باشد. درمان لکوپلاکیا با استفاده از طب سنتی و گیاهان دارویی میتواند به عنوان یک روش درمانی مورد استفاده قرار بگیرد. در ادامه به برخی از گیاهان دارویی که برای درمان لکوپلاکیا به کار میروند، میپردازیم:
- چای ترش: چای ترش یکی از گیاهان دارویی معروف است که برای درمان لکوپلاکیا مفید است. ترکیبات فعال موجود در چای ترش مانند تانینها، باعث تسکین درد و التهاب میشوند و به بهبود علائم لکوپلاکیا کمک میکنند.
- کنگر: کنگر یکی از گیاهان دارویی است که برای درمان لکوپلاکیا مفید است. این گیاه ضد التهاب و ضد عفونی کننده است و بهبود علائم لکوپلاکیا را تسریع میکند.
- آلوئه ورا: آلوئه ورا نیز یکی از گیاهان دارویی مفید در درمان لکوپلاکیا است. این گیاه قابلیت تسکین درد و التهاب را دارد و میتواند به بهبود علائم لکوپلاکیا کمک کند.
- گیاه چای سبز: گیاه چای سبز نیز میتواند در درمان لکوپلاکیا موثر باشد. تحقیقات نشان داده است که ترکیبات موجود در چای سبز مانند کاتچینها، باعث تسکین التهاب و بیماریزدایی میشوند.
- مرزنجوش: مرزنجوش به عنوان یک گیاه دارویی ضد التهاب و ضد عفونی کننده شناخته شده است. مصرف مرزنجوش میتواند به بهبود علائم لکوپلاکیا کمک کند.
به طور کلی، با توجه به عدم داشتن شواهد علمی کافی، استفاده از گیاهان دارویی به تنهایی به عنوان روش درمانی لکوپلاکیا توصیه نمیشود و باید با رعایت نکاتی که در پاسخ قبلی ذکر شد، با پزشک معالج هماهنگ شود.
عوارض عدم درمان لکوپلاکیا
لکوپلاکیا یک بیماری پوستی است که بافتهای داخل دهان را تحت تأثیر قرار میدهد. در صورت عدم درمان، میتواند برای بیمار عوارض جدی ایجاد کند. برخی از عوارض عدم درمان لکوپلاکیا عبارتند از:
- تشدید علائم: در صورتی که لکوپلاکیا تشخیص داده نشود و درمان نشود، ممکن است علائم بیماری بدتر شود. این میتواند منجر به افزایش درد و التهاب شود.
- عفونت: لکوپلاکیا باعث شکافتگی و زخمهای دهان میشود که میتواند باعث عفونت شود. در صورت عدم درمان، احتمال ابتلا به عفونت بیشتر میشود.
- سختی در خوردن: با گذشت زمان، لکوپلاکیا میتواند باعث سختی در خوردن و بلعیدن غذا شود. این میتواند به کاهش وزن و کاهش سطح انرژی بیمار منجر شود.
- افزایش خطر بروز سرطان دهان: در صورت عدم درمان لکوپلاکیا، احتمال بروز سرطان دهان بیشتر میشود.
- عدم توانایی در سختیهای دهان: در صورتی که لکوپلاکیا تشخیص داده نشود و درمان نشود، ممکن است بعضی از بافتهای داخل دهان دائمی تغییر کنند و باعث سختی درمان شوند.
:: برچسبها:
انواع سفید کژنه ,
تشخیص سفید کژنه ,
درمان لکوپلاکی ,
علائم سفید کژنه ,
علت سفید کژنه ,
عوارض لکوپلاکی ,
:: بازدید از این مطلب : 241
|
امتیاز مطلب : 38
|
تعداد امتیازدهندگان : 14
|
مجموع امتیاز : 14
تاریخ انتشار : پنج شنبه 23 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
در شرع اسلامی، مصرف مشروبات الکلی حرام است و به عنوان یکی از کبایر (گناهان بزرگ) شناخته میشود. در قرآن کریم نیز آمده است: “یَا أَیُّهَا الَّذِینَ آمَنُوا إِنَّمَا الْخَمْرُ وَالْمَیْسِرُ وَالْأَنْصَابُ وَالْأَزْلَامُ رِجْسٌ مِنْ عَمَلِ الشَّیْطَانِ فَاجْتَنِبُوهُ لَعَلَّکُمْ تُفْلِحُونَ”، به معنی “ای کسانی که ایمان آوردهاید، شراب، قمار، بتپرستی، و اعتقاد به خونریزی، کاری هستند که از کارهای شیطان محسوب میشوند، پس از آنها دوری کنید تا موفق شوید”.
در قانون جمهوری اسلامی ایران، تولید، فروش، خرید و مصرف مشروبات الکلی غیرمجاز بوده و تحت عنوان جرم قابل پیگرد قرار دارد. طبق ماده ۱۶۱ قانون مجازات اسلامی، فردی که به هر عنوانی در تولید، فروش یا خرید مشروبات الکلی دخالت داشته باشد، به مجازات حبس یک تا سه سال و جزای نقدی تا مبلغ ۵۰ میلیون ریال محکوم میشود.
همچنین، مصرف مشروبات الکلی نیز به عنوان یک جرم محسوب میشود و طبق ماده ۱۶۴ قانون مجازات اسلامی، فردی که به هر عنوانی مشروبات الکلی مصرف کند، به مجازات ۸۰ ضربه شلاق و جزای نقدی تا مبلغ ۲ میلیون ریال محکوم میشود. همچنین، در صورت تکرار این جرم، مجازات آن به شدت افزایش مییابد.
مجازات حمل و نگهداری مشروبات الکلی
- در قانون جمهوری اسلامی ایران، حمل و نگهداری مشروبات الکلی نیز غیرمجاز و جرم محسوب میشود. طبق ماده ۱۶۱ قانون مجازات اسلامی، فردی که به هر عنوانی در حمل و نگهداری مشروبات الکلی دخالت داشته باشد، به مجازات حبس یک تا سه سال و جزای نقدی تا مبلغ ۵۰ میلیون ریال محکوم میشود.
- همچنین، در صورتی که حمل و نگهداری مشروبات الکلی در مقدار بیشتری انجام شود و برای فروش، توزیع یا انتقال آن به دیگران استفاده شود، مجازات آن به شدت افزایش مییابد. طبق ماده ۱۶۲ قانون مجازات اسلامی، فردی که به هر عنوانی در فروش، توزیع یا انتقال مشروبات الکلی دخالت داشته باشد، به مجازات حبس یک تا سه سال و جزای نقدی تا مبلغ ۵۰ میلیون ریال و در صورت تکرار این جرم، مجازات آن به شدت افزایش مییابد.
- از طرف دیگر، مصرفکنندههایی که مشروبات الکلی را حمل و نگهداری میکنند و به دیگران نمایش میدهند، نیز به عنوان “پخشکننده” شناخته میشوند و طبق ماده ۱۶۳ قانون مجازات اسلامی، به مجازات حبس یک تا سه ماه و جزای نقدی تا مبلغ ۵۰ میلیون ریال محکوم میشوند.
برای کسب اطلاعات در مورد مجازات فرار از صحنه تصادف کلیک کنید
مجازات حمل و نگهداری مشروبات الکلی در ماشین
- ماده ۷۰۲ قانون مجازات اسلامی در بخشی که به مصرف مشروبات الکلی و سایر مواد مخدر مربوط است، مصوباتی را در خصوص حمل و نگهداری این مواد در ماشین تعیین کرده است. طبق ماده ۷۰۲ قانون مجازات اسلامی، هرگونه حمل و نگهداری مشروبات الکلی و سایر مواد مخدر در ماشین، مستلزم اثبات مصرف شخصی و در حد مصرف شخصی است. در غیر این صورت، برای شخص مذکور مجازات قابل پیگیرد میباشد.
- تبصره ۱ ماده ۷۰۲ قانون مجازات اسلامی نیز تعیین میکند: «در صورتی که برای حمل و نگهداری مواد مذکور، وسیله نقلیه ویژه یا مخصوصی به کار رفته باشد، یا حمل و نگهداری در محل کار، تعاونی، مسافرت، مسابقه و غیره صورت گرفته باشد، برای شخص مذکور مجازات قابل پیگرد میباشد.»
تخفیف مجازات حمل و نگهداری مشروبات الکلی
در قانون جمهوری اسلامی ایران، در مواردی که شخصی به جرم حمل و نگهداری مشروبات الکلی متهم شده و قضاوت شده است، ممکن است به دلایل مختلفی تخفیف در مجازات او در نظر گرفته شود.
به طور کلی، تخفیف در مجازات به دلایلی مانند اعتراف به جرم، تلاش برای اصلاح رفتار، همکاری با مقامات قضایی در جمع آوری شواهد و مدارک و… ممکن است در نظر گرفته شود. در ادامه به برخی از این دلایل با جزئیات بیشتری پرداخته خواهد شد:
- اعتراف به جرم: در صورتی که شخص دستگیر شده به جرم حمل و نگهداری مشروبات الکلی اعتراف کند، ممکن است قاضی تخفیفی در مجازات او در نظر بگیرد. این تخفیف معمولاً به دلیل این است که اعتراف شخص به جرم، زمان و هزینههای بیشتری برای بررسی و تحقیق در خصوص پرونده را صرفهجویی میکند.
- همکاری با مقامات قضایی: اگر شخصی که به جرم حمل و نگهداری مشروبات الکلی متهم شده است، در جمع آوری شواهد و مدارک به مقامات قضایی همکاری کرده باشد، ممکن است قاضی تخفیفی در مجازات او در نظر بگیرد. این تخفیف معمولاً به دلیل این است که همکاری شخص با مقامات قضایی در جمع آوری شواهد و مدارک، زمان و هزینههای بیشتری را صرفهجویی میکند.
- تلاش برای اصلاح رفتار: در صورتی که شخصی که به جرم حمل و نگهداری مشروبات الکلی متهم شده است، تلاش برای اصلاح رفتار خود کرده باشد، مثلاً با حضور در دورههای آموزشی یا مشاوره، ممکن است قاضی تخفیفی در مجازات او در نظر بگیرد.
- عدم سابقه کیفری: در صورتی که شخصی که به جرم حمل و نگهداری مشروبات الکلی متهم شده است، سابقه کیفری نداشته باشد، ممکن است قاضی تخفیفی در مجازات او در نظر بگیرد.
مراحل رسیدگی به پرونده مشروبات الکی
مراحل رسیدگی به جرم حمل و نگهداری مشروبات الکلی در قانون جمهوری اسلامی ایران به شرح زیر است:
- دستگیری: در صورتی که شخصی در حمل و نگهداری مشروبات الکلی دستگیر شود، باید به سرعت تحت مراقبت پلیس قرار گیرد.
- تحقیقات اولیه: پس از دستگیری، پلیس باید تحقیقات اولیه لازم را انجام دهد تا اطلاعات لازم را در مورد شخص دستگیر شده، منبع و مقصد مشروبات الکلی و سایر جزئیات مورد نیاز جمع آوری کند.
- انتقال به دادسرا: پس از تحقیقات اولیه، شخص دستگیر شده باید به دادسرا منتقل شود. در این مرحله، به او اعلام میشود که به چه جرمی متهم است و حق دارد که وکیل دفاع خود را انتخاب کند.
- بررسی ادعاها: در دادسرا، قاضی بررسی ادعاها و شواهد جمع آوری شده را بررسی میکند و در صورت لزوم، تحقیقات بیشتری را از پلیس و دیگر مقامات قضایی درخواست میکند.
- صدور حکم: پس از بررسی ادعاها، قاضی حکم خود را صادر میکند. در صورتی که شخص دستگیر شده متهم به جرم حمل و نگهداری مشروبات الکلی شناخته شود، قاضی میتواند مجازاتی شامل حبس، جزای نقدی و یا هر دو را برای او تعیین کند.
- اعتراض: در صورتی که شخص دستگیر شده با حکم قضایی مخالفت داشته باشد، میتواند در مهلت مقرر اعتراض کند و به دیوان عالی مراجعه کند.
:: برچسبها:
تخفیف مجارات حمل مشروب ,
حمل الکل ,
حمل مشروب ,
حمل مشروبات الکلی ,
مجازات حمل مشروب ,
:: بازدید از این مطلب : 230
|
امتیاز مطلب : 27
|
تعداد امتیازدهندگان : 11
|
مجموع امتیاز : 11
تاریخ انتشار : پنج شنبه 23 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
دستگاه ونتیلاتور یک دستگاه پزشکی است که برای کمک به تنفس بیماران استفاده میشود. این دستگاه با استفاده از فشار هوا، هوایی را به ریههای بیماران تزریق میکند و همچنین برای استخراج هوایی که بیمار تنفس کرده است، فشار هوا را کاهش میدهد. ونتیلاتور میتواند برای بیمارانی که بهطور موقت یا دائم دچار مشکلات تنفسی هستند، مانند بیمارانی که در حالت کمبود تنفس هستند، بیمارانی که دچار آسم، عفونت ریه، آسیب ریه، بیماریهای قلبی و عروقی و یا بیماریهای مزمن مانند بیماری مزمن انسدادی ریه هستند، استفاده شود. البته استفاده از ونتیلاتور برای بیمارانی که به طور موقت تحت عمل جراحی قرار میگیرند نیز لازم است. ونتیلاتور در بخشهای مختلفی از بیمارستانها، از جمله بخشهای مراقبت ویژه و اورژانس استفاده میشود.
انواع ونتیلاتور
۱. ونتیلاتور فشار منفی:
ونتیلاتور فشار منفی یک روش تنفسی است که در آن، برای کمک به تنفس بیمار، فشار هوایی در داخل ریهها کاهش مییابد. در این روش، برای ایجاد فشار منفی در داخل ریهها، بخشی از هوای بیمار که در حال نفس کشیدن است، از طریق یک لوله به خارج از بدن بیمار کشیده میشود و در نتیجه فشار هوایی در داخل ریهها کاهش مییابد.
استفاده از ونتیلاتور فشار منفی در برخی بیماران مفید است، به خصوص در بیمارانی که دچار مشکلات تنفسی هستند، مانند بیمارانی که دچار آسم، عفونت ریه، آسیب ریه، بیماریهای قلبی و عروقی و یا بیماریهای مزمن مانند بیماری مزمن انسدادی ریه هستند. این روش میتواند به کاهش فشار در ریهها کمک کند و باعث بهبود عملکرد ریهها و کاهش نیاز به اکسیژنهای مصنوعی شود.
با این حال، استفاده از ونتیلاتور فشار منفی نیز ممکن است با مشکلاتی همراه باشد. به عنوان مثال، استفاده بیش از حد از این روش میتواند باعث تضعیف عضلات تنفسی بیمار شود و در برخی موارد ممکن است باعث ایجاد ضایعات جانبی در ریهها شود. همچنین، استفاده از این روش در بیمارانی که دچار فشار خون پایین هستند، با احتیاط باید انجام شود.
مزایا:
- کاهش فشار خون: استفاده از ونتیلاتور فشار منفی میتواند باعث کاهش فشار خون در بیماران شود. این مزیت برای بیمارانی که فشار خون بالا دارند یا برای بیمارانی که در معرض خطر فشار خون بالا قرار دارند، مفید است.
- بهبود عملکرد ریهها: استفاده از ونتیلاتور فشار منفی میتواند باعث بهبود عملکرد ریهها شود. این دستگاه تنفسی به بیماران کمک میکند تا حجم هوای بیشتری را به داخل ریهها کشیده و از آنها استفاده کنند. این مزیت برای بیمارانی که به دلیل بیماریهای ریوی نیاز به کمک تنفسی دارند، مفید است.
- کاهش زمان بستری در بیمارستان: استفاده از ونتیلاتور فشار منفی میتواند باعث کاهش زمان بستری در بیمارستان شود. با استفاده از این دستگاه تنفسی، بیماران میتوانند زودتر بهبود یابند و بتوانند از بیمارستان خارج شوند.
- کاهش خطر عفونت: با استفاده از ونتیلاتور فشار منفی، خطر عفونتهای تنفسی در بیماران کاهش مییابد. این دستگاه تنفسی به بیماران کمک میکند تا هوای خارجی را به داخل ریه کشیده و به عنوان یک باریکاد برای ورود عفونتها به بدن شانه کند.
- کاهش مصرف اکسیژن: استفاده از ونتیلاتور فشار منفی میتواند منجر به کاهش مصرف اکسیژن در بیماران شود. این مزیت برای بیمارانی که به دلیل بیماریهای ریوی نیاز به کمک تنفسی دارند، مفید است.
معایب:
- خشکی در ریهها: استفاده از ونتیلاتور فشار منفی میتواند باعث خشکی در ریهها شود که ممکن است باعث تحریک و التهاب ریهها شود و باعث بروز عفونتهای تنفسی شود.
- آسیب به بافت ریهها: استفاده از ونتیلاتور فشار منفی ممکن است باعث آسیب به بافت ریهها شود، به خصوص در صورتی که فشار منفی بسیار زیاد باشد.
- تنفس سطحی: استفاده از ونتیلاتور فشار منفی ممکن است باعث تنفس سطحی شود که باعث کاهش حجم تنفسی و کاهش تعداد تنفس در دقیقه میشود. این موضوع ممکن است باعث کاهش جریان خون در ریهها و سایر عوارض مرتبط با کمبود اکسیژن شود.
- سختی در تنفس: استفاده از ونتیلاتور فشار منفی در برخی موارد ممکن است باعث سختی در تنفس شود. این مشکل ممکن است به دلیل انتظارات بدن از تنفس طبیعی یا به دلیل مشکلات بافتی در ریهها باشد.
- عدم تطابق با نیاز بیمار: استفاده از ونتیلاتور فشار منفی ممکن است باعث عدم تطابق با نیاز بیمار شود. برخی بیماران احساس ناراحتی و اضطراب میکنند و این دستگاه تنفسی باعث تشدید این مشکلات میشود.
۲. ونتیلاتور فشار مثبت:
ونتیلاتور فشار مثبت یک روش تنفسی است که در آن، برای کمک به تنفس بیمار، فشار هوایی در داخل ریهها افزایش مییابد. در این روش، برای ایجاد فشار مثبت در داخل ریهها، هوایی با فشار بالا به ریهها تزریق میشود تا باعث گسترش ریهها و بهبود عملکرد تنفسی شود.
ونتیلاتور فشار مثبت معمولاً در بیمارانی که به دلیل عوامل مختلف مانند بیماریهای ریوی، آسیب ریه، عفونتهای تنفسی، عوارض جراحی، آسیب به سیستم تنفسی و … به کمک یک دستگاه تنفس مکانیکی نیاز دارند، استفاده میشود. همچنین، در برخی موارد ونتیلاتور فشار مثبت برای کمک به تنفس بیمارانی که در وضعیت ناتوانی تنفسی بسیار جدی یا در بیمارستان در بخش مراقبت ویژه (ICU) قرار دارند استفاده میشود.
استفاده از ونتیلاتور فشار مثبت میتواند باعث بهبود عملکرد ریهها، افزایش آیرودینامیک ریوی، بهبود تبادل گازهای ریوی، بهبود تامین اکسیژن به اعضای بدن و کاهش فشار در بخشهای حیاتی بدن مانند قلب و کبد شود.
با این حال، استفاده از ونتیلاتور فشار مثبت باید توسط پزشک متخصص تعیین شود و باید با دقت و به همراه نظارت دقیق برای بیمارانی که از این روش استفاده میکنند، انجام شود. علاوه بر این، استفاده از این روش ممکن است با برخی مشکلات جانبی همراه باشد، از جمله آسیب به ریهها، عفونتهای تنفسی، افزایش فشار خون، آسیب به عضلات تنفسی و … لذا استفاده از ونتیلاتور فشار مثبت باید با دقت و توسط پزشکان متخصص انجام شود.
مزایا:
- بهبود تنفس: ونتیلاتور فشار مثبت با ایجاد فشار مثبت در ریهها، به بیماران کمک میکند تا تنفس بهتری داشته باشند. این دستگاه تنفسی به بیمارانی که ناتوانی تنفسی دارند و یا به دلیل بیماریهای ریوی نیاز به کمک تنفسی دارند، کمک میکند تا تنفس آنها بهبود یابد و تنفس آسانتری داشته باشند.
- کاهش ریسک عوارض جانبی: با استفاده از ونتیلاتور فشار مثبت، بیماران کمتر مستعد عوارض جانبی ناشی از تنفس نامناسب و ناتوانی تنفسی میشوند. عوارضی مانند افزایش فشار خون، آسیب به ریهها، عفونتهای تنفسی و غیره در بیمارانی که به دلیل ناتوانی تنفسی نیاز به کمک تنفسی دارند، قابلیت وجود دارد.
- کاهش زمان بستری در بیمارستان: با استفاده از ونتیلاتور فشار مثبت، بیماران کمتر نیاز به بستری در بیمارستان و بخش مراقبت ویژه دارند. این دستگاه تنفسی به بیماران کمک میکند تا زودتر بهبود یابند و بتوانند از بیمارستان خارج شوند.
- تقویت عضلات تنفسی: استفاده از ونتیلاتور فشار مثبت میتواند به تقویت عضلات تنفسی بیماران کمک کند. با استفاده از این دستگاه تنفسی، بیماران میتوانند به تنفس خود کمک کنند و عضلات تنفسی آنها تقویت شوند.
معایب:
- آسیب ریهها: استفاده طولانی مدت از ونتیلاتور فشار مثبت میتواند منجر به آسیب ریهها شود. این آسیب ممکن است باعث ایجاد التهاب در ریهها شود و باعث افزایش خطر عفونتهای تنفسی شود.
- افزایش فشار خون: استفاده از ونتیلاتور فشار مثبت ممکن است باعث افزایش فشار خون بیمار شود. این مشکل ممکن است خطرات جدی برای بیماران با فشار خون بالا (هایپرتانسیون) را افزایش دهد.
- افزایش خطر عفونت: استفاده از ونتیلاتور فشار مثبت ممکن است باعث افزایش خطر عفونتهای تنفسی در بیماران شود. عفونتهای تنفسی ممکن است خطرات جدی برای بیماران را افزایش دهند و باعث افزایش زمان بستری در بیمارستان شوند.
- خشکی دهان و گلو: استفاده از ونتیلاتور فشار مثبت میتواند باعث خشکی دهان و گلو بیمار شود. این مشکل ممکن است باعث ایجاد عدم راحتی در بیماران شود و باعث کاهش خواص ضدعفونی کننده دهان و گلو شود.
- نعوظ عضلات تنفسی: استفاده از ونتیلاتور فشار مثبت ممکن است باعث نعوظ عضلات تنفسی بیمار شود. این مشکل ممکن است باعث کاهش توانایی تنفسی بیماران شود و باعث افزایش زمان بستری در بیمارستان شوند.
ونتیلاتور ICU
دستگاه ونتیلاتور ICU یک دستگاه تنفس مکانیکی پیشرفته است که به طور اختصاصی برای بخش مراقبت ویژه (ICU) ساخته شده است. این دستگاه تنفسی قابلیت ایجاد فشار مثبت در ریهها را دارد و توسط پزشکان و دیگر کارکنان در بخش ICU برای کمک به تنفس بیمارانی که به دلیل وضعیت جدی سلامتی نیاز به مراقبت ویژه دارند، استفاده میشود.
دستگاه ونتیلاتور ICU به طور کلی شامل یک صفحه کنترل کاربری، یک مدار الکترونیکی، یک کمپرسور، یک منبع تامین اکسیژن، یک مانومتر، یک حالتگیر و یک ماسک تنفسی است. این دستگاه تنفسی با استفاده از تکنولوژی پیشرفته، توانایی تنظیم فشار هوا و حجم هوای وارد شده به ریهها را دارد. علاوه بر این، دستگاه ونتیلاتور ICU دارای ویژگیهایی مانند تشخیص اتوماتیک خطاهای سیستمی، تنظیم خودکار فشار هوا، مانیتورینگ فشار خون، دمای بدن، ضربان قلب و سایر علائم حیاتی بیماران است.
استفاده از دستگاه ونتیلاتور ICU میتواند در بیمارانی که به دلیل بیماریهای ریوی، آسیب ریه، آسیب به سیستم تنفسی، عفونتهای تنفسی و … به کمک یک دستگاه تنفس مکانیکی نیاز دارند، مفید باشد. همچنین، این دستگاه تنفسی قابل استفاده برای بیمارانی است که در وضعیت ناتوانی تنفسی بسیار جدی یا در بخش مراقبت ویژه (ICU) قرار دارند. استفاده از دستگاه ونتیلاتور ICU ممکن است با برخی مشکلات جانبی همراه باشد، از جمله آسیب به ریهها، عفونتهای تنفسی، افزایش فشار خون، آسیب به عضلات تنفسی و … لذا استفاده از این دستگاه باید توسط پزشکان متخصص و با دقت و توجه به شرایط بیماران انجام شود.
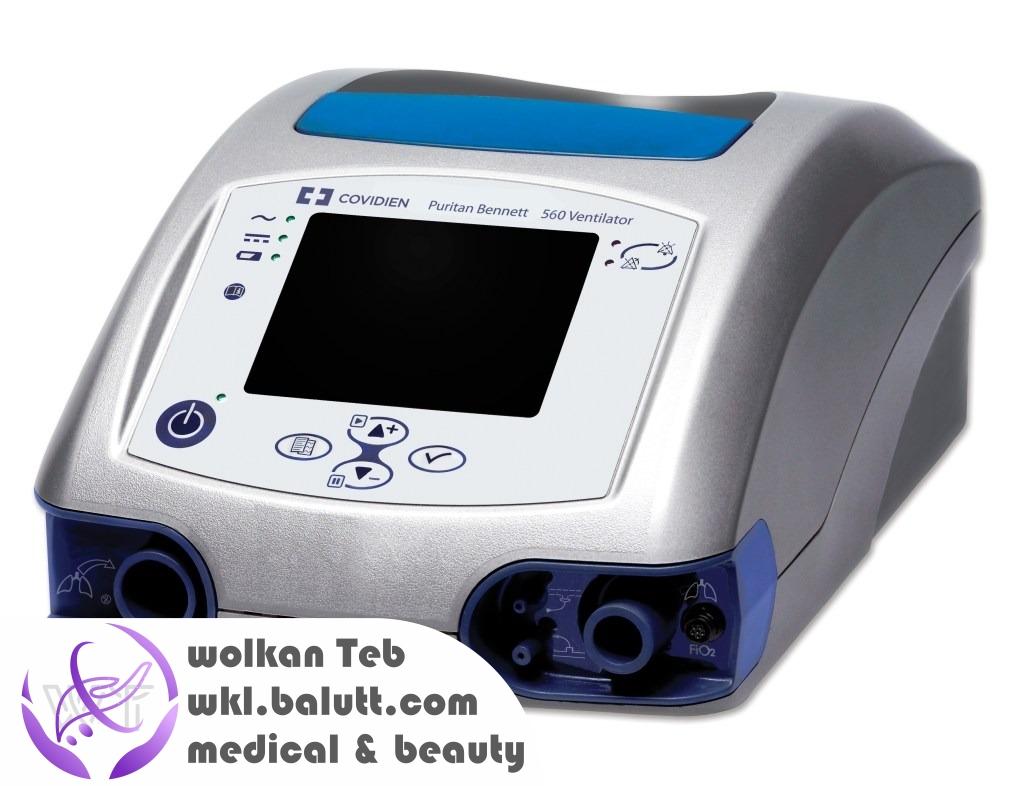
۳. ونتیلاتور پرتابل
ونتیلاتور پرتابل یا همان ونتیلاتور قابل حمل، یک دستگاه تنفس مکانیکی است که به صورت قابل حمل و قابل حمل بوده و برای ارائه تنفس مکانیکی در محلهایی که دسترسی به دستگاههای ثابت وجود ندارد، استفاده میشود. این دستگاه تنفسی قابل حمل به صورت باتری یا برق شهری کار میکند و به طور کلی شامل یک موتور، یک کمپرسور، یک منبع تامین اکسیژن، یک مانومتر، یک حالتگیر و یک ماسک تنفسی است.
استفاده از ونتیلاتور پرتابل میتواند در برخی موارد مفید باشد، به خصوص در محلهایی که دسترسی به دستگاههای تنفسی ثابت نیست، مانند محلهایی که ممکن است بیماریهای انفلوآنزا ویروسی (COVID-19) شیوع یافته باشد، و همچنین در حالات اضطراری از جمله سانحههای رانندگی یا حوادث طبیعی، مفید است. همچنین، این دستگاه تنفسی قابل حمل میتواند برای بیمارانی که به دلیل بیماریهای مزمن دچار مشکلات تنفسی هستند و برای مسافرت و سفر نیاز به دستگاه تنفسی دارند، مفید باشد.
با این حال، استفاده از ونتیلاتور پرتابل باید توسط پزشک تعیین شود و باید با دقت و به همراه نظارت دقیق برای بیمارانی که از این روش استفاده میکنند، انجام شود. همچنین، برای استفاده از ونتیلاتور پرتابل نیاز به آموزش و تعلیمات ویژه دارید، بنابراین باید از پزشکان و پرستاران متخصص در این زمینه کمک گرفت.
:: برچسبها:
آموزش ونتیلاتور ,
انواع ونتیلاتور ,
تنظیمات ونتیلاتور ,
دستگاه ونتیلاتور ,
دستگاه ونتیلاتور چیست ,
قیمت دستگاه ونتیلاتور ,
مدهای ونتیلاتور ,
ونتیلاتور ,
:: بازدید از این مطلب : 265
|
امتیاز مطلب : 37
|
تعداد امتیازدهندگان : 14
|
مجموع امتیاز : 14
تاریخ انتشار : پنج شنبه 23 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
ویروس سنسیشیال تنفسی یا RSV یک ویروس تنفسی است که در بچههای بزرگتر و بزرگسالان معمولاً باعث ایجاد علائم خفیفی شبیه به سرماخوردگی میشود. اما در کودکان زیر یک سال و کودکان خردسال ممکن است جدی باشد و باعث ایجاد علائم شدیدی شامل عفونت ریه، بیماری راش و آسم شود. ویروس سنسیشیال از طریق بینی و دهان به افراد دیگر منتقل میشود و در فصل زمستان و بهار بیشتر شیوع پیدا میکند. از مهمترین راههای پیشگیری از ابتلا به این ویروس، شست و شوی دستها، اجتناب از تماس با افراد مبتلا و استفاده از ماسک در صورت نیاز است. در صورتی که شما یا فرزندان شما علائمی شبیه به سرماخوردگی دارید، بهتر است به پزشک معالج خود مراجعه کنید.
انواع سنسیشیال
این بیماری در انواع مختلفی از جمله سنسیشیال آکوت، سنسیشیال مزمن و سنسیشیال غشایی دیده میشود. در ادامه به توضیحات بیشتر در مورد هریک از این انواع سنسیشیال میپردازیم:
- سنسیشیال آکوت: سنسیشیال آکوت یا برونشیت ویروسی، نوعی سنسیشیال است که بیشتر در فصل پاییز و زمستان دیده میشود. علائم آن شامل سرفه، تب، تنگی نفس، خستگی و درد در قفسه سینه است. بیماری سنسیشیال آکوت معمولاً در چند روز بهبود پیدا میکند.
- سنسیشیال مزمن: سنسیشیال مزمن یک بیماری طولانیمدت است که علائم آن شامل سرفه، تنگی نفس و عفونتهای تنفسی مکرر است. این بیماری معمولاً به دلیل استفاده از ترشحات تنفسی مزمن و عفونتهای تنفسی تشدید میشود. درمان سنسیشیال مزمن شامل مصرف داروها و تغییرات در شیوه زندگی مانند ترک سیگار میشود.
- سنسیشیال غشایی: سنسیشیال غشایی یا دیفتری، یک بیماری نادر است که با تشکیل غشایی در داخل بینی، حلق و گلو مشخص میشود. علائم آن شامل سرفه، تنگی نفس، تب و آسیب به پوست میباشد. درمان سنسیشیال غشایی شامل مصرف آنتی بیوتیکها و از بین بردن غشاهای تشکیل شده است.
برای کسب اطلاعات در مورد ذات الریه کودکان کلیک کنید
علت ابتلا به سنسیشیال
ویروس سنسیشیال تنفسی (RSV) عامل بیماری سنسیشیال کودکان است. این ویروس در فصل زمستان و بهار بیشتر شیوع پیدا میکند و عفونت تنفسی را در کودکان زیر یک سال و کودکان خردسال ایجاد میکند. اگرچه در بزرگسالان نیز عفونت این ویروس ممکن است رخ دهد، اما در آنها علائم خفیفتری نسبت به کودکان دیده میشود.
ویروس سنسیشیال تنفسی به صورت بینی و دهانی از طریق نفس، عطسه و سرفه به افراد دیگر منتقل میشود. این ویروس میتواند تا چندین ساعت روی اشیاء مانند دستمال، لوازم تنظیف، اسباب بازی و … زنده بماند و زمینه را برای انتقال عفونت به دیگران فراهم کند.
علائم سنسیشیال کودکان
علائم بیماری سنسیشیال کودکان ممکن است در مراحل مختلف با شدت متفاوتی دیده شود. در بعضی از موارد، کودکان مبتلا به این بیماری علائم شدیدی را نشان نمیدهند، اما در بعضی دیگر از موارد، ممکن است علائم جدیتری ایجاد شود که به خطرناک شدن وضعیت کودک منجر شود. برخی از علائم بیماری سنسیشیال کودکان شامل موارد زیر میشوند:
- سرفه و عطسه: کودک مبتلا به سنسیشیال ممکن است به شدت سرفه و عطسه کند و این علائم معمولاً بعد از چند روز شروع شده و تا یک هفته یا بیشتر ادامه دارد.
- تب: تب معمولاً در بیماران سنسیشیال کودکان دیده میشود و در برخی موارد میتواند شدید باشد.
- افتادگی در نفس: کودک ممکن است در نفس افتادگی داشته باشد که به دلیل تنگی نفس و عدم توانایی در تنفس به خصوص در حین خواب است.
- اشکال در تنفس: نفس کشیدن کودک مبتلا به سنسیشیال ممکن است به نظر عجیب و غریب بیاید، چرا که کودک ممکن است تلاش زیادی برای تنفس کردن کند.
- عدم تغییر در دمای بدن: در برخی موارد، دمای بدن کودک مبتلا به سنسیشیال تغییری نمیکند.
کودکان در معرض سنسیشیال
کودکان زیر یک سال و کودکان خردسال بیشترین خطر ابتلا به بیماری سنسیشیال را دارند. این بیماری به عنوان یک بیماری تنفسی شایع در این گروه سنی شناخته میشود. به دلیل اینکه سیستم ایمنی کودکان در این سنین هنوز قوی نیست، بنابراین آنها در معرض بیشترین خطر ابتلا به بیماریهای تنفسی هستند.
علاوه بر کودکان زیر یک سال و کودکان خردسال، کودکانی که در زمان تولد پیش از موعد به دنیا آمدهاند و کودکانی که دچار بیماریهای ریوی مانند آسم و بیماری راش هستند نیز در معرض خطر بیشتری قرار دارند.
علاوه بر اینها، کودکانی که در محیطهای پر جمعیت و در معرض تماس با افراد بیمار قرار دارند، مانند کودکانی که در مهد کودک، پیشدبستانی و مدرسه درس میخوانند، خطر ابتلا به بیماری سنسیشیال را بیشتر دارند.
نحوه تشخیص سنسیشیال کودکان
تشخیص بیماری سنسیشیال در کودکان معمولاً بر اساس علائم بالینی و تاریخچه پزشکی انجام میشود. این بیماری بر اساس علائم و نشانههایی که در کودک دیده میشود تشخیص داده میشود.
پزشک علائم بالینی کودک را بررسی میکند و شامل بررسی تب، سرفه، عطسه، افتادگی در نفس، تنگی نفس، سرگیجه و … میشود. همچنین، پزشک ممکن است برای تأیید تشخیص، نمونه از صفرا، بینی و گلوی کودک را برای بررسی به آزمایشگاه ارسال کند. از دیگر روشهای تشخیص بیماری سنسیشیال، شامل آزمایشات مانند آزمایش خون و آزمایش تشدید لولهای میشود که در موارد شدیدتر بیماری انجام میشود.
در برخی موارد، برای اطمینان از اینکه علائم کودک ناشی از سنسیشیال نیست، پزشک ممکن است برای بررسی علائم دیگری که ممکن است با بیماری سنسیشیال مرتبط باشند، مانند نفخ کردن، اسهال، تب دراز مدت یا تنفس نامتعادل، از انجام تستهای دیگر نیز استفاده کند.
نحوه پیشگیری از سنسیشیال کودکان
پیشگیری از بیماری سنسیشیال در کودکان میتواند با رعایت چندین روش انجام شود. در ادامه به برخی از راههای پیشگیری از بیماری سنسیشیال در کودکان اشاره شده است:
- رعایت بهداشت شخصی: رعایت بهداشت شخصی، از جمله شستن دستها با آب و صابون، پوشیدن ماسک در صورت بروز علائم تنفسی و عدم استفاده از لوازم شخصی مشترک مانند دستمال صورت و ظروف غذایی میتواند به کاهش احتمال ابتلا به بیماری سنسیشیال کودکان کمک کند.
- ارتقای سیستم ایمنی: تقویت سیستم ایمنی با رعایت تغذیه سالم، ورزش منظم و خواب کافی میتواند به کاهش احتمال ابتلا به بیماری سنسیشیال کودکان کمک کند.
- واکسیناسیون: واکسیناسیون در برابر بیماریهایی مانند سرخک، دیفتری، هموفیلوس ویروس، و واکسن آنفلوانزا میتواند به کاهش احتمال ابتلا به بیماری سنسیشیال کودکان کمک کند.
- اجتناب از آلودگی هوا: اجتناب از تنفس هوای آلوده و اقامت در محیطهایی با هوای تمیز میتواند به کاهش احتمال ابتلا به بیماری سنسیشیال کودکان کمک کند.
- رعایت تمیزی محیط: رعایت تمیزی محیط زندگی کودک، شامل پاکسازی دورههای تنفسی و شستشوی کت و لباسهای کودکان، میتواند به کاهش احتمال ابتلا به بیماری سنسیشیال کودکان کمک کند.
راه های درمان سنسیشیال کودکان
درمان بیماری سنسیشیال در کودکان بستگی به شدت بیماری، سن کودک و وضعیت عمومی او دارد. درمان این بیماری معمولاً شامل تسکین علائم و همچنین مداوای عفونت است.
درمان علائم بیماری شامل موارد زیر میشود:
- مصرف مایعات بیشتر: مصرف مایعات بیشتر میتواند به بهبود علائم بیماری کمک کند. میتوان از آب، عصارههای میوه و یا نوشیدنیهای الکترولیتی استفاده کرد.
- مصرف داروهای ضدسرفه: در صورتی که سرفه شدیدی وجود داشته باشد، میتوان از داروهای ضد سرفه استفاده کرد. این داروها باید توسط پزشک تجویز شوند.
- استفاده از بخور: استفاده از بخور یا دستگاههای تنفسی میتواند به بهبود تنفس کودک کمک کند.
- استفاده از داروهای ضد التهاب: در برخی موارد، پزشک ممکن است داروهای ضد التهاب تجویز کند تا به کاهش التهاب و تسکین علائم بیماری کمک کنند.
- استفاده از آنتیبیوتیک: در صورتی که عفونت باکتریایی باشد، پزشک ممکن است آنتیبیوتیک تجویز کند.
- استفاده از واکسن: واکسنهای سنسیشیال میتواند به پیشگیری از بیماری کمک کنند و بهتر است برای کودک تجویز شوند.
درمان با طب سنتی
گیاهان دارویی مفید برای درمان سنسیشیال شامل:
- بابونه: گیاه بابونه دارای خواص ضد التهابی و ضدعفونی کننده است و میتواند به کاهش علائم سنسیشیال کودکان کمک کند. میتوانید از چای بابونه استفاده کنید.
- آلوئهورا: آلوئهورا دارای خواص ضد التهابی و ضدعفونی کننده است و میتواند به بهبود علائم سنسیشیال کودک کمک کند. میتوانید از ژل آلوئهورا برای ماساژ قفسه سینه و پشت کودک استفاده کنید.
- زنجبیل: زنجبیل دارای خواص ضد التهابی و ضدعفونی کننده است و میتواند به تسکین علائم سنسیشیال کودک کمک کند. میتوانید از چای زنجبیل استفاده کنید.
- گل گاوزبان: گل گاوزبان دارای خواص ضد التهابی و ضدعفونی کننده است و میتواند به تسکین علائم سنسیشیال کودک کمک کند. میتوانید از چای گل گاوزبان استفاده کنید.
اگر میخواهید از گیاهان دارویی برای درمان سنسیشیال کودکان استفاده کنید، بهتر است با پزشک خود در این مورد مشورت کنید تا بتوانید بهترین درمان را برای کودک خود انتخاب کنید. همچنین، توصیه میشود هرگز داروهای گیاهی را بدون مشورت پزشک مصرف نکنید، زیرا برخی از گیاهان ممکن است با داروهای دیگر تداخل داشته باشند و عوارض جانبی داشته باشند.

عوارض عدم درمان
عدم درمان بیماری سنسیشیال در کودکان میتواند عوارض جدی و نگرانکنندهای داشته باشد. عوارض عدم درمان بیماری سنسیشیال در کودکان عبارتاند از:
- تشدید علائم: عدم درمان سنسیشیال میتواند منجر به تشدید علائم بیماری شود و باعث شدت بیشتر سرفه، تنفس نامنظم و تنگی نفس شود.
- عفونت ثانویه: افرادی که به بیماری سنسیشیال مبتلا هستند، به عفونتهای دیگر نیز حساس هستند. عدم درمان سنسیشیال میتواند باعث شود که بیماری دیگری مانند عفونت ریه یا عفونت ادراری نیز ایجاد شود.
- افزایش خطر بروز آسیب ریه: عدم درمان سنسیشیال میتواند باعث بروز ضایعات و آسیب ریوی شود و در بلند مدت به افزایش خطر بروز بیماریهای ریوی مانند آسم، برونشیت و حتی بیماریهای قلبی عروقی منجر شود.
- کاهش کیفیت زندگی: بیماری سنسیشیال میتواند در کودکان باعث کاهش کیفیت زندگی شود و باعث بروز مشکلات مانند خستگی، افت انرژی، عدم تمرکز و یا مشکلات در خواب شود.
:: برچسبها:
انواع سنسیشیال ,
سنسیشیال ,
سنسیشیال تنفسی ,
سنسیشیال کودکان ,
عوارض سنسیشیال ,
ویرویس سنسیشیال ,
:: بازدید از این مطلب : 211
|
امتیاز مطلب : 39
|
تعداد امتیازدهندگان : 13
|
مجموع امتیاز : 13
تاریخ انتشار : پنج شنبه 23 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
سرطان دهان یک نوع سرطان است که در بافتهای مختلف دهان ایجاد میشود، از جمله زبان، لثه، کام سخت، کام نرم، بافتهای پوششی دهان و لب و دهان درونی. این نوع سرطان در صورت شناسایی و درمان دیر، ممکن است به سرعت گسترش پیدا کرده و به نواحی دیگری از بدن منتقل شود.
انواع سرطان دهان
- سرطان لثه: سرطان لثه به شکلی شروع میشود که در آن بافتهای لثه آسیب میبینند و به تدریج به سایر بافتهای دهان گسترش مییابد.
- سرطان زبان: سرطان زبان به شکلی شروع میشود که در آن بافتهای زبان آسیب میبینند و به تدریج به سایر بافتهای دهان گسترش مییابد.
- سرطان دهان: سرطان دهان به شکلی شروع میشود که بافتهای دهان آسیب میبینند و به تدریج به سایر بافتهای دهان گسترش مییابد.
- سرطان لوزالمعده: سرطان لوزالمعده به شکلی شروع میشود که بافتهای لوزالمعده آسیب میبینند و به تدریج به سایر بافتهای دهان گسترش مییابد.
- سرطان بافتهای نرم: سرطان بافتهای نرم شامل بافتهایی مانند عضلات، بافتهای بینی، بافتهای زیر پوستی و بافتهای مربوط به دهان است. این نوع سرطان ممکن است در هر قسمتی از بافتهای نرم دهان شروع شود.
برای کسب اطلاعات در مورد زروستومیا و راه های درمان آن کلیک کنید
علت ایجاد سرطان دهان
- مصرف تنباکو: مصرف سیگار و سایر محصولات تنباکویی از جمله پایینترین عمر مفید و بالاترین عوارض برای سلامت دهان است. ترک کردن سیگار و محصولات تنباکویی میتواند خطر ابتلا به سرطان دهان را به شدت کاهش دهد.
- مصرف الکل: مصرف مداوم الکل نیز میتواند خطر بروز سرطان دهان را افزایش دهد. مصرف الکل به تنهایی یا در ترکیب با تنباکو، خطر سرطان دهان را بیشتر میکند.
- عفونت با ویروس پاپیلومای انسانی (HPV): برخی از نوعهای ویروس پاپیلومای انسانی میتوانند سرطان دهان را تحریک کنند.
- فرسودگی دندانها و عفونتهای دهان: فرسودگی دندانها و عفونتهای دهان مانند التهاب لثه میتوانند باعث تحریک بافتهای دهان شوند و خطر سرطان دهان را افزایش دهند.
- تعرض به تابش نور آفتاب: تعرض به تابش نور آفتاب بیش از حد میتواند سرطان دهان را تحریک کند.
- سن: با افزایش سن، خطر ابتلا به سرطان دهان نیز افزایش مییابد.
- ژنتیک: برخی از ژنها میتوانند باعث بروز سرطان دهان شوند.
علائم سرطان دهان
- زخمهای دهان: ظاهر شدن زخمها در دهان، به خصوص زخمهایی که برای مدت طولانی وجود دارند، میتواند نشانه سرطان دهان باشد.
- تغییر در رنگ دهان: تغییرات رنگ مانند سفید شدن، قرمز شدن، یا سیاه شدن بافتهای دهان، نشانه سرطان دهان باشد.
- تورم: تورم در محل سرطان ممکن است نشانه سرطان دهان باشد.
- سختی در بلعیدن و صحبت کردن: سرطان دهان ممکن است باعث سختی در بلعیدن و صحبت کردن شود.
- درد: درد در محل سرطان ممکن است نشانه سرطان دهان باشد.
- خونریزی: خونریزی در دهان ممکن است نشانه سرطان دهان باشد.
- لرزش دهان: لرزش دهان و احساس عدم تعادل در محل سرطان ممکن است نشانه سرطان دهان باشد.
- تغییر در الگوی بافتهای دهان: تغییرات در الگوی بافتهای دهان مانند خراشیدگی، خشکی، ترشحات غیرطبیعی و غیره نشانه سرطان دهان باشد.
علائم سرطان دهان در کودکان
- ظاهر زخمهای دهانی: زخمهای دهانی ممکن است علائمی از سرطان دهان در کودکان باشند. این زخمها ممکن است در دهان، لثه، زبان یا داخل گلوی کودک دیده شوند.
- تورم و سفتی در گردن: سرطان دهان در کودکان ممکن است باعث تورم و سفتی در گردن شود. این تورم ممکن است در نزدیکی گوش، پشت گردن یا در مناطق دیگری از گردن کودک دیده شود.
- درد و سختی در حرکت دهان و فک: سرطان دهان در کودکان ممکن است باعث درد و سختی در حرکت دهان و فک شود. این علائم ممکن است باعث مشکل در خوردن، گفتگو و تنفس شود.
- خونریزی: سرطان دهان در کودکان ممکن است باعث خونریزی در دهان، لثه و یا در دیگر مناطق دهان شود.
- تغییر در رنگ بافتهای دهان: سرطان دهان در کودکان ممکن است باعث تغییر رنگ بافتهای دهان شود. برخی از بافتها ممکن است سفید، قرمز یا سیاه شوند.
نحوه تشخیص سرطان دهان
- بررسی بصری: پزشک ممکن است با استفاده از چراغ خاص و آیینه دهان، دهان و لثههای بیمار را بررسی کند. در صورت وجود زخم، تورم، تغییر رنگ و الگوی بافتهای دهان، پزشک ممکن است نمونهای از بافت آسیب دیده را بردارد و برای بررسی بیشتر، به یک آزمایش بفرستد.
- بیوپسی: در این روش، پزشک با استفاده از یک سوزن بیوپسی، نمونهای از بافت آسیب دیده را برای تحلیل آزمایشگاهی برمیدارد. این روش معمولاً با استفاده از بیهوشی موضعی انجام میشود.
- اسکن تصویری: اسکنهای تصویری مانند اسکن CT، اسکن MRI و اسکن PET ممکن است به دکتر کمک کنند تا محل و گسترش سرطان را بیشتر درک کند.
- آزمایش خون: برخی از آزمایشهای خون میتوانند نشان دهند که آیا سرطان دهان به سایر بخشهای بدن گسترش یافته است یا خیر.
درمان سرطان دهان
درمان سرطان دهان بستگی به نوع و مرحله بروز آن دارد. درمان سرطان دهان ممکن است شامل یک یا ترکیبی از روشهای زیر باشد:
- جراحی: در بیشتر موارد، جراحی برای برداشتن بافتهای آسیبدیده و سرطان از دهان استفاده میشود. در بعضی موارد، جراحی ممکن است شامل برداشتن بخشی از فک یا پیوند گیری بافتهای دیگر باشد.
- شیمی درمانی: در این روش از داروهایی که سلولهای سرطانی را میکشند یا رشد آنها را کند میکنند، استفاده میشود. این داروها به طور معمول به صورت تزریق وریدی یا خوراکی تجویز میشوند.
- درمان ترکیبی: در برخی موارد، ترکیبی از جراحی، شیمی درمانی و درمان تابشی استفاده میشود. این روش ممکن است برای درمان سرطان دهان در مراحل پیشرفته مؤثر باشد.
- درمان تابشی: در این روش، از پرتوهای قوی استفاده میشود تا به سرطان دهان آسیب برساند و سلولهای سرطانی را به کشتن برساند. در برخی موارد، درمان تابشی ممکن است به عنوان درمان اولیه یا به عنوان درمان پس از جراحی استفاده شود.
- درمان هدفمند: این روش شامل استفاده از داروهایی است که به طور خاص برای سلولهای سرطانی طراحی شدهاند و به آنها صدمه وارد میکنند، در حالی که سلولهای سالم را تخریب نمیکنند.
درمان سرطان دهان با طب سنتی
درمان سرطان دهان با طب سنتی و گیاهان دارویی هنوز به صورت رسمی تأیید نشده است و باید با احتیاط مصرف شوند. با این حال، برخی گیاهان دارویی ممکن است دارای خواص ضد سرطانی باشند و در کنار درمان های سنتی ممکن است مفید باشند. در زیر برخی از گیاهان دارویی که به عنوان درمان سرطان دهان مورد استفاده قرار میگیرند آمده است:
- زنجبیل: زنجبیل دارای خواص ضد التهابی و ضد سرطانی است. مصرف زنجبیل به عنوان یکی از مواد طبیعی در همراه با درمانهای سنتی ممکن است مفید باشد.
- چای سبز: چای سبز دارای آنتی اکسیدانهایی است که ممکن است در مبارزه با سرطان دهان مفید باشد. ممکن است چای سبز به عنوان یک ماده مکمل با درمانهای سنتی استفاده شود.
- گیاه آلوئه ورا: گیاه آلوئه ورا دارای خواص ضد التهابی و ضد سرطانی است. ممکن است به عنوان یک ماده مکمل با درمانهای سنتی استفاده شود.
- گیاه کرکم: گیاه کرکم دارای خواص ضد التهابی و ضد سرطانی است. ممکن است به عنوان یک ماده مکمل با درمانهای سنتی استفاده شود.
- گیاه گل سرخ: گیاه گل سرخ دارای خواص ضد سرطانی است. ممکن است به عنوان یک ماده مکمل با درمانهای سنتی استفاده شود.
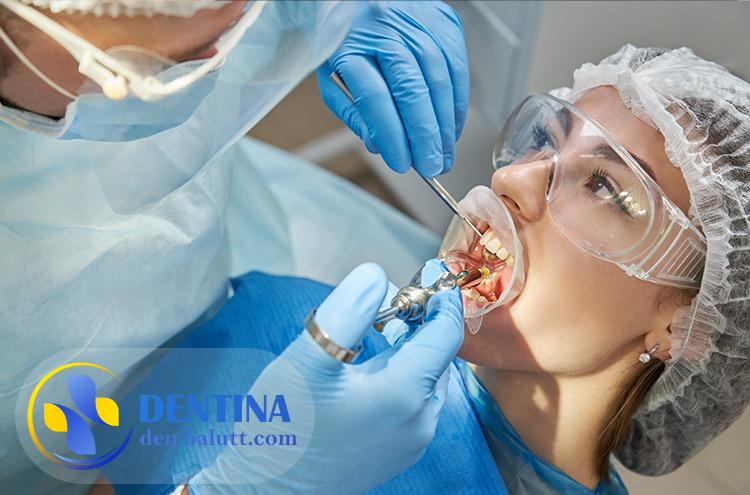
مراحل پیشرفت سرطان دهان
سرطان دهان میتواند در مراحل مختلفی از رشد و گسترش قرار بگیرد، از مراحل اولیه تا مرحله پیشرفته. در ادامه به توضیح مراحل پیشرفت سرطان دهان اشاره میشود:
- مرحله ۰: در این مرحله، سلولهای سرطانی در لایه بیرونی بافت دهان قرار دارند و به بافتهای دیگر دهان گسترش نیافتهاند.
- مرحله ۱: در این مرحله، سرطان دهان به بافتهای نزدیک به محل بروز سرطان گسترش پیدا کرده است. در این مرحله، سلولهای سرطانی هنوز در محدوده اولیه خود قرار دارند و به بافتهای دیگر گسترش نیافتهاند.
- مرحله ۲: در این مرحله، سرطان دهان به بافتهای نزدیک به محل بروز سرطان بیشتر گسترش پیدا کرده است. در این مرحله، سلولهای سرطانی ممکن است به بافتهای دیگری از دهان گسترش پیدا کنند.
- مرحله ۳: در این مرحله، سرطان دهان به بافتهای نزدیک به محل بروز سرطان بسیاری از گسترش پیدا کرده است. در این مرحله، سلولهای سرطانی به بافتهای دیگری از دهان گسترش پیدا کرده و ممکن است به بافتهای نزدیک به دهان نیز گسترش یابند.
- مرحله ۴: در این مرحله، سرطان دهان به بافتهای دورتر از محل بروز سرطان گسترش پیدا کرده است. در این مرحله، سلولهای سرطانی ممکن است به بافتهای نزدیک به دهان گسترش پیدا کرده و به ارگانهای دیگر نیز گسترش یافته باشند.
برای کسب اطلاعات در مورد آندربایت و راه های درمان آن کلیک کنید
تفاوت سرطان دهان با آفت
سرطان دهان و آفت دهان دو بیماری متفاوت هستند که به دو صورت مختلف ایجاد میشوند. در ادامه به توضیح تفاوت سرطان دهان و آفت دهان میپردازیم:
- سرطان دهان: سرطان دهان یک بیماری خطرناک است که در آن سلولهای بدخیم در بافتهای دهان شروع به رشد میکنند. علائم سرطان دهان ممکن است شامل تورم، قرمزی، خارش، خونریزی، درد و یا زخمهای دائمی در دهان باشد. علائم سرطان دهان معمولاً برای مدت طولانی باقی میمانند و با گذشت زمان بدتر میشوند. سرطان دهان ممکن است به دلیل مصرف تنباکو، مصرف الکل، عفونت و یا عوامل دیگری ایجاد شود.
- آفت دهان: آفت دهان یک بیماری شایع است که باعث ایجاد زخمهای کوچک و دردناک در دهان میشود. علائم آفت دهان ممکن است شامل درد، خارش، سوزش، قرمزی، تورم و یا زخمهای کوچک باشد. آفت دهان معمولاً در بافتهای نرم دهان ایجاد میشود و ممکن است به دلیل عواملی مانند استرس، یبوست، نوعی بیماری، مصرف داروهای خاص و یا عوامل دیگری ایجاد شود.
بیماری های مرتبط با سرطان دهان
سرطان دهان میتواند با بیماریهای مرتبط دیگری همراه باشد. در ادامه به توضیح بیماریهای مرتبط با سرطان دهان میپردازیم:
- لوکوپلاکی: لیوکوپلاکی یک بیماری پیشسرطانی است که در آن بافتهای دهان به صورت سفید و خشک شده نشان میدهند. علائم لیوکوپلاکی ممکن است شامل سفتی و ضخیم شدن بافتهای دهان، نقاط سیاه یا قرمز روی بافتهای دهان و یا زخمهای دائمی در دهان باشد.
- ایپیتلیال کراتیتیس: ایپیتلیال کراتیتیس یک بیماری التهابی است که باعث ایجاد زخمهای دردناک در دهان میشود. علائم ایپیتلیال کراتیتیس ممکن است شامل درد، خارش، سوزش و یا زخمهای دائمی در دهان باشد.
- پلاک: پلاک یک لایه نازکی است که بر روی دندانها و طعمههای دیگری که در دهان ما وجود دارند، تشکیل میشود. پلاک ممکن است باعث ایجاد التهاب در لثهها و بافتهای دهان شود و در برخی موارد میتواند به سرطان دهان منجر شود.
- تیروئیدیت هاشیموتو: تیروئیدیت هاشیموتو یک بیماری ایمنی است که باعث ایجاد التهاب در تیروئید میشود. این بیماری ممکن است باعث افزایش خطر بروز سرطان دهان باشد.
- ایایچ وی: ایایچ وی یک ویروس است که باعث ایجاد عفونت در سلولهای سیستم ایمنی بدن میشود. این بیماری ممکن است باعث افزایش خطر بروز سرطان دهان باشد.
:: بازدید از این مطلب : 259
|
امتیاز مطلب : 43
|
تعداد امتیازدهندگان : 14
|
مجموع امتیاز : 14
تاریخ انتشار : چهار شنبه 22 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
توقیف ملک قولنامه ای چیست
در قانون جمهوری اسلامی ایران، توقیف ملک قولنامه ای به معنای محروم کردن مالک از امتیازات مالکیتی او در مورد اموال مذکور است. به عبارت دیگر، در صورتی که یک شخص مالک یک ملک باشد ولی به دلایلی نتواند آن را به صورت فیزیکی در اختیار داشته باشد، از جمله به دلیل اینکه ملک مورد نظر در دست تعمیرات است یا برای فروش قرار گرفته است، میتواند با صدور قولنامه به شخص دیگری به نام “قولنامهگیر”، اجازه دهد که به نمایندگی از او برای استفاده از امتیازات مالکیتی برای آن ملک، مانند اجاره دادن آن یا انجام تعمیرات، فعالیت کند. در این حالت، مالک همچنان مالک ملک خود است، اما قولنامهگیر حق استفاده از امتیازات مالکیتی را دارد.
اما در صورتی که مالک به هر دلیلی این حق را از دست بدهد که قولنامهگیر فعالیت خود را ادامه دهد، میتواند با توجه به قوانین و مقررات مربوط به توقیف ملک قولنامهای، ملک مذکور را توقیف کند. در این حالت، مالک دیگر امتیازات مالکیتی را ندارد و ملک به دست مراجع قضایی موضوعه تحویل داده میشود.
نحوه توقیف ملک قولنامه ای
برای توقیف ملک قولنامهای در قانون جمهوری اسلامی، باید شرایط زیر برآورده شود:
- وجود دلیل مشروع برای توقیف: برای توقیف ملک قولنامهای، باید دلیل مشروعی وجود داشته باشد. به عنوان مثال، اگر قولنامهگیر از امتیازات مالکیتی ملک استفاده نکند و یا کارش را به درستی انجام ندهد، مالک میتواند با توجه به شرایط موجود، ملک را توقیف کند.
- وجود قرارداد قانونی: برای توقیف ملک قولنامهای، باید قراردادی بین مالک و قولنامهگیر وجود داشته باشد که شرایط توقیف در آن مشخص شده باشد. این قرارداد باید به صورت کتبی باشد و شامل شرایط و مقررات مربوط به توقیف ملک باشد.
- توقیف به صورت قانونی: توقیف ملک قولنامهای باید به صورت قانونی انجام شود. به عبارت دیگر، مالک میبایست با درخواست رسمی و مطابق با قوانین و مقررات مربوطه، در مراجع قضایی مربوطه درخواست توقیف ملک را ثبت کند.
- پرداخت مبلغ معوق: اگر قولنامهگیر بدهکار مالک باشد، مالک میتواند با درخواست توقیف، مبلغ معوق را از قولنامهگیر دریافت کند. در این صورت، مالک میتواند با استفاده از مالی که از قولنامهگیر دریافت کرده است، بدهی خود را پرداخت کند.
- تمدید مدت توقیف: در صورتی که برای مالک کافی نباشد که مبلغ معوق را از قولنامهگیر دریافت کند و یا قولنامهگیر هنوز هم از امتیازات مالکیتی ملک استفاده میکند، مالک میتواند برای تمدید مدت توقیف، درخواست جدیدی را به مراجع قضایی مربوطه ارائه کند.
برای کسب اطلاعات در مورد افراز ملک مشاء کلیک کنید
مدارک مورد نیاز برای توقیف ملک قولنامه ای
برای توقیف ملک قولنامهای در قانون جمهوری اسلامی، مدارک زیر باید برای ثبت درخواست توقیف به مراجع قضایی ارائه شود:
- قرارداد قانونی بین مالک و قولنامهگیر: قراردادی که بین مالک و قولنامهگیر برای انتقال مالکیت ملک به صورت قولنامهای امضا شده است، باید برای توقیف ملک ارائه شود.
- مدرک مالکیت ملک: برای ثبت درخواست توقیف، مدرکی که مالکیت ملک را مشخص میکند، باید ارائه شود. این مدرک میتواند شامل سند تملیک، عقد خرید و فروش، عقد اجاره و اجارهنامه و سایر مدارک قانونی مربوط به ملک باشد.
- درخواست رسمی توقیف: برای توقیف ملک، مالک باید درخواست رسمی خود را به مراجع قضایی مربوطه ارائه کند. درخواست باید حاوی شرایط و مقررات مربوط به توقیف ملک و دلایل مشروع برای توقیف باشد.
- مدارک مالی مربوط به قولنامهگیر: در صورتی که توقیف ملک به دلیل عدم پرداخت مبلغ معوق توسط قولنامهگیر اتفاق افتاده است، باید مدارک مالی مربوط به قولنامهگیر ارائه شود. این مدارک میتواند شامل فاکتورها، قبضها و سایر مدارک مربوط به بدهی قولنامهگیر باشد.
- مدارک دیگر: در صورتی که برای توقیف ملک، مدارک دیگری لازم باشد، مانند حکم قضایی یا توافقنامه با قولنامهگیر، باید این مدارک نیز ارائه شود.
نحوه رفع توقیف ملک قولنامه ای
برای رفع توقیف ملک قولنامهای در قانون جمهوری اسلامی، باید شرایط زیر برآورده شود:
- پرداخت مبلغ معوق: برای رفع توقیف، مالک باید مبلغ معوق را به قولنامهگیر پرداخت کند. در صورتی که قولنامهگیر بدهکار مالک باشد، مالک میتواند با پرداخت مبلغ معوق، بدهی خود را پرداخت کرده و توقیف ملک را رفع کند.
- توافق با قولنامهگیر: برای رفع توقیف، مالک میتواند با قولنامهگیر توافق کند تا به صورت مشترک از امتیازات مالکیتی ملک استفاده کنند. در این صورت، مالک و قولنامهگیر باید با یکدیگر توافق کنند که به چه صورت از امتیازات مالکیتی ملک استفاده خواهند کرد.
- صدور حکم قضایی: در صورتی که مالک و قولنامهگیر نتوانند به توافق برسند، مالک میتواند با درخواست توقیف، مورد خود را به مراجع قضایی مربوطه ارائه کند. در این صورت، بر اساس صلاحیت قضایی، حکمی صادر خواهد شد که مشخص میکند که چطور ملک باید توقیف شود و به چه صورت مالکیت ملک به مالک برگردانده شود.
- پرداخت جریمه: در صورتی که توقیف ملک به دلیل نقض قرارداد قانونی یا مقررات مربوطه اتفاق افتاده باشد، مالک باید جریمه مربوطه را پرداخت کند تا بتواند توقیف را رفع کند.
توقیف ملک قولنامه ای بابت مهریه
در قانون جمهوری اسلامی، توقیف ملک قولنامهای بابت مهریه میتواند به دو صورت صورت بگیرد:
- توقیف به دستور دادگاه: در صورتی که مهریه به صورت قولنامهای پرداخت شده و بدهکار مهریه، مبلغ مالی را به موقع پرداخت نکرده باشد، دادگاه میتواند با درخواست شکایت مدنی از بدهکار، مبلغ مورد بستانکاری را از اموال بدهکار، شامل ملک قولنامهای، توقیف کند.
- توقیف به دستور موقوفه: در صورتی که مهریه به صورت قولنامهای پرداخت شده و موقوفه ثبت شده باشد، موقوفه میتواند با درخواست شکایت از بدهکار، مبلغ مورد بستانکاری را از اموال بدهکار، شامل ملک قولنامهای، توقیف کند.
در هر دو صورت، برای توقیف ملک قولنامهای بابت مهریه، باید با رعایت شرایط و قوانین مربوطه، درخواست رسمی به دادگاه یا موقوفه ارائه شود. همچنین، برای توقیف ملک، باید به طور کامل مستندات و مدارک مربوطه، شامل قرارداد قانونی، قولنامه، مدرک مالکیت ملک و مدارک مربوط به بستانکاری بدهکار، ارائه شود.

نقش وکیل در پرونده توقیف ملک قولنامه ای
وکیل در پرونده توقیف ملک قولنامهای نقش مهمی دارد و وظایفی را در این زمینه بر عهده دارد. برخی از وظایف و نقشهای وکیل در پرونده توقیف ملک قولنامهای عبارتند از:
- ارائه مشاوره حقوقی: وکیل باید به مالک ملک قولنامهای در خصوص شرایط و مقررات مربوط به توقیف، حقوق و تعهداتش مشاوره حقوقی ارائه دهد.
- ارائه مدارک: وکیل باید به مالک ملک قولنامهای در جمعآوری و ارائه مدارک مربوط به توقیف کمک کند. این مدارک شامل قراردادهای قانونی، مدارک مالکیت و سایر مدارک مربوط به پرونده توقیف است.
- نمایندگی در دادگاه: وکیل باید به عنوان نماینده مالک ملک، در دادگاه حضور داشته باشد و در برابر دادگاه و دیگر طرفین، دفاع کند و حقوق مالک را به دفاع برساند.
- ارائه دفاع و استدلال: وکیل باید با توجه به شرایط و مقررات مربوط به توقیف، دفاع و استدلال لازم را در دادگاه ارائه کند و به دفاع از حقوق مالک ملک مشغول شود.
- دادن مشورت در مورد راههای تعامل: وکیل باید به مالک ملک قولنامهای در خصوص راههای تعامل با طرفین دیگر مثل قولنامهگیر و دادگاه، مشاوره دهد و در صورت امکان، توافق و تعامل با آنها را پیشنهاد دهد.
- پیگیری پرونده: وکیل باید پرونده توقیف را پیگیری کرده و مطمئن شود که روند پرونده به درستی پیش میرود و حقوق مالک ملک رعایت میشود.
:: بازدید از این مطلب : 282
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : چهار شنبه 22 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
اکوکاردیوگرافی یک روش تصویربرداری غیر تهاجمی است که برای تصویربرداری ساختمان داخلی قلب و عملکرد آن استفاده میشود. در این روش، امواج صوتی با فرکانس بالا از طریق یک ترانسدوسر (یا پروب) از بیرون بدن فرستاده میشوند و بر روی بافتهای داخلی قلب برمیگردند. سپس این امواج صوتی توسط ترانسدوسر دریافت شده و با استفاده از یک کامپیوتر به تصاویر دوبعدی و سه بعدی تبدیل میشوند.
انواع اکوکاردیوگرافی
۱. اکوکاردیوگرافی قفسه گذر
ترانستوراسیکولار اکوکاردیوگرافی یا ترانس توراکیکال اکوکاردیوگرافی (Transthoracic Echocardiography) یک روش غیر تهاجمی و غیر دردناک برای تصویربرداری قلب و عروق خونی است. در این روش، ترانسدوسر (پروب) روی سینه قرار داده میشود و امواج صوتی از طریق پروب به سمت قلب فرستاده میشود. سپس امواج صوتی با فرکانس بالا از بافتهای داخلی قلب برمیگردند و با استفاده از ترانسدوسر دریافت شده و به تصاویر دوبعدی و سه بعدی تبدیل میشوند. ترانس توراکیکال اکوکاردیوگرافی به عنوان یکی از روشهای تصویربرداری معمول قلبی استفاده میشود و مزایای زیر را دارد:
- غیر تهاجمی: ترانس توراکیکال اکوکاردیوگرافی یک روش غیر تهاجمی است که بدون نیاز به برش یا تزریق در بدن انجام میشود، بنابراین ریسک عفونت و یا عوارض دیگر کاهش مییابد.
- نیاز به آمادگی خاصی ندارد: برخلاف برخی روشهای تصویربرداری دیگر که نیاز به آمادگی خاصی از جمله رویت خالی معده و یا تزریق ماده رادیواکتیو دارند، ترانس توراکیکال اکوکاردیوگرافی نیاز به آمادگی خاصی ندارد.
- اطلاعات مفید در مورد ساختار و عملکرد قلب: ترانس توراکیکال اکوکاردیوگرافی به عنوان یک روش تصویربرداری قلبی مفید است و اطلاعات مفیدی در مورد ساختار و عملکرد قلب ارائه میدهد. با استفاده از این روش، میتوان سایر بیماریهای قلبی مانند نارسایی قلبی، بیماریهای دریچهای، انسداد شریانی و بیماریهای خفیف و شدید دریچهای را نیز شناسایی کرد.
- قابلیت ارزیابی دقیق: ترانس توراکیکال اکوکاردیوگرافی به دلیل دقت بالا در تشخیص بیماریهای قلبی و ارزیابی عملکرد قلب، به عنوان یکی از روشهای تشخیصی و پایشی مهم در این زمینه شناخته میشود.
۲. استرس اکوکاردیوگرافی
اکوکاردیوگرافی تنشی یا Stress Echocardiography یک روش تصویربرداری غیر تهاجمی و غیر دردناک برای بررسی عملکرد قلب در شرایط استرسی است. در این روش، ترانسدوسر (پروب) روی سینه قرار داده میشود و با استفاده از امواج صوتی، تصاویر دوبعدی و سه بعدی از قلب و عروق خونی در حالت استراحت و پس از ایجاد استرس دریافت میشود.
استرس میتواند به صورت فعالیت بدنی یا تزریق مواد دارویی ایجاد شود. در حین استرس، برخی نشانههایی مانند فشار خون، ضربان قلب، تغییرات الکتریکی قلب و … اندازه گیری میشود، همچنین با استفاده از اکوکاردیوگرافی تنشی، تغییرات در حجم خونی قلب و عملکرد دیواره قلب در شرایط استرسی مشاهده میشود.
مزایای اکوکاردیوگرافی تنشی شامل موارد زیر میشود:
- عدم نیاز به تزریق: در روشهای دیگری مانند تست استرس تست تجدید پذیری عروق کرونر، باید به بیمار برخی مواد تزریق شود که ممکن است عوارضی داشته باشد، اما در اکوکاردیوگرافی تنشی نیازی به تزریق مواد نیست.
- عدم نیاز به پایش تخصصی: در برخی روشهای دیگری مانند تست استرس، بیمار باید تحت نظارت تخصصی باشد، اما در اکوکاردیوگرافی تنشی نیازی به پایش تخصصی نیست.
- دقت بالا: اکوکاردیوگرافی تنشی به دلیل دقت بالا در تشخیص بیماریهای قلبی و عروق خونی و ارزیابی عملکرد قلب، به عنوان یکی از روشهای تشخیصی و پایشی مهم در این زمینه شناخته میشود.
- مشخص کردن میزان تحمل بدن به استرس: این روش میتواند میزان تحمل بدن به استرس را نیز مشخص کند و بهبود در آن را نیز مشخص کند.
۳. اکوکاردیوگرافی مری گذر
ترانس اسوفاژیال اکوکاردیوگرافی یا Transesophageal Echocardiography (TEE)، یک روش تصویربرداری قلبی است که با استفاده از پروبی که از طریق گلوی بیمار وارد مری و در نزدیکی قلب قرار میگیرد، تصاویر دقیقی از عروق و قلب تهیه میشود. در این روش، پروب شامل یک ترانسدوسر کوچک و فشارمند است که بر روی یک کابل ارتباطی قرار داده شده است. پس از نصب پروب، بیمار به طور کلی به آنتیبیوتیکها حساس است تا از عفونت جلوگیری شود.
مزایای استفاده از TEE عبارتند از:
- دقت بالا: استفاده از TEE، به پزشکان قلبی اجازه میدهد تا تصاویر دقیقی از قلب و عروق خونی را دریافت کنند. این روش برای تشخیص بیماریهای قلبی مانند سکته قلبی، بیماری صمام قلبی، تشنجهای قلبی و … مفید است.
- غیرتهاجمی: TEE یک روش غیرتهاجمی است که نیازی به برش و یا آسیب زدن به پوست و بافتهای بدن ندارد. این روش برای بیمارانی که نمیتوانند تحمل روشهای تهاجمی را داشته باشند، مناسب است.
- تشخیص سریع: استفاده از TEE، به پزشکان قلبی اجازه میدهد تا بیماریهای قلبی را به صورت سریع و دقیق تشخیص دهند. این روش برای بیمارانی که نیاز به تشخیص سریع دارند مناسب است.
- ایمنی بالا: استفاده از TEE، برای بیمارانی که در برابر روشهای تهاجمی حساسیت دارند، ایمن است.
۴. اکوکاردیوگرافی جنین
اکوکاردیوگرافی جنین یا Fetal Echocardiography، یک روش تصویربرداری قلبی غیر تهاجمی است که برای تشخیص بیماریهای قلبی در جنین در دوران بارداری انجام میشود. در این روش، ترانسدوسر (پروب) روی شکم مادر قرار داده میشود و با استفاده از امواج صوتی، تصاویر دوبعدی و سه بعدی از قلب جنین دریافت میشود.
مزایای استفاده از اکوکاردیوگرافی جنین عبارتند از:
- تشخیص زود هنگام: استفاده از اکوکاردیوگرافی جنین، به پزشکان اجازه میدهد که بیماریهای قلبی در جنین را در دوران بارداری به طور زودهنگام تشخیص دهند. این امر به انجام عمل جراحی در دوران پیش از تولد کمک میکند و میتواند از ایجاد مشکلات جدی در جنین جلوگیری کند.
- دقت بالا: استفاده از اکوکاردیوگرافی جنین، به پزشکان اجازه میدهد تا تصاویر دقیقی از قلب جنین را دریافت کنند. این روش برای تشخیص بیماریهای قلبی مانند اختلالات صمام قلبی، پیچیدگیهای عروق خونی، سکته قلبی و … مفید است.
- غیرتهاجمی: اکوکاردیوگرافی جنین، یک روش غیرتهاجمی است که نیازی به برش و یا آسیب زدن به پوست و بافتهای بدن ندارد. این روش برای باردارانی که نمیتوانند تحمل روشهای تهاجمی را داشته باشند، مناسب است.
۵. اکوکاردیوگرافی دوپلر
اکوکاردیوگرافی دوپلر، یکی از روشهای تصویربرداری قلب است که با استفاده از امواج صوتی و دوپلر، سرعت جریان خون در داخل قلب و عروق خونی را اندازهگیری میکند. این روش میتواند به پزشکان کمک کند تا عملکرد قلب و سیستم عروق خونی را بررسی کنند و اختلالات در جریان خون را تشخیص دهند.
در اکوکاردیوگرافی دوپلر، دو نوع دوپلر وجود دارد: دوپلر رنگی و دوپلر پالس. در دوپلر رنگی، جریان خون با استفاده از رنگهای مختلف نشان داده میشود که به پزشکان کمک میکند تا جریان خون در داخل قلب و عروق خونی را بهتر درک کنند. در دوپلر پالس، یک نوار خطی از جریان خون در داخل قلب و عروق خونی را نشان میدهد.
با استفاده از اکوکاردیوگرافی دوپلر، پزشکان میتوانند اطلاعات زیر را بدست آورند:
- سرعت جریان خون: با استفاده از دوپلر، سرعت جریان خون در داخل قلب و عروق خونی قابل اندازهگیری است. این اطلاعات به پزشکان کمک میکند تا عملکرد قلب و سیستم عروق خونی را بهتر درک کنند و اختلالات در جریان خون را تشخیص دهند.
- فشار خون: با استفاده از دوپلر، فشار خون در داخل قلب و عروق خونی قابل اندازهگیری است. این اطلاعات به پزشکان کمک میکند تا بیشتر در مورد عملکرد قلب و سیستم عروق خونی بدانند و اختلالات در فشار خون را تشخیص دهند.
- تشخیص بیماریهای قلبی: اکوکاردیوگرافی دوپلر به پزشکان کمک میکند تا بیماریهای قلبی را تشخیص دهند. برخی از بیماریهایی که میتوان با استفاده از اکوکاردیوگرافی دوپلر تشخیص داد، عبارتند از: نقص تنگی صمام آئورت، نقص تنگی صمام پلک میترال، نقص ترشح صمام میترال، نقص ترشح صمام آئورت و سکته قلبی.
موارد نیاز به اکوکاردیوگرافی
اکوکاردیوگرافی به عنوان یکی از روشهای تصویربرداری قلبی میتواند در شرایط مختلفی که نیاز به ارزیابی قلب و عروق خونی داریم، ضروری باشد. به طور کلی، شرایط زیر میتوانند به عنوان دلایل مهم برای اجرای اکوکاردیوگرافی مطرح شوند:
- بررسی علائم قلبی: اگر فردی علائمی مانند درد قفسه سینه، تنگی نفس، ضعف، خستگی، تپش قلب و یا سایر علائم قلبی دارد، اکوکاردیوگرافی میتواند به عنوان یک روش تشخیصی مفید در بررسی علت این علائم استفاده شود.
- بررسی خطر بیماریهای قلبی: اگر فردی دارای عوامل خطری مانند افزایش فشار خون، دیابت، چربی خون بالا، سابقه خانوادگی برای بیماریهای قلبی و یا سابقه سابقه داشتن بیماریهای قلبی است، اکوکاردیوگرافی برای بررسی وضعیت قلب و عروق خونی ضروری است.
- بررسی بیماریهای قلبی: اکوکاردیوگرافی برای تشخیص بیماریهای مانند نارسایی قلبی، بیماریهای دریچهای، انسداد شریانی، بیماریهای خفیف و شدید دریچهای و یا سایر بیماریهای قلبی دیگر استفاده میشود.
- پایش درمانهای قلبی: اگر فردی پس از عمل جراحی قلبی، درمان دارویی یا تغییر در شیوه زندگی برای درمان بیماری قلبی، اکوکاردیوگرافی برای پایش وضعیت قلب و عروق خونی و ارزیابی عملکرد قلب مفید است.
تفاوت اکوکاردیوگرافی با نوار قلب
اکوکاردیوگرافی و نوار قلب (الکتروکاردیوگرافی)، دو روش تشخیصی متفاوت برای بررسی سلامت قلب هستند. اکوکاردیوگرافی یک روش تصویربرداری است که با استفاده از امواج صوتی و با تولید تصاویر دو بعدی و سه بعدی از قلب، عملکرد و ساختار قلب را بررسی میکند. در حالی که نوار قلب یک روش الکتروفیزیولوژیکی است که با استفاده از الکترودها، فعالیت برقی قلب را ثبت میکند.
تفاوتهای اصلی بین اکوکاردیوگرافی و نوار قلب عبارتند از:
- اندازه گیری: اکوکاردیوگرافی به پزشکان اجازه میدهد تا ساختار و عملکرد قلب را به صورت دقیقتر از نوار قلب اندازهگیری کنند. این روش، امکان تشخیص بیماریهای قلبی مانند سکته قلبی، بیماری صمام قلبی، تشنجهای قلبی و … را فراهم میکند.
- نحوه انجام: اکوکاردیوگرافی یک روش تصویربرداری است که با استفاده از امواج صوتی، تصاویر دو بعدی و سه بعدی از قلب تولید میکند، در حالی که نوار قلب با استفاده از الکترودها، فعالیت برقی قلب را ثبت میکند.
- استفاده در شرایط مختلف: اکوکاردیوگرافی برای تشخیص بیماریهای قلبی مانند اختلالات صمام قلبی، پیچیدگیهای عروق خونی، سکته قلبی و … مفید است، در حالی که نوار قلب برای تشخیص اختلالات ریتم قلبی و اختلالات برق قلب مانند تاکیکاردی، فیبریلاسیون آتریوم و … مفید است.
- غیرتهاجمی: اکوکاردیوگرافی یک روش غیرتهاجمی است که نیازی به برش و یا آسیب زدن به پوست و بافتهای بدن ندارد، در حالی که نوار قلب به طور معمول با نصب الکترودها روی پوست صورت میگیرد.
تشخیص انواع بیماری ها
برخی از بیماریهایی که میتوان با استفاده از اکوکاردیوگرافی تشخیص داد عبارتند از:
- نقص ایستای قلب (Ventricular Septal Defect): این بیماری یک نقص ساختاری در دیواره بین دو بخش قلب است و باعث اختلال در عملکرد قلب میشود.
- نقص تنگی صمام آئورت (Aortic Stenosis): این بیماری ناشی از تنگ شدن صمام آئورت است که باعث اختلال در عملکرد قلب و کمبود خون در بدن میشود.
- نقص تنگی صمام پلک میترال (Mitral Valve Stenosis): این بیماری ناشی از تنگ شدن صمام پلک میترال است که باعث کمبود خون در بدن و اختلال در عملکرد قلب میشود.
- نقص ترشح صمام میترال (Mitral Valve Regurgitation): این بیماری ناشی از ترشح خون از صمام میترال به داخل دهلیز چپ است که باعث کمبود خون در بدن و اختلال در عملکرد قلب میشود.
- نقص ترشح صمام آئورت (Aortic Valve Regurgitation): این بیماری ناشی از ترشح خون از صمام آئورت به داخل دهلیز چپ است که باعث کمبود خون در بدن و اختلال در عملکرد قلب میشود.
- نقص تنگی صمام پلک آئورت (Aortic Valve Stenosis): این بیماری ناشی از تنگ شدن صمام آئورت است که باعث اختلال در عملکرد قلب و کمبود خون در بدن میشود.
- سکته قلبی (Myocardial Infarction): این بیماری ناشی از انسداد عروق خونی است که باعث کمبود خون در قلب و اختلال در عملکرد قلب میشود.
به طور کلی، اکوکاردیوگرافی میتواند برای تشخیص بیماریهای قلبی مانند اختلالات صمام قلبی، پیچیدگیهای عروق خونی، سکته قلبی و … مفید باشد. با این حال، باید توجه داشت که این فهرست تنها یک نمونه کوچک از بیماریهایی است که میتوان با استفاده از اکوکاردیوگرافی تشخصیات بیماریهای قلبی را تشخیص داد، و پزشک شما ممکن است از این روش برای تشخیص دقیقتر و درمان بهتر بیماریهای قلبی استفاده کند.
مقالات مرتبط:
- اسپکولوم چیست؟ انواع آن را بشناسیم! (۶)
- هر آنچیزی که باید در مورد لارنگوسکوپ بدانید! (۶)
- هر آنچیزی که باید در مورد سرنگ گاواژ بدانید! (۶)
- دستگاه بای پپ، انواع آن را بشناسیم! (۵)
:: بازدید از این مطلب : 229
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : چهار شنبه 22 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
ذات الریه یا پنومونی، عفونتی است که باعث التهاب کیسههای هوای موجود در یکی از ریهها یا هر دو ریه میشود. این عفونت معمولاً به دلیل ورود باکتریها، ویروسها، قارچها و گاهی هم از طریق عوامل شیمیایی به ریهها ایجاد میشود. در نتیجه، باعث ایجاد التهاب و ترشح مایع در داخل کیسههای هوایی ریه میشود که باعث علائمی مانند سرفه، تنگی نفس، تب و درد در قفسه سینه میشود.
علت ذات الریه کودکان
چندین عاملی که میتواند باعث ایجاد ذات الریه در کودکان شود عبارتند از:
- عفونت ویروسی: عفونت ویروسی مانند ویروسهای سرفه و سرماخوردگی میتوانند باعث ایجاد ذات الریه در کودکان شوند. این عفونتها معمولاً باعث ایجاد التهاب در بخشهای مختلف ریه میشوند و باعث علائمی مانند تنگی نفس، سرفه و تب میشوند.
- عفونت با باکتری: برخی باکتریها مثل پنوموکوک، هموفیلوس و استافیلوکوک میتوانند باعث ایجاد ذات الریه در کودکان شوند. این باکتریها معمولاً در شرایطی که سیستم ایمنی کودک ضعیف شده است، رشد میکنند.
- عفونت قارچی: عفونت قارچی مانند عفونت کاندیدا میتواند باعث ایجاد ذات الریه در کودکان شود. این عفونت معمولاً در کودکانی اتفاق میافتد که سیستم ایمنی آنها ضعیف شده است.
- تنفس هوای آلوده: تنفس هوای آلوده میتواند باعث ایجاد التهاب در ریههای کودکان شود و باعث ایجاد ذات الریه شوند. عوامل آلودگی هوا مانند دود سیگار، آلایندههای صنعتی و گرد و غبار میتوانند باعث ایجاد ذات الریه در کودکان شوند.
- بیماریهای مزمن: بیماریهای مزمن مانند آسم، بیماریهای قلبی و بیماریهای مربوط به سیستم تنفسی میتوانند باعث ایجاد ذات الریه در کودکان شوند.
در کل، عواملی که باعث ایجاد ذات الریه در کودکان میشوند شامل عفونتهای ویروسی و باکتریایی، تنفس هوای آلوده و بیماریهای مزمن میشوند. برای جلوگیری از ابتلا به ذات الریه در کودکان، بهتر است به مراقبت و بهداشت شخصی کودکان توجه کنید و از ایجاد هوای تمیز و سالم در محیط زندگی کودکان اطمینان حاصل کنید. در صورت بروز علائم مربوط به ذات الریه در کودکان،بهتر است به پزشک مراجعه کرده و برای تشخیص و درمان بررسی شوید.
برای کسب اطلاعات در مورد دیسپلازی برونکوپولمونری کلیک کنید
علائم ذات الریه
بیماری ذات الریه یا پنومونی در کودکان علائم متنوعی دارد که نشانههایی از آن شامل:
- تب: بیماری ذات الریه در کودکان معمولاً با تب همراه است. این تب ممکن است شدید باشد و بعضاً میتواند به شدت افزایش یابد.
- سرفه: سرفه یکی از علائم شایع بیماری ذات الریه در کودکان است، بخصوص سرفه که با ترشح مخاط همراه است.
- تنگی نفس: تنگی نفس و سختی در نفسگیری نیز از علائم بیماری ذات الریه در کودکان است.
- سردرد: بعضی از کودکان با بیماری ذات الریه سردرد نیز دارند.
- خستگی و ضعف: بیماری ذات الریه ممکن است باعث خستگی و ضعف کودک شود و باعث کاهش فعالیتهای روزمره آن شود.
- تشدید علائم بیماری مزمن: در صورتی که بیماری مزمنی مانند آسم، فشار خون بالا یا بیماری قلبی در کودک وجود داشته باشد، بیماری ذات الریه ممکن است علائم آن را تشدید کند.
- تغییرات در رنگ پوست: در برخی موارد، بیماری ذات الریه میتواند باعث تغییر رنگ پوست کودک شود و پوست آنها را آبی یا نارنجی کند.
چه کودکانی در معرض بیماری قرار دارند
کودکانی که در معرض بیماریهای تنفسی قرار دارند، بیشتر از دیگران در معرض خطر ابتلا به بیماری ذات الریه هستند. عواملی که میتواند باعث افزایش خطر ابتلا به بیماری ذات الریه در کودکان شوند، عبارتند از:
- سن: کودکان زیر 2 سال سن بیشتر در معرض خطر ابتلا به بیماری ذات الریه هستند، زیرا سیستم ایمنی آنها هنوز تقویت نشده است.
- ضعف سیستم ایمنی: کودکانی که سیستم ایمنی ضعیف دارند، مانند کودکانی که از بیماریهای مزمن رنج میبرند، بیشتر در معرض خطر ابتلا به بیماری ذات الریه هستند.
- عدم واکسیناسیون: واکسیناسیون کودکان در برابر بیماریهای تنفسی، از جمله واکسن پنوموکوک، میتواند خطر ابتلا به بیماری ذات الریه را کاهش دهد.
- محیط زندگی: کودکانی که در محیطهای آلوده به باکتریها و ویروسها زندگی میکنند، مانند محیطهایی با شرایط ناگوار بهداشتی و آلایندههای هوا، بیشتر در معرض خطر ابتلا به بیماری ذات الریه هستند.
- بیماریهای مزمن: کودکانی که بیماریهای مزمنی مانند آسم، بیماریهای قلبی و بیماریهای مربوط به سیستم تنفسی دارند، بیشتر در معرض خطر ابتلا به بیماری ذات الریه هستند.
تشخیص ذات الریه کودکان
تشخیص بیماری ذات الریه در کودکان، بر اساس نشانهها، علائم، تاریخچه پزشکی کودک و آزمایشهای تشخیصی، انجام میشود. در زیر تعدادی از روشهای تشخیص بیماری ذات الریه در کودکان ذکر شده است:
- بررسی نشانهها و علائم: بیماری ذات الریه در کودکان ممکن است با تنگی نفس، سرفه، خلط و ورم در قفسه سینه، تب، خستگی و ناتوانی در تنفس همراه باشد. پزشک با بررسی این نشانهها و علائم میتواند به تشخیص بیماری کمک کند.
- رادیولوژی: انجام ایکسرای قفسه سینه میتواند به تشخیص بیماری ذات الریه کمک کند. در این روش، عکسبرداری از ریهها انجام میشود و تغییرات در ساختار ریهها مشاهده میشود.
- آزمایشهای تشخیصی: آزمایشهای تشخیصی مانند آزمایش خون، آزمایش ادرار، آزمایش سونوگرافی و آزمایشهای فشارسنجی میتوانند به تشخیص بیماری ذات الریه کمک کنند.
- تست عملکرد ریه: انجام تست عملکرد ریه مانند آزمایش اسپیرومتری میتواند به تشخیص بیماری ذات الریه کمک کند. در این روش، نحوه تنفس کودک با یک دستگاه ویژه بررسی میشود و نتایج آزمایش نشان میدهد که ریههای کودک به درستی کار میکنند یا خیر.
- آزمایش DNA: اگر بیماری ذات الریه در خانواده شما وجود دارد، ممکن است پزشک با درخواست آزمایش DNA برای تشخیص بیماری در کودک کمک کند.
پیشگیری از ذات الریه کودکان
پیشگیری از بیماری ذات الریه در کودکان بسیار مهم است. در زیر تعدادی از روشهای پیشگیری از بیماری ذات الریه در کودکان ذکر شده است:
- واکسیناسیون: واکسیناسیون منظم کودکان در برابر بیماریهای تنفسی مانند سیاهسرفه، آنفولانزا و پنوموکوک بسیار مهم است. این واکسنها میتوانند کودکان را در برابر بیماریهای تنفسی محافظت کنند.
- ارائه تغذیه سالم: تغذیه سالم برای کودکان بسیار مهم است تا سیستم ایمنی بدنشان قوی باشد. توصیه میشود که کودکان از مواد غذایی سالم و غنی بهرهمند شوند، مانند میوه و سبزیجات، ماهی و غیره.
- اجتناب از تماس با عوامل تحریککننده: اجتناب از تماس با عوامل تحریک کننده مانند دود سیگار، آلودگی هوا و شیمیاییها میتواند به پیشگیری از بیماری ذات الریه در کودکان کمک کند.
- شستشوی دورانیه دستها: شستشوی دورانیه دستها میتواند به پیشگیری از عفونتهای تنفسی کمک کند. پسربچهها و دختربچهها باید همیشه قبل و بعد از خوردن، پاک کردن بینی، سرفه و عطسه، و پس از تماس با بیماران دستهایشان را بشویند.
- حفظ سلامت روانی: حفظ سلامت روانی کودکان میتواند به پیشگیری از بیماری ذات الریه کمک کند. استرس و ناراحتی میتوانند سیستم ایمنی کودک را ضعیف کنند.
- استفاده از ماسک: در برخی موارد، استفاده از ماسک میتواند به پیشگیری از بیماری ذات الریه کمک کند. به طور مثال، اگر کودکان در معرض آلودگی هوا قرار دارند، استفاده از ماسک میتواند به پیشگیری از نفوذ ذرات مضر در ریهها کمک کند.
درمان ذات الریه کودکان
در درمان بیماری ذات الریه در کودکان، هدف اصلی کنترل علائم بیماری و جلوگیری از پیشرفت آن به مراحل شدیدتر است. راههای درمان بیماری ذات الریه در کودکان شامل موارد زیر میشوند:
- آرامش و استراحت: در صورت بروز بیماری ذات الریه در کودک، به کودک باید استراحت کافی داده شود تا بدنش به بهترین شکل از بیماری بهبود یابد.
- مایعات و تغذیه: مصرف مایعات به میزان کافی و تغذیه مناسب، برای بهبود سریعتر بیماری ضروری است.
- داروها: درمان بیماری ذات الریه در کودکان با مصرف داروهای ضدباکتریایی، ضدویروسی و ضدالتهابی مرتبط است. این داروها میتوانند علائم بیماری را کنترل کنند و بهبودی سریعتر را ایجاد کنند.
- اکسیژن: در صورتی که بیماری ذات الریه در کودکان با تنگی نفس شدید همراه باشد، استفاده از ماسک اکسیژن برای تامین اکسیژن به کودک کمک میکند.
- بستری: در برخی موارد، بیماری ذات الریه در کودکان به حدی شدید است که نیاز به بستری در بیمارستان دارند. در بیمارستان، میتوانند به کودکان اکسیژن، سایر درمانهای دارویی و مراقبتهای پزشکی مناسب تامین شود.

درمان خانگی ذات الریه کودکان
بیماری ذات الریه یک بیماری خطرناک است و بهتر است هرگز به تنهایی به درمان خانگی آن اقدام نکنید. درمان بیماری ذات الریه در کودکان باید توسط پزشک تعیین شود و باید همواره به دستور پزشک عمل شود. هرچند که برخی از روشهای خانگی میتوانند به کنترل بیماری و کاهش علائم کمک کنند، اما هیچکدام از این روشها نباید به تنهایی به جای درمان پزشکی استفاده شوند. در زیر تعدادی از روشهای خانگی موثر در کاهش علائم بیماری ذات الریه در کودکان ذکر شده است:
- استفاده از بخور: استفاده از بخور با آب گرم و سالیسیلات سدیم (aspirin) میتواند به کاهش تنگی نفس و علائم بیماری کمک کند. اما باید توجه داشت که سالیسیلات سدیم در کودکان زیر 18 سال سن ممنوع است، زیرا میتواند به علایم سندرم رییس-جاکوب (Reye’s syndrome) منجر شود.
- استفاده از گیاهان دارویی: برخی گیاهان دارویی مانند عرق زعفران، رازیانه، زنجبیل و نعناع میتوانند به کاهش تنگی نفس و علائم بیماری کمک کنند. اما باید توجه داشت که قبل از استفاده از هرگونه گیاه دارویی، با پزشک معالج مشورت کنید.
- استفاده از روشهای تنفسی: انجام تمرینات تنفسی ساده مانند نفس عمیق و اکسیژنتراپی میتواند به کاهش تنگی نفس و علائم بیماری کمک کند. اما باید توجه داشت که این روشها نباید به تنهایی به جای درمان پزشکی استفاده شوند.
- مصرف مایعات: مصرف مایعات به میزان کافی میتواند به کاهش خشکی و ترشحات در راه های تنفسی کودک کمک کند.
عوارض عدم درمان ذات الریه کودکان
عدم درمان بیماری ذات الریه در کودکان میتواند به عوارض جدی و خطرناکی منجر شود. بیماری ذات الریه در صورتی که به مراحل شدیدتر خود پیش بروند، میتواند باعث مرگ کودک شود. در زیر تعدادی از عوارض عدم درمان بیماری ذات الریه در کودکان ذکر شده است:
- تنگی نفس شدید: بیماری ذات الریه میتواند به تنگی نفس شدید و ناتوانی در تنفس منجر شود. اگر این علائم نادیده گرفته شوند، میتواند باعث نارسایی تنفسی، اکسیژن کم در بدن و در نهایت مرگ شود.
- آسم: بیماری ذات الریه میتواند باعث بروز آسم شود. آسم یک بیماری تنفسی است که با تنگی نفس، سرفه و خارش در قفسه سینه همراه است.
- عفونت باکتریایی: اگر بیماری ذات الریه باکتریال باشد و درمان مناسب انجام نشود، میتواند باعث عفونت باکتریایی در ریه شود که ممکن است نیاز به درمان با آنتیبیوتیک داشته باشد.
- سندرم نفخ مزمن: بیماری ذات الریه میتواند باعث بروز سندرم نفخ مزمن شود که با تنگی نفس، سرفه و خلط همراه است. این علائم ممکن است به مرور زمان بدتر شوند و نیاز به درمان پزشکی داشته باشند.
- افزایش خطر عفونت: افرادی که به بیماری ذات الریه مبتلا هستند، دارای خطر بیشتری برای عفونتهای تنفسی و بیماریهایی مانند آنفولانزا و عفونتهای شدید ریه هستند.
:: بازدید از این مطلب : 223
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : چهار شنبه 22 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
زروستومیا یا خشکی دهان یک اختلال است که به دلیل تحت تأثیر قرار گرفتن غدد بزاقی دهان، باعث کاهش تولید بزاق و در نتیجه کمبود بزاق و خشکی دهان میشود. این اختلال ممکن است به دلیل عوامل مختلفی از جمله بیماریهای خاص، استفاده از داروهای خاص، شیمی درمانی، جراحی، تغذیه نامناسب، استرس و اضطراب و … رخ دهد. این اختلال میتواند باعث مشکلاتی مانند خشکی دهان، سوزش دهان، لکههای سفید روی زبان، عفونتهای دهان و لثه، دشواری در بلع، بوی بد دهان و … شود. درمان زروستومیا ممکن است شامل تغییرات در رژیم غذایی، مراقبت های دهانی، مصرف داروهای مرطوب کننده دهان، استفاده از محصولات مراقبتی دهانی و در موارد خاص ممکن است نیاز به درمان دارویی، جراحی یا درمان بیهوشی باشد.
فواید بزاق دهان
بزاق دهان، محلولی است که توسط غدههای سلولی و غیرسلولی در دهان تولید میشود. این محلول حاوی مواد مغذی، آنتیبادیها، آنزیمها و فاکتورهای رشد است. در ادامه به برخی از فواید بزاق دهان اشاره میشود:
- حفظ ترطیب دهان: بزاق دهان حاوی آب و الکترولیتهای مختلف است که باعث حفظ ترطیب دهان میشود. خشکی دهان میتواند باعث ایجاد عفونتهای دهانی و خشکی و تحریک در دهان شود. بنابراین، حفظ ترطیب دهان با کمک بزاق میتواند به حفظ سلامت دهان و جلوگیری از بروز بیماریهای دهانی کمک کند.
- ضدعفونی کننده: بزاق دهان حاوی آنتیبادیها و فاکتورهای رشد است که میتواند در جلوگیری از بروز عفونتهای دهانی و سایر عفونتهای مربوط به دستگاه گوارش مفید باشد.
- هضم غذا: بزاق دهان حاوی آنزیمهای هضمی مانند آمیلاز، لیپاز و پروتئاز است که در هضم غذا مفید هستند. آنزیم آمیلاز به هضم کربوهیدرات، آنزیم لیپاز به هضم چربیها و آنزیم پروتئاز به هضم پروتئینها کمک میکند.
- حفظ سلامت دندانها: بزاق دهان حاوی کلسیم و فسفات است که میتواند در حفظ سلامت دندانها و جلوگیری از پوسیدگی دندانها مفید باشد.
- تسکین درد: بزاق دهان حاوی فاکتورهای رشدی مانند فاکتور رشد عصبی است که میتواند در تسکین درد و التهابهای دهانی و دندانی مفید باشد.
- حفظ تعادل pH دهان: بزاق دهان حاوی بافت بافر مانند بیکربنات است که میتواند تعادل pH دهان را حفظ کند. حفظ تعادل pH دهان میتواند در جلوگیری از پوسیدگی دندانها و بروز بیماریهای دهانی مفید باشد.
- تقویت سیستم ایمنی: بزاق دهان حاوی آنتیبادیها و فاکتورهای رشد است که میتواند در تقویت سیستم ایمنی بدن مفید باشد.
برای کسب اطلاعات در مورد فقدان دندان در کودکان کلیک کنید
علت زروستومیا
زروستومیا یا خشکی دهان میتواند به دلیل عوامل مختلفی ایجاد شود. برخی از علل ایجاد زروستومیا عبارتند از:
- مصرف دارو: برخی داروها میتوانند باعث کاهش تولید بزاق شوند، از جمله داروهای ضد افسردگی، ضد هیستامین، بیشتر دیورتیکها، ضدآلرژی، ضدتشنج و ضدسرطان.
- افزایش سن: با افزایش سن، تولید بزاق کاهش مییابد و این میتواند به زروستومیا منجر شود.
- بیماریهای تنفسی و سینوزیت: بیماریهایی که باعث تحریک بینی و گلو میشوند، ممکن است باعث کاهش تولید بزاق شوند و به زروستومیا منجر شوند.
- دیابت: دیابت باعث کاهش تولید بزاق میشود و میتواند به زروستومیا منجر شود.
- بیماری خود ایمنی: برخی از بیماریهای خود ایمنی مانند سندرم سیوگرن، برگشتناپذیری، لوپوس و آرتروپاتی روماتوئید میتوانند باعث کاهش تولید بزاق شوند و به زروستومیا منجر شوند.
- کم آبی بدن: کم آبی بدن میتواند باعث کاهش تولید بزاق شود و به زروستومیا منجر شود.
- اعصاب آسیب دیده: آسیب به اعصاب میتواند باعث کاهش تولید بزاق شود و به زروستومیا منجر شود.
- استفاده از دخانیات: استفاده از تنباکو و سایر مواد دخانی باعث کاهش تولید بزاق میشود و به زروستومیا منجر میشود.
- قرار گرفتن در معرض آب و هوای گرم: قرار گرفتن در معرض هواهای گرم و خشک میتواند باعث کاهش تولید بزاق شود و به زروستومیا منجر شود.
- التهاب لثه و پوسیدگیهای عمیق دندانی: التهاب لثه و پوسیدگیهای عمیق دندانی میتوانند باعث کاهش تولید بزاق شوند و به زروستومیا منجر شوند.
برای کسب اطلاعات در مورد اوربایت و راه های درمان آن کلیک کنید
علائم زروستومیا
زروستومیا یک بیماری دهانی است که با کاهش تولید بزاق دهان و یا تحریک شدید دهان و لثه همراه است. علائم زروستومیا ممکن است شامل موارد زیر باشد:
- خشکی دهان: این یکی از شایعترین علائم زروستومیا است. افراد مبتلا به این بیماری ممکن است احساس خشکی و خستگی در دهان و لثه داشته باشند.
- تحریک و درد در دهان: کاهش تولید بزاق دهان میتواند باعث تحریک و درد در دهان شود. به عنوان مثال، افراد مبتلا به زروستومیا ممکن است احساس درد در زمان خوردن، صحبت کردن یا حتی بلعیدن داشته باشند.
- سوزش دهان: این یکی از شایعترین علائم زروستومیا است. افراد مبتلا به این بیماری ممکن است احساس سوزش در دهان داشته باشند که میتواند باعث تحریک و درد شود.
- عفونتهای دهانی: کاهش تولید بزاق دهان میتواند باعث بروز عفونتهای دهانی شود. افراد مبتلا به زروستومیا ممکن است علائمی مانند تورم، قرمزی و درد در دهان داشته باشند.
- بوی بد دهان: کاهش تولید بزاق دهان میتواند باعث بوی بد دهان شود. این علامت ممکن است باعث ایجاد احساس ناراحتی و افسردگی در فرد مبتلا شود.
- دشواری در بلعیدن: کاهش تولید بزاق دهان ممکن است باعث شدید شدن دشواری در بلعیدن شود. این علامت میتواند باعث تغییر در رژیم غذایی و کاهش کیفیت زندگی فرد مبتلا شود.
- احساس نفخ و تپش قلب: در برخی از موارد، زروستومیا میتواند باعث احساس نفخ و تپش قلب شود.
راه های درمان
راههای درمان زروستومیا بسته به علت و شدت آن متفاوت است. در ادامه به برخی از راههای درمان زروستومیا اشاره میشود:
- مراقبتهای خودی: برخی از مراقبتهای خودی مانند شرب آب به میزان کافی، استفاده از شیرینیاب دهان، استفاده از محصولات آرایشی و بهداشتی برای مراقبت از لبها و دهان و استفاده از مرطوب کنندههای دهانی میتواند به کاهش خشکی دهان کمک کند.
- تغییرات در رژیم غذایی: تغییرات در رژیم غذایی مانند مصرف مواد غذایی خنک و نرم، مصرف مواد غذایی حاوی آب مانند سوپ و مرغابی و مصرف مواد غذایی حاوی رطوبت مانند میوهها و سبزیجات میتواند به کاهش خشکی دهان کمک کند.
- داروهای مرتبط با زروستومیا: برخی از داروهای مانند آنتیهیستامینها، ضدافسردگی و داروهای ضدآنزایم میتوانند به کاهش خشکی دهان کمک کنند.
- درمان بیماریهای همراه با زروستومیا: درمان بیماریهای همراه با زروستومیا مانند عفونتهای دهانی، بیماریهای لثه، پوسیدگی دندانها و بیماریهای روماتولوژیک و عصبی میتواند به کاهش خشکی دهان کمک کند.
- استفاده از محصولات مرطوب کننده دهانی: استفاده از محصولات مرطوب کننده دهانی مانند ژلهای مرطوب کننده دهانی، اسپریهای مرطوب کننده دهانی و مرطوب کنندههای دهانی که حاوی پروپیلن گلیکول یا گلیسرین هستند میتواند به کاهش خشکی دهان کمک کند.
- درمان با تراپیهای دارویی: برخی از تراپیهای دارویی مانند تزریق سالین به رگهای دست، تزریق بوتوکس به دهان و تجویز داروهای سیستمیک میتوانند به کاهش خشکی دهان کمک کنند.
- درمان با تراپیهای جراحی: در موارد شدید خشکی دهان، روشهای جراحی مانند تزریق ژل به داخل لوله تغذیه، کاشت لوله تغذیه و اندازش غده درمانی میتواند مورد استفاده قرار گیرد.
درمان زروستومیا با طب سنتی
زروستومیا یک بیماری دهانی است که معمولاً با کاهش تولید بزاق دهان و یا تحریک شدید دهان و لثه همراه است. هر چند که طب سنتی میتواند در درمان زروستومیا مفید باشد، اما باید توجه داشت که استفاده از روشهای طب سنتی باید تحت نظارت یک پزشک متخصص در زمینه طب سنتی باشد. در ادامه به برخی از راههای درمان زروستومیا با طب سنتی اشاره میشود:
- استفاده از گیاهان دیورتیک: برخی گیاهان دیورتیک مانند گل گاوزبان، شیرین بیان، زعفران و آویشن ممکن است به عنوان درمان زروستومیا مفید باشند. این گیاهان به عنوان دیورتیک عمل میکنند و میتوانند به تحریک تولید بیشتر بزاق دهان کمک کنند.
- استفاده از گیاهان ضد التهاب: برخی گیاهان مانند گل رز، بابونه و نعناع ممکن است به عنوان درمان زروستومیا مفید باشند. این گیاهان به عنوان ضدالتهاب عمل میکنند و میتوانند به تسکین درد و التهاب دهان کمک کنند.
- استفاده از گیاهان آنتیباکتریال: برخی گیاهان مانند آویشن و نعناع ممکن است به عنوان درمان زروستومیا مفید باشند. این گیاهان به عنوان آنتیباکتریال عمل میکنند و میتوانند در جلوگیری از بروز عفونتهای دهانی مفید باشند.
- استفاده از گیاهان ضد اضطراب: برخی گیاهان مانند لیموترش، گل مریم و شاه تره ممکن است به عنوان درمان زروستومیا مفید باشند. این گیاهان به عنوان ضداضطراب عمل میکنند و میتوانند به کاهش استرس و اضطراب مرتبط با زروستومیا کمک کنند.
- ماساژ دهان: ماساژ دهان میتواند به تحریک تولید بزاق دهان کمک کند. برای این کار میتوانید انگشتان خود را به آرامی در دهان حرکت دهید و به ماساژ دهان خود بپردازید.

بیماری های مرتبط
زروستومیا یا خشکی دهان میتواند با بیماریهای مختلفی همراه باشد. برخی از بیماریهای مرتبط با زروستومیا عبارتند از:
- عفونتهای دهانی: خشکی دهان میتواند باعث کاهش تراکم بزاق و افزایش تراکم باکتریها در دهان شود، که میتواند به عفونتهای دهانی منجر شود.
- لثههای آسیب دیده: خشکی دهان میتواند باعث افزایش تراکم باکتریها در لثهها شود و میتواند به لثههای آسیب دیده و بیماریهای لثهای منجر شود.
- پوسیدگی دندانها: خشکی دهان میتواند باعث افزایش تراکم باکتریها در دهان شود و منجر به پوسیدگی دندانها شود.
- ترشح ناکافی مخاط: خشکی دهان میتواند باعث کاهش ترشح مخاط در دهان و گلو شود که میتواند به تحریک و التهاب در دستگاه گوارش منجر شود.
- نارسایی شنوایی: برخی از داروهای مصرفی بیماران با زروستومیا میتوانند باعث نارسایی شنوایی باشند.
- عفونتهای ادراری: خشکی دهان میتواند باعث کاهش حجم ادرار شود که میتواند به عفونتهای ادراری منجر شود.
- بیماریهای روماتولوژیک: برخی از بیماریهای روماتولوژیک مانند سندرم سیوگرن میتوانند باعث زروستومیا شوند.
- بیماریهای عصبی: برخی از بیماریهای عصبی مانند پارکینسون و سکته مغزی میتوانند باعث زروستومیا شوند.
- بیماریهای خاص: برخی از بیماریهای خاص مانند سیلیکوزیس، آلودگی با ویروس هرپس، بیماریهای خاص پوستی و … میتوانند باعث زروستومیا شوند.
:: بازدید از این مطلب : 230
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : چهار شنبه 22 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
کیست سینوویال (Synovial Cyst)، یک بیماری مفصلی است که در اثر ترشح مایع سینوویال از مفاصل و تجمع آن در کیستهایی که در محیط اطراف مفصل ایجاد میشوند، بوجود میآید. این کیستها معمولاً در مناطقی از بدن که دارای مفاصل هستند مانند ستون فقرات، مفصلهای زانو، مفصلهای کمر و مفصلهای مچ پا ایجاد میشوند. در صورتی که کیست سینوویال در ستون فقرات ایجاد شود، ممکن است باعث فشار بر روی اعصاب و بافتهای اطراف شود و علائمی مانند درد، تنگی نفس و ضعف عضلانی را ایجاد کند.
در چه نقاطی کیست شکل می گیرد
کیست سینوویال میتواند در هر قسمت از بدن که مفصلی وجود داشته باشد، شکل گیرد. بیشترین شیوع کیست سینوویال در مفاصل زانو، مچ پا، مچ دست و مفصل شانه دیده میشود. اما این بیماری میتواند در سایر مفاصل نیز شکل گیرد.
در مفاصل پایین بدن مانند مفصل های زانو، مچ پا و ساق پا، کیست سینوویال بیشتر دیده میشود. این مفاصل در طول روز به شدت استفاده میشوند و برای تحمل وزن بدن بسیار مهم هستند، بنابراین دچار آسیبهایی مانند کیست سینوویال میشوند.
در مفاصل بالایی بدن مانند مفصل شانه و مفصل مچ دست، کیست سینوویال نیز دیده میشود. این مفاصل همچنین برای انجام فعالیتهای روزمره بسیار مهم هستند.
علت کیست سینوویال
کیست سینوویال در اثر ترشح مایع سینوویال از مفاصل و تجمع آن در کیستهایی که در محیط اطراف مفصل ایجاد میشوند، بوجود میآید. اما علت دقیق ایجاد کیست سینوویال هنوز مشخص نیست. برخی از عواملی که ممکن است باعث ایجاد کیست سینوویال شوند عبارتند از:
- آسیب به مفصل: آسیب به مفصل میتواند باعث ایجاد التهاب شود و در پاسخ به آن، مایع سینوویال بیشتری ترشح شود که ممکن است به تشکیل کیست سینوویال منجر شود.
- اختلالات ساختاری مفصل: برخی اختلالات ساختاری مفصل مانند انحراف شدید ستون فقرات میتواند باعث فشار بر روی مفاصل و ایجاد التهاب شود که در نتیجه مایع سینوویال بیشتری ترشح شود.
- بیماریهای مفصلی: برخی از بیماریهای مفصلی مانند آرتروز میتوانند باعث ایجاد کیست سینوویال شوند.
- عوامل محیطی: برخی عوامل محیطی مانند افزایش فشار محیطی در اطراف مفصل و یا تنشهای مکانیکی میتوانند باعث ایجاد کیست سینوویال شوند.
برای کسب اطلاعات در مورد تنگی کانال نخاعی و راه های درمان آن کلیک کنید
علائم کیست سینوویال
علائم کیست سینوویال ممکن است متناسب با محل و اندازه کیست، شدت آسیب و عوارض دیگری که ممکن است در پاسخ به کیست ایجاد شود، متفاوت باشد. برخی از علائم شایع کیست سینوویال عبارتند از:
- درد: شدت درد ممکن است متفاوت باشد و از درد خفیف گرفته تا درد شدید و ناطقبل باشد. درد ممکن است در منطقه پایین کمر یا سایر مناطق مثل پاها، ساق پا و پاهای شما احساس شود. این درد ممکن است همراه با حرکت شدن بیشتر بدتر شود.
- تنگی نفس: در صورتی که کیست سینوویال در نزدیکی اعصاب و بافتهای اطراف قرار داشته باشد، ممکن است فشار بر روی اعصاب و بافتهای اطراف مجرای تنفس ایجاد شود و تنگی نفس و دشواری در تنفس را ایجاد کند.
- گرفتگی دردناک: در بعضی از موارد، کیست سینوویال ممکن است فشار بیشتری بر روی عصبها و بافتهای اطراف اعمال کند و باعث گرفتگی دردناک در پاها و اندامهای پایین شما شود.
- بی حسی و گزگز: در صورتی که کیست سینوویال فشار بر روی عصبها ایجاد کند، ممکن است باعث بی حسی، گزگز و کاهش حس در پاها شما شود.
- قرمزی و التهاب: در بعضی از موارد، کیست سینوویال ممکن است باعث التهاب و قرمزی در منطقه اطراف خود شود.
کیست سینوویال مچ دست
کیست سینوویال مچ دست یک توده مفصلی غیرخطرناک است که در نتیجه ایجاد تودهای از مایع سینوویال درون مفصل مچ دست به وجود میآید. این کیست معمولاً به دلیل فشار و آسیب به مفصل مچ دست ایجاد میشود و میتواند باعث درد، تورم و محدودیت حرکت شود. در ادامه، علائم، علل و درمان کیست سینوویال مچ دست را شرح میدهیم:
- علائم: کیست سینوویال مچ دست معمولاً به صورت یک توده نرم و گرد در ناحیه مچ دست و در نزدیکی مفصل دیده میشود. این توده میتواند درد، تورم، احساس سفتی و محدودیت حرکت را در محل مفصل مچ دست ایجاد کند.
- علل: کیست سینوویال مچ دست معمولاً به دلیل فشار و آسیب به مفصل مچ دست ایجاد میشود. علل دیگر شامل ضربه، استفاده نادرست از مفصل و یا بیماریهای مفصلی مانند التهاب مفصلی هستند.
گروه های در معرض خطر
علت دقیق ایجاد کیست سینوویال هنوز مشخص نیست، اما برخی عوامل میتوانند باعث افزایش احتمال ابتلا به این بیماری شوند. برخی از افراد و شرایطی که با افزایش خطر ابتلا به کیست سینوویال همراه هستند، عبارتند از:
- سن: افراد بالای ۵۰ سال بیشتر در معرض خطر ابتلا به کیست سینوویال قرار دارند.
- جنسیت: زنان بیشتر از مردان در معرض خطر ابتلا به کیست سینوویال قرار دارند.
- آسیب به مفصل: آسیب به مفصل میتواند باعث ایجاد کیست سینوویال شود.
- بیماریهای مفصلی: برخی از بیماریهای مفصلی مانند آرتروز میتوانند باعث ایجاد کیست سینوویال شوند.
- اختلالات ساختاری مفصل: برخی اختلالات ساختاری مفصل مانند انحراف شدید ستون فقرات میتواند باعث فشار بر روی مفاصل و ایجاد کیست سینوویال شود.
- تنش های مکانیکی: برخی عوامل محیطی مانند افزایش فشار محیطی در اطراف مفصل و یا تنشهای مکانیکی میتوانند باعث ایجاد کیست سینوویال شوند.
تشخیص کیست سینوویال
تشخیص کیست سینوویال معمولاً با انجام بررسیهای فیزیکی و تصویربرداری از مفصل صورت میگیرد. در ادامه، روشهای تشخیص کیست سینوویال را شرح میدهیم:
- معاینه فیزیکی: پزشک با بررسی مفصل و اطراف آن، به دنبال هر نوع توده، تورم، درد و یا حرکت ناهنجار میگردد. این معاینه میتواند به شناسایی کیست سینوویال کمک کند.
- رادیولوژی: در صورت شک در تشخیص کیست سینوویال، پزشک معمولاً از تصاویر رادیولوژیکی استفاده میکند. این شامل انجام ایکسری، سونوگرافی و یا تصویربرداری با رزونانس مغناطیسی (MRI) است.
- آزمایش مایع سینوویال: پزشک ممکن است نمونهای از مایع سینوویال درون کیست را برای آزمایش به آزمایشگاه ارسال کند. این آزمایش میتواند نشان دهد که آیا مایع سینوویال درون کیست سینوویال است یا خیر.
- برداشتن نمونه بافت: در صورت نیاز، پزشک ممکن است نمونهای از بافت محیط کیست را برای آزمایش به آزمایشگاه ارسال کند. این آزمایش میتواند به تشخیص دقیقتر کیست سینوویال کمک کند.
درمان کیست سینوویال
درمان کیست سینوویال معمولاً با روشهای غیرجراحی و در برخی موارد با جراحی انجام میشود. در ادامه، روشهای درمان کیست سینوویال را شرح میدهیم:
- خودبخودی: در برخی موارد، کیست سینوویال بدون درمان خودبخودی ترک میشود. این روش در صورتی موثر است که کیست کوچک باشد و علائمی را نسبت به بیمار نداشته باشد.
- خالی کردن مایع سینوویال: در این روش، پزشک با استفاده از سوزن و یا تزریقکننده، مایع سینوویال درون کیست را خالی میکند. پس از خالی شدن کیست، ممکن است پزشک موادی را به داخل کیست تزریق کند تا جلوگیری از بازگشت کیست.
- تزریق سرم: در این روش، پزشک ممکن است سرم که شامل مواد ضد التهاب و استروئیدها است، به داخل کیست تزریق کند. این روش میتواند به کاهش التهاب و تورم در محل کیست کمک کند.
- عمل جراحی: در صورتی که روشهای غیرجراحی مؤثر نبودند و یا کیست بسیار بزرگ باشد، پزشک ممکن است به عمل جراحی نیاز داشته باشد. در این روش، پزشک کیست را باز میکند و محتویات آن را خالی میکند. سپس، اطراف کیست را بررسی کرده و بخشهایی از بافتهای آسیبدیده را بریده و یا ترمیم میکند.
درمان با جراحی
درمان کیست سینوویال با جراحی معمولاً در صورتی انجام میشود که روشهای غیرجراحی نتیجه ندهند و یا کیست بزرگ و دردناک شده باشد. در این روش، پزشک یک برش کوچک در ناحیه کیست ایجاد میکند و سپس با برداشتن کیست و بستن محل برش، میتواند کیست را تخلیه کند. در ادامه، جزئیات بیشتر در مورد راههای درمان کیست سینوویال با جراحی را شرح میدهیم:
- برش کوچک: برای انجام جراحی برای برداشتن کیست سینوویال، پزشک یک برش کوچک در ناحیه کیست ایجاد میکند. برش میتواند در محل کیست یا در محل دیگری از مچ دست باشد.
- برداشتن کیست: پس از ایجاد برش، پزشک با استفاده از ابزار جراحی، کیست سینوویال را برداشته و محتویات آن را تخلیه میکند.
- بستن محل برش: پس از برداشتن کیست، پزشک باید محل برش را بسته و دوخت کند تا جراحی به درستی به پایان برسد و از عفونت جلوگیری شود.
- ترمیم: پس از جراحی، باید محل برش را ترمیم کرد و برای مدتی ممکن است باید مچ دست را استراحت داد و از فعالیتهایی که به آن ضربه وارد میکنند، پرهیز کرد.
تفاوت کیست سینوویال با گانگلیون
گانگلیون و سینوویال دو نوع توده مفصلی هستند که ممکن است در اطراف مفاصل صورت گیرند. با این حال، این دو نوع توده از لحاظ مکانیسم بوجود آمدن، علائم و درمان متفاوت هستند. در ادامه تفاوتهای اصلی بین گانگلیون و سینوویال را شرح میدهیم:
- مکانیسم بوجود آمدن: گانگلیونها اغلب ناشی از بیماریهای عصبی هستند، در حالی که سینوویالها معمولاً به دلیل آسیب و التهاب در مفصل ایجاد میشوند.
- علائم: گانگلیونها معمولاً به صورت تودههایی کوچک و ثابت در ناحیه اطراف مفصل وجود دارند و درد شدید و حساسیت در محل توده ندارند. در عوض، سینوویالها به صورت تودههای بزرگتر و حساس بوده و میتوانند باعث درد، تورم و محدودیت حرکت در مفصل شوند.
- درمان: درمان گانگلیونها معمولاً شامل تزریق مواد ضد التهابی مستقیماً به داخل توده، عمل جراحی یا در بعضی موارد خودبخودی است. درمان سینوویالها ممکن است شامل خودبخودی، خالی کردن مایع سینوویال، تزریق سرم و یا عمل جراحی باشد.
:: بازدید از این مطلب : 265
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : چهار شنبه 22 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
دیسپلازی برونکوپولمونری یا BPD، یک بیماری ریوی مزمن در نوزادان است که به علت عدم رشد و توسعه صحیح ریهها در نوزادان نارس (نوزادانی که پیش از موعد متولد شدهاند) به وجود میآید. این بیماری معمولاً در نوزادانی که برای درمان مشکلات تنفسی به دستگاه تنفسی مصنوعی نیاز دارند، بروز میکند.
در این بیماری، بافت ریهها ضرر میبیند و ممکن است باعث کاهش قابل توجهی در عملکرد ریهها و نواقص بیشتری در تنفس شود. علائم این بیماری شامل تنفس سخت و نواقص تنفسی، نارسایی ریهای، کاهش وزن، بیحالی و خستگی میباشد. درمان BPD ممکن است شامل تنظیم تنفس نوزاد، مصرف اکسیژن، درمان دارویی، فیزیوتراپی و مراقبتهای پرستاری شدید باشد.
علت دیسپلازی
دیسپلازی برونکوپولمونری (BPD) علت دقیق آن هنوز به طور کامل مشخص نشده است، اما عوامل زیر میتوانند برای ایجاد این بیماری مسئول باشند:
- نارسایی ریهای: نوزادان نارس، به دلیل عدم تکامل کامل ریههای آنها، در معرض خطر ابتلا به نارسایی ریهای قرار دارند. این نارسایی میتواند عامل ایجاد BPD باشد.
- استفاده از تنفس مصنوعی: استفاده از دستگاههای تنفس مصنوعی در نوزادان نارس، ممکن است برای فرد مصاب باعث ایجاد BPD شود. در برخی موارد، دوز بالای اکسیژن و مدت زیادی که نوزاد در دستگاه تنفس مصنوعی بستری است، نیز میتواند برای ایجاد این بیماری مسئول باشد.
- التهاب ریه: التهاب ریه نیز میتواند عامل ایجاد BPD باشد. التهاب ریه ممکن است به دلیل عفونتهای ریهای یا کمبود اکسیژن در نوزادان نارس ایجاد شود.
- عوامل محیطی: عوامل محیطی مانند آلودگی هوا، دود سیگار، ترکیبات شیمیایی و غیره میتوانند برای افزایش خطر ابتلا به BPD مسئول باشند.
- عوارض دارویی: برخی داروها مانند ستروئیدها، میتوانند عامل ایجاد BPD باشند.
برای کسب اطلاعات در مورد فارنژیت و انواع آن کلیک کنید
علائم دیسپلازی
علائم دیسپلازی برونکوپولمونری (BPD) ممکن است شامل موارد زیر باشد:
- تنفس سخت: نوزادان مبتلا به BPD ممکن است با تنفس سخت و نواقص تنفسی مواجه شوند. این علائم شامل تنفس سریع و پی در پی، تنفس ناقص، نفس کشیدن عمیق و ناصحیح و تنفس با صدای خاص میشود.
- خس خس سینه: خس خس سینه ممکن است نشانه تنگی نفس و نواقص تنفسی باشد که در BPD ممکن است رخ دهد.
- تغذیه دشوار: به دلیل نواقص تنفسی و نارسایی ریهای، نوزادان مبتلا به BPD ممکن است با مشکلات تغذیهای مواجه شوند. این مشکلات شامل کاهش اشتها، کاهش وزن و سختی در تغذیه میشود.
- عفونتهای مکرر ریه: به دلیل ضعف و نارسایی ریهها در BPD، نوزادان مبتلا به این بیماری ممکن است به شکل مکرر با عفونتهای ریهای مواجه شوند. این عفونتها ممکن است باعث شدت علائم بیماری شود و در صورت عدم درمان مناسب، باعث تشدید بیماری و کاهش کیفیت زندگی نوزاد شود.
پیشگیری از دیسپلازی
دیسپلازی برونکوپولمونری (BPD) یک بیماری تنفسی در نوزادان زودرس است که اغلب به دلیل ورود اکسیژن بیش از حد و یا تنفس هوای مصنوعی در مدت طولانی در بخش مراقبت های ویژه ایجاد میشود. فاکتورهایی مانند سابقه بیماری های تنفسی و فشار خون بالا در بارداری میتوانند ریسک بیشتری برای ابتلا به BPD ایجاد کنند. بنابراین، میتوان با رعایت چند نکته، از بروز این بیماری جلوگیری کرد. در ادامه به تفصیل در مورد روشهای پیشگیری از BPD پرداخته میشود:
- کاهش مصرف اکسیژن: مصرف اکسیژن بیش از حد در مدت طولانی میتواند به BPD منجر شود. بنابراین، در بخش مراقبتهای ویژه، مصرف اکسیژن باید به حداقل ممکن کاهش یابد و فقط در صورت لزوم استفاده شود.
- کنترل فشار خون بارداری: بالا بودن فشار خون در طول بارداری میتواند باعث افزایش ریسک بروز BPD در نوزاد شود. بنابراین، باید فشار خون بارداری را کنترل کرد و در صورت نیاز، درمان کرد.
- پیشگیری از عفونتهای تنفسی: عفونتهای تنفسی میتوانند به BPD منجر شوند. بنابراین، باید از عفونتهای تنفسی پیشگیری شود. این شامل شستشوی دستها، اجتناب از تماس با افراد بیمار و استفاده از ماسک و دستکش در مدت مراقبت از نوزاد میشود.
- کاهش مدت زمان تنفس مصنوعی: مدت زمان تنفس مصنوعی بیش از حد میتواند به BPD منجر شود. بنابراین، باید سعی شود تا مدت زمان تنفس مصنوعی کاهش یابد و از روشهای تنفس طبیعی در صورت امکان استفاده شود.
- تنظیم تغذیه: تغذیه مناسب میتواند به کاهش ریسک BPD کمک کند. باید رژیم غذایی مناسبی برای نوزاد انتخاب کرد و توصیههای پزشک را رعایت کرد.
- مراقبت پرستاری مناسب: مراقبتهای پرستاری مناسب میتواند به کاهش ریسک BPD کمک کند.این شامل نظارت منظم بر شدت نارسایی تنفسی، مانیتورینگ وضعیت عمومی نوزاد، اجرای تمرینات تنفسی و فیزیکی، تغذیه مناسب و پیگیری مراقبتهای پزشکی منظم است.
نحوه تشخیص دیسپلازی
تشخیص دیسپلازی برونکوپولمونری (BPD) معمولاً با استفاده از تاریخچه بیماری، بررسی بالینی، آزمایش تنفسی و تصویربرداری انجام میشود. در ادامه به تفصیل در مورد نحوه تشخیص BPD به شرح زیر پرداخته میشود:
- تاریخچه بیماری: یکی از مهمترین قسمتهای تشخیص BPD، گرفتن تاریخچه بیماری است. پزشک ممکن است اطلاعاتی در مورد سابقه بارداری، تولد و مشکلات تنفسی نوزاد در دوران نخستین دو هفته پس از تولد بپرسد.
- بررسی بالینی: پزشک میتواند با بررسی علائم بالینی اشکال BPD را تشخیص دهد. علائم شامل تنفس سخت، خس خس سینه، تنگی نفس، تنفس پرشتاب، کاهش اشتها و کاهش وزن میشوند.
- آزمایش تنفسی: آزمایش تنفسی میتواند برای ارزیابی عملکرد ریهها و شدت BPD مفید باشد. در این آزمایش، نوزاد با استفاده از دستگاه تنفسی، تنفس خود را در مدت زمان مشخصی نظارت میشود. آزمایش تنفسی برای تشخیص BPD مفید است زیرا میزان جریان هوا و حجم تنفسی نشانگر اختلالات تنفسی است.
- تصویربرداری: پزشک ممکن است از تصاویر رادیولوژیکی مانند ایکسری قفسه سینه، سونوگرافی و کامپیوتر توموگرافی (CT) استفاده کند تا بررسی وضعیت ریهها و سطح آسیب BPD صورت پذیرد.
درمان دیسپلازی
درمان دیسپلازی برونکوپولمونری (BPD) بستگی به شدت بیماری و وضعیت نوزاد دارد، اما در کل شامل مراقبتهای پرستاری، درمان دارویی، فیزیوتراپی، تنظیم تنفس و در صورت لزوم، مصرف اکسیژن میشود. در ادامه به تفصیل در مورد راههای درمان BPD پرداخته میشود:
- مراقبتهای پرستاری: درمان BPD شامل مراقبتهای پرستاری شدید است که شامل انجام معاینات پزشکی منظم، نظارت بر تنفس و شدت نارسایی تنفسی، تغذیه مناسب و مانیتورینگ وضعیت عمومی نوزاد میشود.
- درمان دارویی: در برخی موارد، ممکن است پزشک داروهایی مانند کورتیکواستروئیدها، برونکودیلاتورها، دیورتیکها و آنتیبیوتیکها را برای کنترل علائم BPD تجویز کند.
- فیزیوتراپی: فیزیوتراپی ممکن است برای تقویت عضلات تنفسی و بهبود عملکرد ریهها در BPD مفید باشد. این شامل تمرینات تنفسی و فیزیکی مانند تمرینات تنفسی عمیق، تنفس پرشتاب، تمرینات مقاومتی و تمرینات استقامتی است.
- تنظیم تنفس: تنظیم تنفس ممکن است باعث کاهش نیاز به تنفس مصنوعی و کاهش شدت علائم BPD شود. این شامل روشهایی مانند CPAP (فشار هوا به طور مداوم در حین تنفس) و وسایل تنفسی بیحسی مانند ماسک و لولههای تنفسی میشود.
- مصرف اکسیژن: در صورت نیاز، مصرف اکسیژن ممکن است برای کاهش شدت علائم BPD و بهبود تنفس نوزاد مفید باشد.

عوارض عدم درمان دیسپلازی
عوارض عدم درمان دیسپلازی برونکوپولمونری (BPD) ممکن است شامل موارد زیر باشد:
- نارسایی قلبی: در برخی موارد، BPD میتواند باعث نارسایی قلبی شود. این عارضه ممکن است در صورت عدم درمان مناسب و پیشرفت بیماری رخ دهد.
- اختلالات تنفسی: BPD ممکن است باعث اختلالات تنفسی شدیدی شود که به طور جدی به سلامتی نوزاد آسیب میزند. در برخی موارد، عدم درمان مناسب ممکن است باعث نیاز به تنفس مصنوعی پایدار شود.
- کاهش وزن: BPD ممکن است باعث کاهش وزن نوزاد شود. در برخی موارد، این عارضه ممکن است به دلیل نارسایی تغذیهای باشد که به علت مشکلات تنفسی و نارسایی ریهها رخ میدهد.
- عفونت ریهای مکرر: نوزادان مبتلا به BPD ممکن است با عفونتهای ریهای مکرر مواجه شوند که در صورت عدم درمان مناسب، ممکن است باعث تشدید بیماری شوند.
- عوارض روانی: به دلیل شدت عوارض بیماری و محدودیتهایی که درمان BPD ممکن است داشته باشد، ممکن است برای والدین و خانوادههای نوزاد این بیماری، عوارض روانی مانند افسردگی و استرس ایجاد شود.
:: بازدید از این مطلب : 211
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : چهار شنبه 22 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
فقدان دندان در کودکان به معنای عدم حضور دندانهای دائمی در دهان کودکان در دوران مشخصی از رشد و تکامل دندانها است. این موضوع میتواند به دو صورت موقتی و دائمی رخ دهد.
فقدان دندان در دوران موقتی ممکن است به علت فرو رفتگی دندانهای شیری، به دلیل شکستگی دندانهای شیری، عفونتهای دندانی و تروما باشد. در این موارد، معمولاً دندانهای دائمی به محل دندانهای شیری رشد میکنند و فضایی را برای خود ایجاد میکنند.
از سوی دیگر، فقدان دندان دائمی در کودکان ممکن است به علت عدم تشکیل دندانهای دائمی در دهان کودکان یا به دلیل ناهنجاریهای ژنتیکی باشد. در این موارد، جایگزینی دندانهای دائمی با امپلنت، پروتز دندان و یا پل معمولاً مورد استفاده قرار میگیرد.
با توجه به اینکه فقدان دندان در کودکان میتواند بر روی رشد و توسعه دهان و صورت، تلفیق غذایی و حتی خود عزتنفس کودک تأثیر بگذارد، بنابراین پیشگیری از این مشکل به ویژه با مراقبتهای مناسب از دندانها و مراجعه به دندانپزشک برای بررسی و درمان بیماریهای دندانی بسیار مهم است.
عوارض فقدان دندان
فقدان دندان در کودکان میتواند عوارض متعددی را به دنبال داشته باشد. برخی از عوارض فقدان دندان در کودکان عبارتند از:
- مشکلات گفتاری: فاصله بین دندانها میتواند بر نحوه صحبت کردن کودکان تأثیرگذار باشد. به عنوان مثال، فقدان دندانهای جلویی میتواند باعث مشکلاتی در تلفظ حروف مانند “ص، ث، ض، ظ” شود.
- مشکلات خوردن: فقدان دندان میتواند باعث مشکلاتی در خوردن غذاهای سفت و سخت شود و باعث محدودیت در گزینههای غذایی کودک شود. برای مثال، فقدان دندانهای پشتی میتواند باعث مشکلاتی در خوردن موادی مانند گوشت و سبزیجات شود.
- ناراحتی و درد: فقدان دندان میتواند باعث ناراحتی و درد در دهان و فک کودک شود. این مشکل ممکن است به دلیل فضای خالی بین دندانها، فشار بر روی دندانهای مجاور و یا عفونتهای دندانی رخ دهد.
- تغییرات در جمجمه و صورت: فقدان دندان میتواند باعث تغییر شکل جمجمه و صورت کودک شود، به خصوص در صورتی که فقدان دندانهای جلویی رخ داده باشد.
- افت عزتنفس: فقدان دندان ممکن است باعث افت عزتنفس کودک شود، به خصوص در صورتی که فقدان دندانهای جلویی رخ داده باشد.
برای کسب اطلاعات در مورد هالیتوزیس یا بوی بد دهان و راه های درمان آن کلیک کنید
گروه های در معرض بیماری
- تغذیه نامناسب: تغذیه نامناسب، به خصوص بیرغبتی کودک به خوردن مواد غذایی سفت و سخت، میتواند باعث فقدان دندان شود. کودکانی که تغذیه مناسبی ندارند، اغلب به شکل دندانهای شیری و دائمی ضعیفتری دارند و به راحتی ممکن است دندانهای آنها فرو بروند.
- نگهداری نامناسب از دندانها: مراقبت مناسب از دندانها، از جمله مسواک زدن، استفاده از خمیردندان مناسب و مراجعه منظم به دندانپزشک، بسیار مهم است. کودکانی که به مراقبت مناسب از دندانهای خود توجه نمیکنند، احتمالاً بیشتر در معرض فقدان دندان هستند.
- تروما و ضربه در دندانها: تروما و ضربه در دندانها میتواند باعث شکستگی و فقدان دندان شود. کودکانی که در فعالیتهای ورزشی و بازیهای خود زیادی پرانرژی هستند، بیشتر در معرض تروما و ضربه در دندانهای خود قرار دارند.
- عفونتهای دندانی: عفونتهای دندانی ممکن است باعث تخریب دندانها شوند و در نتیجه باعث فقدان دندان در کودکان شوند.
- عوامل ژنتیکی: عوامل ژنتیکی میتوانند باعث ضعف دندانها و فقدان آنها در کودکان شوند.
- فشار روی دندانها: فشار روی دندانها، به خصوص در صورت داشتن عادتهای بد مانند جیبی خوردن، میتواند باعث فرو رفتن دندانها شود.
دندان های تحت تاثیر
فقدان دندان میتواند در هر دندانی رخ دهد، اما در برخی دندانها بیشتر شیوع دارد. برای مثال:
- دندانهای شیری: فقدان دندانهای شیری بسیار شایع است و معمولاً دندانهایی که در ابتدای دهان کودکان قرار دارند، اولین دندانهایی هستند که فرو میروند. این دندانها معمولاً در دورههای مختلفی از زمان تولد تا دورههای مختلفی از سن کودکان فرو میروند و جای خود را به دندانهای دائمی میدهند.
- دندانهای جلویی: دندانهای جلویی شایعترین دسته از دندانهای دائمی هستند که فقدان آنها رخ میدهد. این دندانها بیشتر در دورهای از سنین کودکی که دندانهای دائمی در حال رشد هستند، و در دوران نوجوانی که فشار استفاده از این دندانها در تکمیل فعالیتهای روزمره بیشتر میشود، فقدان دارند.
- دندانهای پشتی: دندانهای پشتی نیز میتوانند به فقدان دندان دچار شوند، به خصوص زمانی که مراقبت مناسب از دندانها انجام نشود و یا در صورتی که تروما و ضربه در دندانها وجود داشته باشد.
- دندانهای کناری: دندانهای کناری نیز میتوانند به فقدان دندان دچار شوند، به خصوص در صورتی که تروما و ضربه در دندانها وجود داشته باشد و یا مراقبت مناسب از دندانها انجام نشود.
پیشگیری از فقدان دندان
- مراقبت مناسب از دندانها: مراقبت مناسب از دندانها شامل مسواک زدن حداقل دو بار در روز، استفاده از خمیردندان حاوی فلوراید، مصرف مواد غذایی سالم و مراجعه منظم به دندانپزشک است. برای کودکان کوچکتر، میتوان از مسواکهای با سر نرم استفاده کرد و پس از دو سالگی تلاش برای تربیت عادت مسواک زدن در کودک آغاز شود.
- تغذیه سالم: تغذیه سالم و متنوع باعث افزایش سلامت دندانها میشود. مصرف مواد غذایی بیشتری از میوهها و سبزیجات، کاهش مصرف شیرینی و آبمیوههای شیرین، و مصرف مواد غذایی حاوی کلر، فلوراید، و ویتامین D میتواند به پیشگیری از فقدان دندان کمک کند.
- ویزیتهای منظم به دندانپزشک: ویزیتهای منظم به دندانپزشک برای بررسی و دیاگنوز مشکلات دندانی و لثه بسیار مهم است. دندانپزشک میتواند به مشکلات دندانی زودتر پی ببرد و در صورت لزوم، درمان مناسبی انجام دهد.
- پیشگیری از تروما و ضربه در دندانها: پیشگیری از تروما و ضربه در دندانها، به خصوص در فعالیتهای ورزشی و بازیهای خارج از خانه، بسیار مهم است. استفاده از سربالایی و محافظ دندان در صورت لزوم، میتواند به حفاظت از دندانها و پیشگیری از تروما و ضربه در آنها کمک کند.
- استفاده از محصولات حاوی فلوراید: فلوراید یک ماده مهم در پیشگیری از فقدان دندان است. استفاده از خمیردندان، آب دهان حاوی فلوراید و مصرف آب شیرین کمک میکند تا دندانها بهتر و سالمتر بمانند.
- کاهش مصرف مواد شیرین: مصرف مواد شیرین میتواند باعث تخریب دندانها و افزایش خطر فقدان آنها شود. بهتر است مصرف شیرینیها، نوشیدنیهای شیرین، آبمیوههای شیرین و دارای اسیدهای شیمیایی را کاهش داده و از مواد غذایی سالم و مناسب برای دندانها استفاده کنید.
- توجه به علائم بیماریهای دندانی: در صورتی که علائم بیماریهای دندانی مانند درد، خونریزی لثه، تورم، حساسیت به سرد و گرم، لکههای سفید روی دندانها و غیره را تجربه کردید، باید به دندانپزشک خود مراجعه کنید و درمان مناسب را انجام دهید.
- اطلاعات در مورد عادات خطرناک: برخی عادات مانند بریدن ناخن، استفاده از دندانها برای باز کردن مواد غذایی و غیره، میتواند باعث تخریب دندانها و فقدان آنها شود. بهتر است این عادات را کنترل کنید و از انجام آنها خودداری کنید.
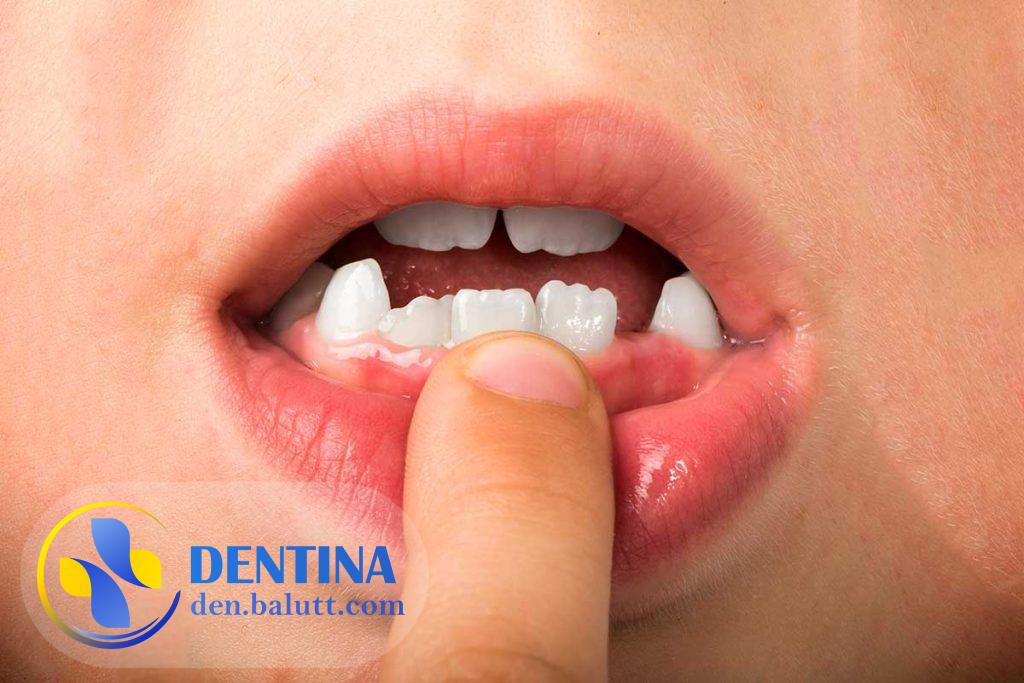
درمان فقدان دندان
- پروتز دندانهای مصنوعی:
در صورت فقدان یک یا چند دندان، پروتز دندانهای مصنوعی میتواند یکی از راههای درمان باشد. پروتز دندانهای مصنوعی ممکن است شامل پروتزهای جامد، پروتزهای متحرک، یا پروتزهای بلند کنندهای باشند و میتوانند برای جایگزینی یک یا چند دندان استفاده شوند.
- ایمپلنت دندان:
یکی از راههای مدرن و موثر جایگزینی دندانهای عملیاتی با ایمپلنت دندان است. ایمپلنت دندان یک پیوند کوتاه و مصنوعی است که بر روی استخوان فک یا ستون فک پیوند میشود و به عنوان پایه برای پروتز دندان عمل میکند. ایمپلنت دندان معمولاً با موادی مانند تیتانیوم و یا کربن استیل ساخته میشود و برای جایگزینی یک یا چند دندان به کار میرود.
- ارتودنسی:
ارتودنسی نیز یکی دیگر از راههای درمان فقدان دندان است. در این روش، با استفاده از دستگاههای مخصوص، دندانهای باقیمانده در دهان تغییر شکل داده و حرکت داده میشوند تا جایگزینی دندانهای فقدان شده ایجاد شود.
- پیوند بافتی:
در صورتی که فقدان دندان به دلیل ضعف استخوان فک باشد، پیوند بافتی میتواند یکی از راههای درمان باشد. در این روش، با استفاده از پیوند بافتی، بافتهای لازم برای پشتیبانی از دندان جدید ایجاد میشوند و سپس دندان جدید در محل فقدان قرار میگیرد.
آندونشیا چیست
Anodontia یا عدم توسعه دندان، یک بیماری نادر است که با عدم تشکیل یا توسعه دندانهای دائمی یا شیری در دهان همراه است. این بیماری میتواند در یک یا چند دندان در دهان اتفاق بیافتد و در برخی از موارد میتواند با بیماریهای دیگری مانند سندرم های کنژنیتال، ناهنجاریهای صفحهای رانی و یا بیماریهای ژنتیکی همراه باشد.
علت این بیماری معمولاً ژنتیکی است و به دلیل انتقال ژن های مسئول ایجاد دندان در خانوادگیها به وجود میآید. این بیماری در هر دو جنس بروز میکند و میتواند در هر سنی رخ دهد.
علاوه بر عدم تشکیل دندانهای دائمی و شیرین، بیماران مبتلا به Anodontia ممکن است دچار مشکلات دیگری نیز باشند، مانند:
- اختلال در گفتار و تلقیح کلمات به دلیل عدم وجود دندانها
- مشکلات با خوردن و گلودرد به دلیل عدم وجود دندانها
- تغییرات در شکل صورت به دلیل عدم وجود دندانها
- ناراحتی و افتخار از داشتن دندانهای مصنوعی
به عنوان درمان، بیماران مبتلا به Anodontia میتوانند از روشهایی مانند پروتز دندان، ایمپلنت دندان، یا ارتودنسی استفاده کنند. اما درمان باید بر اساس مورد و شدت بیماری تعیین شود.
هایپودونشیا و الیگودنشیا
Hypodontia و Oligodontia هر دو بیماریهایی هستند که با کمبود دندانهای دائمی در دهان همراه هستند.
اگر فردی بیش از یک دندان دائمی را از دست داده باشد، او را مبتلا به Hypodontia میدانند. این بیماری معمولا بیشتر در دندانهای کوچک اولیه دندانهای کنیده و پس از آن دندانهای پایدار اتفاق میافتد. علت Hypodontia معمولاً به ژنتیک برمیگردد و میتواند در هر سنی رخ دهد. برخی از علل دیگر Hypodontia شامل عوامل محیطی مانند اشعهی X، عفونتها و داروها میباشد.
بیماران مبتلا به Hypodontia ممکن است دچار مشکلاتی مانند ناهنجاریهای صفحهای رانی، عدم توانایی در خوردن و گلودرد، مشکلات تلفظی و تغییرات در شکل صورت باشند. درمان Hypodontia شامل استفاده از پروتز دندان، ایمپلنت دندان، ارتودنسی و در برخی موارد پیوند بافتی میباشد.
اگر فردی بیش از شش دندان دائمی را از دست داده باشد، او را مبتلا به Oligodontia میدانند. Oligodontia نیز مانند Hypodontia بیشتر به ژنتیک برمیگردد. علاوه بر این، برخی از افراد ممکن است به دلیل بیماریهای خاصی مانند سندرم های کنژنیتال، ناهنجاریهای صفحهای رانی و یا بیماریهای ژنتیکی دیگر، مبتلا به Oligodontia شوند.
مانند Hypodontia، بیماران مبتلا به Oligodontia ممکن است دچار مشکلاتی مانند ناهنجاریهای صفحهای رانی، عدم توانایی در خوردن و گلودرد، مشکلات تلفظی و تغییرات در شکل صورت باشند. درمان Oligodontia شامل استفاده از پروتز دندان، ایمپلنت دندان، ارتودنسی و در برخی موارد پیوند بافتی میباشد.
:: بازدید از این مطلب : 210
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : چهار شنبه 22 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
تنگی کانال نخاعی به انگلیسی به عنوان “Spinal canal stenosis” شناخته میشود. این عارضه زمانی رخ میدهد که تنگی در کانال نخاعی شکل میگیرد، که این کانال در داخل ستون فقرات قرار دارد و از نخاع فاصله دارد. برای اینکه این مفهوم را بهتر درک کنید، میتوان گفت که ستون فقرات شامل استخوانها و بافتهای نرم (مانند دیسکها و لیگامانها) است که با هم تشکیل دهندهی محور اصلی جسم انسان هستند. کانال نخاعی درون ستون فقرات قرار دارد و عمدتاً از سه بخش تشکیل شده است: فضای مرکزی، فضای جانبی، و فضای بینمهرهای. اگر سوراخهای استخوانی درون ستون فقرات باریک شوند، ممکن است کانال نخاعی تنگ شود و فضای لازم برای عصب ها کاهش یابد که این مسئله میتواند به مشکلاتی مانند درد، سردرد، کاهش حس و حرکت و ضعف عضلات منجر شود.
انواع تنگی کانال نخاعی
تنگی کانال نخاعی میتواند در مناطق مختلف ستون فقرات رخ دهد، از جمله در ناحیه گردن و کمر. بسته به محل تنگی، انواع مختلفی از تنگی کانال نخاعی وجود دارد که عبارتند از:
- تنگی کانال نخاعی مرکزی: این نوع تنگی کانال نخاعی در ناحیه مرکزی ستون فقرات رخ میدهد و میتواند منجر به فشار بر روی نخاع شود که علائمی مانند درد، ضعف، کاهش حس و مشکلات در کنترل مثانه و مدفوع را به دنبال دارد.
- تنگی کانال نخاعی جانبی: این نوع تنگی کانال نخاعی در نواحی کمر و گردن رخ میدهد و ممکن است علائمی مانند درد، ضعف، کاهش حس و مشکلات در کنترل مثانه و مدفوع را به دنبال داشته باشد.
- تنگی کانال نخاعی مختلط: در این نوع تنگی کانال نخاعی، تنگی هم در ناحیه مرکزی و هم در نواحی جانبی ستون فقرات وجود دارد و ممکن است علائم مربوط به هر دو نوع تنگی کانال نخاعی را داشته باشد.
- تنگی کانال نخاعی متقارن: در این نوع تنگی کانال نخاعی، تنگی هر دو طرف ستون فقرات در یک محور متقابل وجود دارد و ممکن است علائم متناسب با محل تنگی بروز کنند.
علت بروز تنگی کانال نخاعی
تنگی کانال نخاعی به علت تضخم و یا فشرده شدن فضای داخل کانال نخاعی اتفاق میافتد. علل مختلفی میتوانند باعث بروز تنگی کانال نخاعی شوند، از جمله:
- هرنی دیسک: در این بیماری، بخشی از غضروف دیسک که در فضای بین دو ستون فقرات قرار دارد، به علت ضعف و یا آسیب بافتی، به سمت نخاع فشرده شده و باعث تنگی کانال نخاعی میشود.
- اسپاندیلوز: این بیماری مرتبط با پیری است و باعث تغییرات فیزیولوژیکی در ستون فقرات و دگرگونی شکل آن میشود که میتواند به تنگی کانال نخاعی و فشار بر روی نخاع منجر شود.
- ستون فقرات دژنراتیو: ستون فقرات دژنراتیو باعث تغییرات در استخوانها و بافتهای مربوط به ستون فقرات میشود. این بیماری میتواند منجر به تنگی کانال نخاعی شود.
- ستون فقرات آنژیوماتوز: ستون فقرات آنژیوماتوز یک بیماری نادر است که باعث تورم عروق درون استخوان ستون فقرات میشود. این بیماری میتواند منجر به تنگی کانال نخاعی شود
- تومورهای فضایی مغزی: تومورهایی که در محدوده مغز و ستون فقرات قرار دارند، میتوانند به فشار و تنگی کانال نخاعی و علائم مشابه آن منجر شوند.
- آسیب نخاعی: صدمات که به نخاع از جمله صدمات ناشی از حوادث ورزشی، تصادفات و یا ضربههای شدید و خشک به ستون فقرات، منجر به تنگی کانال نخاعی میشوند.
- بیماری های خلقی: بعضی از بیماریهای خلقی مانند سندرم داون، سندرم مارفان و آخرین سندرم هنتینگتون، میتوانند باعث تنگی کانال نخاعی شوند.
- عفونتها: عفونتهایی مانند عفونت های ویروسی و باکتریایی میتوانند باعث التهاب در ناحیه تحتانی ستون فقرات شده و باعث تنگی کانال نخاعی شوند.
- بیماری های خونی: بعضی از بیماریهای خونی مانند سرطان خون و لوسمی میتوانند باعث تورم و فشار بر روی نخاع شده و باعث تنگی کانال نخاعی شوند.
علائم تنگی کانال نخاعی
تنگی کانال نخاعی با علائم مختلفی همراه است، که بسته به محل و شدت تنگی، متفاوت است. برخی از این علائم عبارتند از:
- درد و ناراحتی در قسمت پایین کمر و ساق پاها
- کمردرد شدید که به ساق پاها و پایین تر انتقال مییابد
- ضعف عضلات و کاهش قدرت در پاها و ساق پاها
- کاهش حس و بی حسی در پاها و ساق پاها، به ویژه در ناحیه پایینی ساق پاها و انگشتان پاها
- گرفتگی عضلات ساق پاها هنگام راه رفتن و تلاش برای پیاده روی
- سختی در حرکت دستگاه ادرار و مدفوع، از جمله سختی در تخلیه مثانه و مشکلات در کنترل مدفوع
- ضعف عضلات و کاهش قدرت در دستها و بازوها (در صورتی که تنگی در قسمت گردنی کانال نخاعی وجود داشته باشد)
نحوه تشخیص
تشخیص تنگی کانال نخاعی اغلب با استفاده از تصویربرداری پزشکی انجام میشود. متدهای مختلفی برای تشخیص تنگی کانال نخاعی وجود دارد، از جمله:
- MRI (تصویربرداری با رزونانس مغناطیسی): این روش تصویربرداری دقیقی از نخاع و بافتهای اطراف آن ارائه میدهد و برای تشخیص تنگی کانال نخاعی بسیار مفید است.
- CT (تصویربرداری با توموگرافی کامپیوتری): در این روش، یک سری پرتو ایکس به نخاع فرستاده میشود و تصاویری از ستون فقرات و نخاع تولید میشود. CT به خوبی برای تشخیص هرنی دیسک و تومورهای ستون فقرات استفاده میشود.
- میلوگرام: در این روش، یک ماده رنگی به نخاع تزریق میشود و سپس تصاویر از ستون فقرات و نخاع تهیه میشود. این روش در برخی موارد برای تشخیص هرنی دیسک و تومورهای ستون فقرات مفید است.
درمان تنگی کانال نخاعی
درمان تنگی کانال نخاعی بسته به شدت علائم، علت و محل تنگی، و وضعیت عمومی بیمار، متفاوت است. در ادامه، روشهای مختلف درمان تنگی کانال نخاعی را بررسی میکنیم:
- داروها: در برخی موارد، داروها میتوانند بهبود علائم تنگی کانال نخاعی را بهبود بخشند. به عنوان مثال، داروهای ضد التهابی غیراستروئیدی (NSAIDs) میتوانند در کاهش التهاب و درد کمک کنند. داروهای ضد درد نیز میتوانند به کاهش درد مربوط به تنگی کانال نخاعی کمک کنند.
- فیزیوتراپی: تمرینات فیزیوتراپی میتوانند بهبود علائم تنگی کانال نخاعی را بهبود بخشند. تمریناتی مانند تمرینات استقامتی، تمرینات اصلاحی و تمرینات تعادل میتوانند به کمک بهبود موقعیت بدن و کاهش فشار بر روی نخاع، به بهبود علائم کمک کنند.
- جراحی: در برخی موارد، جراحی میتواند تنگی کانال نخاعی را تسکین دهد. در صورتی که تومورها و یا هرنی دیسک باعث تنگی کانال نخاعی شدهاند، جراحی میتواند به کاهش فشار بر روی نخاع و بهبود علائم کمک کند.
- درمانهای دیگر: در بعضی موارد، درمانهای دیگری مانند آمپول تزریقی، درمان با لیزر، و یا روشهای تزریقی میتوانند به کاهش التهاب و فشار بر روی نخاع کمک کنند.
۱. درمان با جراحی
درمان تنگی کانال نخاعی با جراحی به علت و شدت علائم و محل تنگی، متفاوت است. در ادامه، روشهای مختلف درمان تنگی کانال نخاعی با جراحی را بررسی میکنیم:
- لامینکتومی: در این روش، بخشی از استخوان ستون فقرات که بر روی نخاع فشار ایجاد میکند، بریده میشود. این روش ممکن است برای درمان تنگی کانال نخاعی به دلیل هرنی دیسک و یا تومورهای ستون فقرات مؤثر باشد.
- فیوژن ستون فقرات: در بعضی موارد، فیوژن ستون فقرات میتواند به کاهش فشار بر روی نخاع و بهبود علائم کمک کند. در این روش، دو یا چند استخوان ستون فقرات با استفاده از پیچ و مهره و یا مواد محافظ فیوز میشوند.
- دیسککتومی: در بعضی موارد، هرنی دیسک میتواند باعث تنگی کانال نخاعی شود. در این روش، قسمتی از هرنی دیسک که بر روی نخاع فشار ایجاد میکند، بریده میشود.
- کیفیت ستون فقرات: در این روش، یک کیفیت تحت فشار درون استخوان ستون فقرات قرار داده میشود تا فشار بر روی نخاع کاهش یابد و علائم تنگی کانال نخاعی بهبود یابد.
- کیفیت لمینوپلاستی: در برخی موارد، لمینوپلاستی میتواند به کاهش فشار بر روی نخاع و بهبود علائم کمک کند. در این روش، قسمتی از استخوان ستون فقرات که بر روی نخاع فشار ایجاد میکند، بریده و سپس پیشانی شکمی استخوان ستون فقرات با یک پارچه محافظت میشود.
۲. درمان با طب سنتی
تنگی کانال نخاعی یک بیماری جدی است و برخی موارد نیاز به درمان جراحی دارند. با این حال، برخی افراد ممکن است به دنبال روشهای درمان طب سنتی باشند. در اینجا، تعدادی از روشهای درمانی طب سنتی برای تنگی کانال نخاعی معرفی میشوند:
- درمان با گیاهان: برخی گیاهان میتوانند در کاهش التهاب و درد مربوط به تنگی کانال نخاعی کمک کنند. به عنوان مثال، زنجبیل، قرص گوگول، دارچین و برگهای بوقلمون ممکن است به کاهش درد کمک کنند. همچنین، یک عصاره گیاهی به نام هارپاگوفیتوم ممکن است به کاهش التهاب و درد مربوط به تنگی کانال نخاعی کمک کند.
- درمان با ماساژ: ماساژ میتواند به کاهش فشار و درد مربوط به تنگی کانال نخاعی کمک کند. ماساژ میتواند باعث افزایش جریان خون در منطقه مورد نظر شود و باعث بهبود علائم شود.
- درمان با یوگا: تمرینات یوگا میتواند به کاهش فشار بر روی نخاع و بهبود علائم کمک کنند. تمرینات یوگا میتوانند به کمک بهبود موقعیت بدن و کاهش فشار بر روی نخاع، به بهبود علائم کمک کنند.
- درمان با هومیوپاتی: درمان هومیوپاتی میتواند به کاهش درد، التهاب و فشار بر روی نخاع کمک کند. به عنوان مثال، روغن آرنیکا و آرنیکا ترکیبی از گیاهان میتواند به کاهش التهاب و درد مربوط به تنگی کانال نخاعی کمک کند.
مهم است که قبل از تصمیمگیری درباره درمان تنگی کانال نخاعی با طب سنتی، با پزشک معالج خود مشورت کنید. برخی روشهای طب سنتی ممکن است با داروهای دیگر تداخل داشته باشند و در برخی موارد ممکن است برای شما مناسب نباشند. بهترین راهنمایی برای درمان تنگی کانال نخاعی با طب سنتی، مشاوره با پزشک متخصص است.
درمان با طب سوزنی
تنگی کانال نخاعی یک بیماری جدی است که نیاز به درمان مناسب دارد. طب سوزنی یکی از روشهای درمانی غیرجراحیایی است که میتواند در درمان تنگی کانال نخاعی مؤثر باشد. در ادامه، تعدادی از روشهای درمانی طب سوزنی برای تنگی کانال نخاعی معرفی شده است:
- آکوپانکچر: در این روش، سوزنهای بسیار نازک در نقاط مختلفی از بدن قرار داده میشوند. این روش میتواند به کاهش درد و التهاب مرتبط با تنگی کانال نخاعی کمک کند.
- ماساژ با سوزن: در این روش، ماساژ با سوزنهای نازک در نقاط مختلفی از بدن انجام میشود. این روش میتواند به کاهش درد و فشار بر روی نخاع کمک کند.
- مزوتراپی: در این روش، مواد درمانی به کمک سوزنهای نازک در پوست تزریق میشود. این مواد میتوانند به کاهش التهاب و درد مرتبط با تنگی کانال نخاعی کمک کنند.
- کوانتوم: در این روش، با استفاده از سوزنهای نازک و میدانهای الکترومغناطیسی، انرژی در برخی نقاط از بدن اعمال میشود. این روش میتواند به بهبود علائم مرتبط با تنگی کانال نخاعی کمک کند.
مهم است که قبل از تصمیمگیری درباره درمان تنگی کانال نخاعی با طب سوزنی، با پزشک معالج خود مشورت کنید. برخی روشهای طب سوزنی ممکن است با داروهای دیگر تداخل داشته باشند و در برخی موارد ممکن است برای شما مناسب نباشند. بهترین راهنمایی برای درمان تنگی کانال نخاعی با طب سوزنی، مشاوره با پزشک متخصص است.
:: بازدید از این مطلب : 229
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : چهار شنبه 22 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
فارنژیت در کودکان نیز به همان معنی که در بزرگسالان استفاده میشود، به التهاب گلو یا حلق کودکان اطلاق میشود. فارنژیت در کودکان میتواند برای کودکانی که به سنین مختلف از جمله نوزادی، کودکی و نوجوانی دچار شود، اتفاق بیافتد.
انواع فارنژیت
فارنژیت در کودکان میتواند به دلیل عفونت با ویروس یا باکتریهای مختلف، بروز پیدا کند. همچنین، برخی بیماریهایی مانند مونونوکلئوز نیز میتواند با علائم فارنژیت همراه باشد. در ادامه به توضیح بیشتر در مورد هر یک از انواع فارنژیت در کودکان میپردازیم:
- فارنژیت ویروسی:
فارنژیت ویروسی در کودکان معمولاً به دلیل عفونت با ویروسهای مختلف مانند ویروسهای رینو، کوکساکی، ویروسهای آنفلوآنزا و ویروسهای دیگر ایجاد میشود. علائم فارنژیت ویروسی شامل گلو درد، سرفه، خشکی حلق، تب، بینی گرفتگی و درد در بدن است. درمان فارنژیت ویروسی شامل استراحت در خانه، مصرف مایعات بیشتر، مصرف دمنوشهای گرم، استفاده از ضد درد و تببر مانند پاراستامول و یا ایبوپروفن و محدودیت تماس با دیگران است.
- فارنژیت باکتریایی:
فارنژیت باکتریایی در کودکان معمولاً به دلیل عفونت با باکتریهای مختلف مانند استرپتوکوک، هموفیلوس، پنوموکوک و باکتریهای دیگر ایجاد میشود. علائم فارنژیت باکتریایی شامل گلو درد، تب، خستگی، سرفه، سردرد و درد در بدن است. درمان فارنژیت باکتریایی شامل مصرف آنتیبیوتیکهایی مانند پنیسیلین، آموکسیسیلین، سفتریاکسون و یا ماکرولیدها میباشد.
فارنژیت استرپتوکوکی:
فارنژیت استرپتوکوکی در کودکان یک نوع عفونت باکتریایی است که توسط باکتری های گروه A استرپتوکوکی ایجاد میشود. این عفونت ممکن است با علائمی مانند سوزش و درد گلو، تب، سردرد، خستگی و تپش قلب همراه باشد. در صورت عدم درمان، فارنژیت استرپتوکوکی میتواند به عفونتهای دیگری مانند آنتی بیوتیکهای مقاوم، عفونتهای پوستی و یا عفونتهای کلیوی منجر شود.
برای تشخیص فارنژیت استرپتوکوکی در کودکان، پزشک معالج ممکن است از روشهای مختلفی مانند آزمایش استخراج پلاک، آزمایش فشار سنجی، آزمایش امولسیون لاتکس و یا آزمایش PCR استفاده کند.
برای کسب اطلاعات در مورد آپنه و انواع آن کلیک کنید
فارنژیت اگزوداتیو
فارنژیت اگزوداتیو یک نوع عفونت باکتریایی در گلو است که معمولاً توسط باکتری های هموفیلوس اینفلوآنزا نوع ب (Hib) ایجاد میشود. این بیماری معمولاً در کودکان زیر 5 سال مشاهده میشود و باعث سوزش و درد شدید در گلو، تب، سردرد و خستگی میشود. در صورت عدم درمان، ممکن است عفونت به عفونتهای دیگری مانند عفونت گوش، سینوزیت و یا عفونت ریه منجر شود.
- درد و سوزش شدید در گلو
- تب
- سردرد
- خستگی و افت انرژی
- سرفه
- افزایش حجم لوزههای گلو
- علت فارنژیت اگزوداتیو:
- عفونت با باکتری هموفیلوس اینفلوآنزا نوع ب (Hib) باعث ایجاد فارنژیت اگزوداتیو میشود. این باکتری میتواند از طریق تماس با شخص مبتلا، استفاده از وسایل مشترک مانند دستمال، لیوان و … منتقل شود.
- مونونوکلئوز:
مونونوکلئوز یک بیماری عفونی ویروسی است که به دلیل عفونت با ویروس اپشتین بار در بدن ایجاد میشود. علائم مونونوکلئوز شامل گلو درد شدید، تب، خستگی، بینی گرفتگی، تورم لوزهها و غدههای لنفاوی و درد شدید در بدن است. درمان مونونوکلئوز معمولاً شامل استراحت در خانه، مصرف مایعات بیشتر، استفاده از ضد درد و تببرها، و محدودیت تماس با دیگران است.
علائم فارنژیت ویروسی
فارنژیت ویروسی در کودکان معمولاً به دلیل عفونت با ویروسهای مختلف مانند ویروسهای رینو، کوکساکی، ویروسهای آنفلوآنزا و ویروسهای دیگر ایجاد میشود. علائم فارنژیت ویروسی میتواند شامل موارد زیر باشد:
- گلو درد: یکی از اصلیترین علائم فارنژیت ویروسی در کودکان، درد و سوزش در گلو است. این درد معمولاً شدیدتر در اوایل بیماری است و ممکن است با بلعیدن و صحبت کردن بدتر شود.
- سرفه: سرفه نیز یکی از علائم شایع فارنژیت ویروسی در کودکان است که ممکن است باعث تحریک و تشدید درد گلو شود.
- خشکی حلق: خشکی حلق در فارنژیت ویروسی نیز به دلیل تحریک و التهاب حلق و گلو ایجاد میشود.
- تب: در بیشتر موارد، فارنژیت ویروسی با تب همراه است. این تب ممکن است خفیف یا شدید باشد و در صورت بروز تب بالا و نگرانکننده، بهتر است به پزشک معالج مراجعه شود.
- درد در بدن: بعضی کودکان با فارنژیت ویروسی ممکن است درد و سختی در بدن خود را تجربه کنند.
- بینی گرفتگی: گرفتاری بینی و سرفه و عطسه نیز ممکن است در فارنژیت ویروسی در کودکان دیده شود.
- درد در گوش: در برخی موارد، فارنژیت ویروسی ممکن است با درد و سوزش در گوش همراه باشد.
علائم فارنژیت باکتریایی
فارنژیت باکتریایی اغلب به دلیل عفونت با باکتریهای گوناگونی مانند استرپتوکوک، هموفیلوس و یازدههایی ایجاد میشود. علائم فارنژیت باکتریایی میتواند شامل موارد زیر باشد:
- درد و سوزش شدید در گلو: یکی از اصلیترین علائم فارنژیت باکتریایی در کودکان، درد و سوزش شدید در گلو است که ممکن است با بلعیدن و صحبت کردن بدتر شود.
- تب: فارنژیت باکتریایی ممکن است با تب همراه باشد. این تب ممکن است خفیف یا شدید باشد و در صورت بروز تب بالا و نگرانکننده، بهتر است به پزشک معالج مراجعه شود.
- سرفه: سرفه نیز یکی از علائم شایع فارنژیت باکتریایی در کودکان است که ممکن است باعث تحریک و تشدید درد گلو شود.
- لکههای سفید در گلو: در برخی موارد، فارنژیت باکتریایی ممکن است با لکههای سفید در گلو همراه باشد.
- درد در گوش: در برخی موارد، فارنژیت باکتریایی ممکن است با درد و سوزش در گوش همراه باشد.
- خستگی و کمخونی: بعضی کودکان ممکن است با خستگی و کمخونی در نتیجه فارنژیت باکتریایی مواجه شوند.
علائم فارنژیت مونونوکلئوز
فارنژیت مونونوکلئوز یک نوع عفونت ویروسی است که بیشتر در نوجوانان و جوانان رخ میدهد. ویروس اپشتاین-بار (EBV) معمولاً مسئول ایجاد این بیماری است. علائم فارنژیت مونونوکلئوز میتواند شامل موارد زیر باشد:
- درد و سوزش شدید در گلو: یکی از اصلیترین علائم فارنژیت مونونوکلئوز، درد و سوزش شدید در گلو است که ممکن است با بلعیدن و صحبت کردن بدتر شود.
- تب: فارنژیت مونونوکلئوز ممکن است با تب همراه باشد. این تب ممکن است خفیف یا شدید باشد و در صورت بروز تب بالا و نگرانکننده، بهتر است به پزشک معالج مراجعه شود.
- خستگی و کمخونی: بعضی کودکان ممکن است با خستگی و کمخونی در نتیجه فارنژیت مونونوکلئوز مواجه شوند.
- بزرگ شدن غدههای لنفاوی: در برخی موارد، فارنژیت مونونوکلئوز ممکن است با بزرگ شدن غدههای لنفاوی در ناحیه گردن همراه باشد.
- التهاب چشم: در برخی موارد، التهاب چشم نیز ممکن است در فارنژیت مونونوکلئوز دیده شود.
- حساسیت به نور: بعضی کودکان ممکن است حساسیت به نور نیز در نتیجه فارنژیت مونونوکلئوز تجربه کنند.
تشخیص فارنژیت
تشخیص فارنژیت در کودکان معمولاً توسط پزشک با بررسی علائم و نشانههای بالینی و انجام آزمایشهای تشخیصی انجام میشود. در ادامه به برخی از روشهای تشخیص فارنژیت در کودکان پرداخته میشود:
- بررسی علائم بالینی: پزشک با بررسی علائم بالینی از جمله درد و سوزش در گلو، تب، سرفه، لکههای سفید در گلو و بزرگ شدن غدههای لنفاوی در ناحیه گردن، میتواند به تشخیص فارنژیت در کودکان برسد.
- بررسی تاریخچه پزشکی: پزشک ممکن است از کودک و والدین درباره تاریخچه پزشکی کودک، شامل علائم ، بیماریهای قبلی و داروهای استفاده شده، سوال بپرسد.
- آزمایشهای تشخیصی: پزشک ممکن است آزمایشهای تشخیصی انجام دهد، مانند آزمایش خون برای تشخیص عفونت باکتریایی ویروسی، آزمایش مدفوع برای تشخیص عفونت باکتریایی ویروسی در روده، و آزمایش ادرار برای تشخیص عفونت ادراری.
- آزمون دمیدن: در صورتی که پزشک فارنژیت باکتریایی را مشکوک میداند، ممکن است آزمون دمیدن انجام دهد تا باکتری مسئول را شناسایی کند.
راه های درمان فارنژیت
درمان فارنژیت در کودکان به وابستگی به علت و شدت علائم مختلف متفاوت است. در ادامه به برخی از روشهای درمان فارنژیت در کودکان پرداخته میشود:
- استراحت: استراحت کافی برای بهبود و حفظ سلامت کودک بسیار حائز اهمیت است. کودک باید از فعالیتهای شدید و ورزشی خودداری کرده و به خوبی استراحت کند.
- مصرف مایعات: مصرف مایعات بیشتر در طول روز، مانند آب، آبنبات، دمنوشها و شیر، بهبود و حفظ وضعیت سلامتی کودک کمک میکند.
- خنک کردن گلو: استفاده از بستههای یخی یا نوشیدن نوشابههای سرد، میتواند به کاهش درد و سوزش در گلو کودک کمک کند.
- ضد درد و تببرها: مصرف داروهای ضد درد و تببر مانند پاراستامول و یا ایبوپروفن، به کاهش درد و تب کودک کمک میکند.
- آنتیبیوتیک: در صورتی که فارنژیت باکتریایی باشد، پزشک ممکن است آنتیبیوتیکها را تجویز کند. با این حال، در صورتی که فارنژیت ویروسی باشد، آنتیبیوتیکها بیاثر خواهند بود.
- آنتیویروس: در صورتی که فارنژیت ویروسی باشد، پزشک ممکن است آنتیویروسهایی مانند آسیکلوویر یا والاسیکلوویر را تجویز کند.
- آب گرم شور: آب گرم شور به عنوان یک درمان خانگی مفید برای کاهش التهاب و درد در گلو استفاده میشود.
- پیوسته نگهداشتن تمیزی دهان و دندان: پیوسته نگهداشتن تمیزی دهان و دندان، با شستشوی دهان با آب شور و استفاده از خمیر دندان، میتواند به کاهش درد و سوزش در گلو کودک کمک کند.

درمان با طب سنتی
در طب سنتی، برای درمان فارنژیت در کودکان، تعدادی روش درمانی مختلف وجود دارد که ممکن است به کاهش علائم و بهبود وضعیت سلامتی کودک کمک کند. در ادامه به برخی از روشهای درمانی در طب سنتی برای فارنژیت در کودکان پرداخته میشود:
- استفاده از گیاهان دارویی: برخی گیاهان دارویی مانند چای زردچوبه، چای نعناع، بابونه، کاسنی و شوید میتواند به کاهش التهاب و درد در گلو کودک کمک کند.
- استفاده از عسل: عسل خالص به عنوان یک ضدعفونی کننده طبیعی شناخته شده است و میتواند به کاهش التهاب و درد در گلو کودک کمک کند.
- استفاده از آب گرم شور: آب گرم شور به عنوان یک درمان خانگی مفید برای کاهش التهاب و درد در گلو استفاده میشود.
- استفاده از اسید سیتریک: مصرف اسید سیتریک در آب گرم، میتواند به کاهش درد و سوزش در گلو کودک کمک کند.
- استفاده از روغنهای طبیعی: استفاده از روغنهای طبیعی مانند روغن زیتون، روغن کنجد و روغن آووکادو میتواند به کاهش سوزش و التهاب گلو کودک کمک کند.
- استفاده از دمهای گیاهی: برخی دمهای گیاهی مانند دم گل گاوزبان، دم زعفران، دم کاکوتی، دم زنجبیل و دم عناب ممکن است به کاهش علائم فارنژیت در کودکان کمک کنند.
نحوه پیشگیری از فارنژیت
فارنژیت در کودکان میتواند به دلیل عفونت با ویروسها و یا باکتریها ایجاد شود. برای پیشگیری از ابتلا به فارنژیت در کودکان، میتوانید از روشهای زیر استفاده کنید:
- رعایت بهداشت شخصی: به کودک خود آموزش دهید که دستهای خود را پیش از خوردن غذا، شستشو دهد و از تماس با افراد مبتلا به عفونت، خودداری کند.
- استفاده از ماسک: در محیطهای پر جمعیت و در معرض عفونت، استفاده از ماسک به کاهش احتمال ابتلا به فارنژیت کودک کمک میکند.
- مصرف مایعات کافی: مصرف مایعات کافی مانند آب، آبنبات، دمنوشها و شیر، به حفظ وضعیت سلامتی کودک کمک میکند.
- رعایت تغذیه سالم: تغذیه سالم و متنوع به حفظ وضعیت سلامتی کودک کمک میکند و احتمال ابتلا به فارنژیت را کاهش میدهد.
- استفاده از آب گرم شور: استفاده از آب گرم شور به عنوان یک درمان خانگی مفید برای کاهش التهاب و درد در گلو، میتواند به پیشگیری از فارنژیت کودک کمک کند.
- اجتناب از دود سیگار: اجتناب از تماس با دود سیگار، به کاهش احتمال ابتلا به فارنژیت کودک کمک میکند.
- اجتناب از تماس با افراد مبتلا به عفونت: اجتناب از تماس با افراد مبتلا به عفونت، به کاهش احتمال ابتلا به فارنژیت کودک کمک میکند.
:: بازدید از این مطلب : 270
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : دو شنبه 20 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
هالیتوز یک علامت یا نشانه است که به بوی نامطبوع دهان اشاره میکند. این بو ممکن است به علت مشکلات دهان و دندان، علل موضعی مثل التهاب لثه، ترشحات معده در مری و یا علل عمومی مانند بیماریهای کبدی و کلیوی وجود داشته باشد.
انواع هالیتوزیس
هالیتوزیس یا بوی بد دهان میتواند با انواع مختلفی همراه باشد که به تفصیل در زیر توضیح داده شده است:
- بوی آمونیاک: این نوع بوی بد دهان معمولاً نشاندهنده وجود عفونت در فضای دهان است. علل مختلفی مانند عفونتهای لثه، بیماریهای دندانی، مصرف داروهای خاص و یا مشکلات گوارشی ممکن است باعث ایجاد این نوع از بوی بد دهان شوند.
- بوی مدفوع: این نوع بوی بد دهان معمولاً به دلیل مشکلات گوارشی مانند تخمکسیاهی، کاهش حجم سیالات دهانی و یا مشکلات کبدی ایجاد میشود.
- بوی ترش: این نوع بوی بد دهان معمولاً به دلیل افزایش میزان اسید در دهان بوجود میآید. مصرف غذاهای ترش و یا مشکلات پوششی دندانها ممکن است باعث ایجاد این نوع از بوی بد دهان شوند.
- بوی گندیده: این نوع بوی بد دهان ممکن است به دلیل بیماریهای لثه، ترس از دندانپزشک، عوامل استرسی و اضطرابی، عفونتهای حلق و گلو و یا مصرف داروهای خاص ایجاد شود.
- بوی شیرین یا میوه: این نوع بوی بد دهان در برخی از موارد مانند بیماریهای دیابت، عفونتهای سیستمیک و یا مصرف داروهای خاص ایجاد میشود.
برای کسب اطلاعات در مورد کراس بایت و راه های درمان آن کلیک کنید
علت هالیتوزیس
بوی بد دهان معمولاً به دلیل وجود باکتریهایی در دهان است که باعث تولید بوی نامطبوع میشوند. این باکتریها غالباً در غشاهای لثه و دهان قرار دارند و در صورتی که به میزان زیادی تولید شوند، میتوانند باعث بوی نامطبوع دهان شوند.
به علاوه، دلایل دیگری نیز میتوانند به تولید بوی بد دهان منجر شوند، که عبارتند از:
- مصرف غذاهای بوییده و شیرین، مانند پیاز، سیر، تن ماهی و قند
- کاهش تولید سیالات دهانی که ممکن است به دلیل خشکی دهان، مصرف داروهای خاص، تنفس از دهان و یا بیماریهای سیستمیک مانند دیابت باشد.
- مشکلات دندانی و لثه، مانند التهاب لثه، بیماریهای لثه و ریشه دندانها
- بیماریهای سیستمیک مانند بیماریهای کبدی، کلیوی و گوارشی
- استفاده از مواد مخدر و سیگار
- عوامل استرسی و اضطرابی
- بیماریهای پارودنتال مانند پریودنتیت
- عفونتهای حلق و گلو
علائم هالیتوزیس
- طعم ناخوشایند، ترش یا تغییر در طعم دهان: این علائم ممکن است به دلیل بوی نامطبوع دهان باشند، اما علل دیگری مانند عفونت، التهاب، بیماریهای لثه، بیماریهای کبدی، کلیوی و گوارشی نیز میتوانند این علائم را به همراه داشته باشند.
- خشکی دهان: خشکی دهان نیز ممکن است به دلیل بوی نامطبوع دهان باشد، اما ممکن است به دلیل مصرف داروهای خاص، بیماریهای سیستمیک مانند بیماریهای روماتیسمی و اسکلتی-عضلانی، تشنج، اضطراب و استرس نیز رخ دهد.
- بروز یک پوشش بر روی زبان: این علامت ممکن است به دلیل بوی نامطبوع دهان باشد، اما ممکن است نشانه عفونت، التهاب، بیماریهای لثه و یا بیماریهای واگیری باشد.
- گلودرد: عفونتهای حلق و گلو میتوانند باعث بوی نامطبوع دهان شوند و همچنین باعث بروز گلودرد و سوزش در حلق شوند.
- سوزش زبان: این علامت ممکن است به دلیل بوی نامطبوع دهان باشد، اما ممکن است نشانه التهاب زبان، عفونت، بیماریهای لثه، بیماریهای کبدی و یا کلیوی باشد.
نحوه تشخیص هالیتوزیس
هالیتوزیس یا بوی بد دهان میتواند با استفاده از روشهای مختلف تشخیص داده شود. در زیر به برخی از این روشها اشاره میکنیم:
- هالیمتر: این دستگاه بوی بد دهان را اندازهگیری میکند و میزان آن را برای پزشک نمایش میدهد. با این روش، میزان بوی بد دهان میتواند به صورت کمی اندازهگیری شود.
- کروماتوگرافی گاز: این روش به دقت بالایی بوی بد دهان را تشخیص میدهد. در این روش، نمونهای از هوای دهان با استفاده از دستگاهی به نام کروماتوگرافی گاز تجزیه و تحلیل میشود و ترکیباتی که باعث بوی نامطبوع میشوند، شناسایی میشوند.
- آزمون BANA: این آزمون برای تشخیص باکتریهایی که باعث تولید بوی نامطبوع دهان هستند، استفاده میشود. در این آزمون، نمونهای از بافت دهان گرفته میشود و با استفاده از یک آزمایش خاص، باکتریهای حاضر در آن شناسایی میشوند.
- آزمون هلیکوباکتر پیلوری: برای تشخیص هالیتوزیس، ممکن است نیاز به تست برای شناسایی باکتری هلیکوباکتر پیلوری باشد. این باکتری معمولاً با عفونت مرتبط است و میتواند باعث بوی بد دهان شود.
- ارزیابی دهان و دندان: برای تشخیص هالیتوزیس، ممکن است پزشک ارزیابی دهان و دندان را انجام دهد تا مشکلات دندانی و لثهای که باعث بوی بد دهان میشوند، شناسایی شوند.
برای کسب اطلاعات در مورد هایپردونتیا یا تعدد دندانی کلیک کنید
درمان هالیتوزیس
درمان هالیتوزیس یا بوی بد دهان، بستگی به علت آن دارد. در زیر به برخی از روشهای درمانی برای هالیتوزیس اشاره میکنیم:
- شستشوی دهان: شستشوی منظم دهان میتواند به کاهش بوی بد دهان کمک کند. برای این منظور، میتوانید از محصولات شستشوی دهانی خاص استفاده کنید و یا با استفاده از آب و صابون دندانها و زبان را تمیز کنید.
- رعایت بهداشت دهان و دندان: رعایت بهداشت دهان و دندان میتواند به کاهش بوی بد دهان کمک کند. برای این منظور، باید دندانها را دو بار در روز با مسواک و خمیر دندان تمیز کنید و از مصرف غذاهایی مانند پیاز، سیر و چای سیاه که ممکن است باعث افزایش بوی بد دهان شوند، خودداری کنید.
- درمان عفونتهای دهان و دندان: در صورتی که عفونتهای دهان و دندان باعث بوی بد دهان شدهاند، درمان آنها میتواند به کاهش بوی بد دهان کمک کند. برای این منظور، باید به دندانپزشک مراجعه کرده و درمان لازم را انجام داد.
- استفاده از آنتیبیوتیک: در صورتی که عفونت باکتریایی باعث بوی بد دهان شده است، ممکن است پزشک شما آنتیبیوتیک تجویز کند تا باکتریها را از بین ببرد.
- رعایت تغذیه سالم: مصرف غذاهای سالم و عدم مصرف غذاهایی که ممکن است باعث افزایش بوی بد دهان شوند، میتواند به کاهش بوی بد دهان کمک کند. برای این منظور، باید به مصرف میوهها، سبزیجات و غلات اقدام کرده و از مصرف غذاهایی مانند پیاز و سیر که ممکن است باعث افزایش بوی بد دهان شوند، خودداری کنید.

درمان با طب سنتی
استفاده از گیاهان دارویی در طب سنتی به عنوان روشهای درمانی برای هالیتوزیس مورد توجه قرار گرفته است. در زیر به برخی از گیاهان دارویی و روشهای درمانی مرتبط با هالیتوزیس اشاره میکنیم:
- نعناع: از نعناع میتوان به عنوان یکی از گیاهان دارویی مفید برای درمان هالیتوزیس استفاده کرد. برای رفع بوی بد دهان، میتوانید از نعناع خشک یا تازه استفاده کنید. همچنین، میتوانید از آب نعناع به عنوان یک محلول شستشوی دهان استفاده کنید.
- چای سبز: چای سبز میتواند به عنوان یک ماده ضد اکسایشی و ضد التهابی مفید برای درمان هالیتوزیس باشد. میتوانید چای سبز را به عنوان یک نوشیدنی مفید و یا با استفاده از آن به عنوان یک محلول شستشوی دهان استفاده کنید.
- زنجبیل: زنجبیل میتواند به عنوان یک ضد التهاب و مسکن طبیعی برای درمان هالیتوزیس مفید باشد. میتوانید از این گیاه به عنوان یک محلول شستشوی دهان استفاده کنید یا آن را به عنوان یک ماده به عنوان پخت غذای خود اضافه کنید.
- نارنج: نارنج میتواند به عنوان یک ضد التهاب طبیعی برای درمان هالیتوزیس مورد استفاده قرار گیرد. میتوانید از آب نارنج به عنوان یک محلول شستشوی دهان استفاده کنید یا آن را به عنوان یک نوشیدنی مفید مصرف کنید.
- آلوئهورا: آلوئهورا میتواند به عنوان یک ضد التهاب و مسکن طبیعی برای درمان هالیتوزیس مورد استفاده قرار گیرد. میتوانید از ژل آلوئهورا به عنوان یک محلول شستشوی دهان استفاده کنید یا آن را به عنوان یک ماده به عنوان پخت غذای خود اضافه کنید.
- دارچین: دارچین میتواند به عنوان یک ضد باکتری و ضد التهاب طبیعی برای درمان هالیتوزیس مفید باشد. میتوانید از دارچین به عنوان یک ماده به عنوان پخت غذای خود اضافه کنید یا از آن به عنوان یک نوشیدنی مفید استفاده کنید.
مهم است به این نکته توجه کنید که استفاده از گیاهان دارویی به تنهایی به عنوان روش درمانی برای هالیتوزیس کافی نیست و باید با رعایت بهداشت دهان و دندان و مراجعه به پزشک، اقدام به درمان کامل این بیماری کنید. همچنین، در صورتی که دارای هرگونه حساسیت یا عارضه جانبی هستید، قبل از استفاده از هر گونه گیاه دارویی با پزشک خود مشورت کنید.
هالیتوفوبیا چیست؟
هالیتوفوبیا یا ترس از بوی بد دهان، از جمله اختلالات اضطرابی است که ممکن است برای برخی افراد باعث ایجاد مشکلاتی در زندگی روزمره آنها شود. در زیر به برخی از اطلاعات کلی و راهکارهای کمکی برای مدیریت هالیتوفوبیا اشاره میکنیم:
- تشخیص هالیتوفوبیا: تشخیص هالیتوفوبیا بر اساس علائمی مانند اضطراب، ترس ناشی از بوی بد دهان و تمایل به اجتناب از موقعیتهایی که با بوی بد دهان مرتبط هستند، قابل تشخیص است. اگر فکر میکنید که این اختلال را دارید، با پزشک خود مشورت کنید تا به شما راهنمایی درمانی بدهد.
- روشهای درمانی: روشهای درمانی هالیتوفوبیا شامل رواندرمانی، درمان دارویی و درمان خانگی میشوند. روان درمانی ها مانند روشهای شناختی رفتاری، بازآموزی تنفسی و مدیریت استرس میتوانند به شما کمک کنند تا با ترس و اضطراب ناشی از بوی بد دهان روبرو شوید. درمان دارویی شامل مصرف آنتیاضطرابها و آنتیدپرسانتها میشود که به شما کمک میکنند تا از ترس و اضطراب خود رهایی پیدا کنید. درمان خانگی شامل روشهای کمکی مانند تمرینات تنفسی، ماساژ و گیاهان دارویی مانند چای سبز، نعناع، زنجبیل و آلوئهورا میشود.
- مراجعه به پزشک: اگر احساس میکنید که دچار هالیتوفوبیا هستید، بهتر است به پزشک خود مراجعه کنید تا به شما راهنمایی درمانی دقیقی بدهد. پزشک شما ممکن است به شما داروهایی را تجویز کند تا به شما کمک کند تا با ترس و اضطراب خود روبرو شوید.
:: بازدید از این مطلب : 232
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : دو شنبه 20 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
فرار از صحنه تصادف به معنای ترک محل حادثه بدون ارائه کمک به افراد مصدوم و یا همکاری با مقامات مربوطه، مانند پلیس و آتش نشانی، برای تحقیق در مورد علت و شرایط تصادف و پیگیری جرم، یک اقدام غیر قانونی است. همچنین، فرار از صحنه تصادف ممکن است باعث افزایش خطرات و شدت آسیبهای ناشی از تصادف شود. بنابراین، در صورتی که شاهد یا درگیر یک تصادف هستید، بهتر است در صحنه حاضر بمانید و همکاری خود را با مقامات مربوطه اعلام کنید و در صورت نیاز، به افراد مصدوم کمک کنید.
در قانون جمهوری اسلامی ایران، فرار از صحنه تصادف به عنوان یک جرم شناخته میشود. بر اساس این قانون، فردی که درگیر یک تصادف میشود و بدون ارائه کمک به افراد مصدوم و یا همکاری با مقامات مربوطه، صحنه تصادف را ترک میکند، مجازات قانونی خواهد داشت.
مجازات فرار از صحنه تصادف در قانون جمهوری اسلامی ایران، بسته به شرایط حادثه و میزان خسارات وارده، متفاوت است. در صورتی که افرادی جراحت ببینند یا کشته شوند، مجازات متشددتر خواهد بود.
انواع مجازات فرار از صحنه تصادف
مجازات فرار از صحنه تصادف منجر عارضه لاعلاج
در قانون جمهوری اسلامی ایران، اگر در تصادفات جرحی، فرد مصدوم دچار عارضه لاعلاج شود، مجازات قانونی متشددتری برای مقصر در نظر گرفته میشود. به طور کلی، مجازات فرار از صحنه تصادف بسته به شرایط حادثه و میزان خسارات وارده، متفاوت است.
در صورتی که در تصادف جرحی، فرد مصدوم دچار عارضه لاعلاج شود، مجازات فرد متخلف بین دو ماه تا یک سال حبس خواهد بود. اما باید توجه داشت که این مجازات به تنهایی کافی نیست و در صورتی که مقصر در تصادف نسبت به کمک به فرد مصدوم اقدام نکرده باشد، مجازات او میتواند بیشتر نیز باشد.
لازم به ذکر است که میزان و نوع مجازاتهای فرار از صحنه تصادف به بیشتر عواملی که در این حادثه نقش داشتهاند، بستگی دارد. به علاوه، ممکن است در صورتی که مجروحین و خسارات وارده به داراییها بسیار جدی باشد، مجازات فرد متخلف بیشتر از حبس باشد و شامل جریمه و تحمیل هزینههای مربوط به تعمیر خسارتهای وارده به داراییهای دیگران نیز شود.
مجازات فرار از صحنه تصادف منجر به فوت
در قانون جمهوری اسلامی ایران، فرار از صحنه تصادف در صورتی که منجر به فوت مصدوم شود، به عنوان جرم شناخته میشود. مجازات فرار از صحنه تصادف در صورتی که منجر به فوت مصدوم شود، بسیار سنگین است و ممکن است با حبس تا ۱۵ سال و یا حتی اعدام تعقیب شود.
لازم به ذکر است که میزان مجازاتهای فرار از صحنه تصادف در صورتی که منجر به فوت مصدوم شود، بستگی به شرایط حادثه و سایر عوامل دارد. اگر فردی که مسئول حادثه است، به فوریت اقدام به اطلاع رسانی از وقوع حادثه به نیروهای امدادی و پلیس نمیکند و فرار میکند، مجازات آن بیشتر خواهد بود.
در واقع، هرگونه تأخیر در اطلاعرسانی به نیروهای امدادی و عدم ارائه کمک به مصدومان، میتواند باعث شدیدتر شدن خطرات و شدت آسیبهای ناشی از تصادف شود. لذا، در صورتی که شاهد یا درگیر یک تصادف هستید، بهتر است در صحنه حاضر بمانید و همکاری خود را با مقامات مربوطه اعلام کرده و در صورت نیاز، به افراد مصدوم کمک کنید.
مجازات فرار از صحنه تصادف در صورت مقصر نبودن
در قانون جمهوری اسلامی ایران، فرار از صحنه تصادف در صورتی که فرد مقصر نباشد، همچنان به عنوان یک جرم شناخته میشود و مجازات قانونی دارد. به عبارت دیگر، اگر فردی در یک تصادف شریک بوده و بدون ارائه کمک به افراد مصدوم و یا همکاری با مقامات مربوطه، صحنه تصادف را ترک کرده باشد، مجازات قانونی خواهد داشت.
مجازات فرار از صحنه تصادف در صورتی که فرد مقصر نباشد، بسته به شرایط حادثه و میزان خسارات وارده، متفاوت است. در صورتی که در تصادف جرحی اتفاق افتاده باشد، مجازات شامل حبس تا ۶ ماه، جریمه و یا هر دو مورد میشود. در صورتی که در تصادف مالی، خسارتهای وارده به داراییهای دیگران بسیار جدی باشد، مجازات فرد متخلف باید به میزان خسارتهای وارده تعیین شود.
لازم به ذکر است که در صورتی که فردی که در تصادف شریک است، به فوریت اقدام به اطلاع رسانی از وقوع حادثه به نیروهای امدادی و پلیس نمیکند و فرار میکند، مجازات آن بیشتر خواهد بود. همچنین، اگر فردی که در تصادف شریک است، در نهایت کمکی به افراد مصدوم نکرده باشد، مجازات او ممکن است بیشتر از حبس باشد و شامل جریمه و تحمیل هزینههای مربوط به تعمیر خسارتهای وارده به داراییهای دیگران نیز شود.
عوامل تشدید مجازات
در قانون جمهوری اسلامی ایران، عواملی که باعث تشدید مجازات فرار از صحنه تصادف میشوند، شامل موارد زیر هستند:
- نوشیدن الکل و رانندگی در حالت مستی: در صورتی که فردی که در تصادف شریک است، در حالت مستی بوده و با خودرو رانندگی میکرده باشد، مجازات او بسیار سنگینتر خواهد بود. در چنین شرایطی، مجازات شامل حبس و جریمه بسیار بالا است و ممکن است باعث سوءتفاهمات جدی و دردناک برای خانوادههای متضرر شود.
- رانندگی درحالیکه گواهینامه معتبر رانندگی ندارید: در صورتی که فردی که در تصادف شریک است، گواهینامه معتبر رانندگی نداشته باشد، مجازات او نیز بسیار سنگینتر خواهد بود. در چنین شرایطی، مجازات شامل حبس و جریمه بسیار بالا است و ممکن است باعث سوءتفاهمات جدی و دردناک برای خانوادههای متضرر شود.
- رانندگی با نقص فنی در خودرو: در صورتی که فردی که در تصادف شریک است، با خودرویی که دارای نقص فنی بوده و مشکل فنی باعث تصادف شده باشد، مجازات او بسیار سنگینتر خواهد بود. در چنین شرایطی، مجازات شامل حبس و جریمه بسیار بالا است و ممکن است باعث سوءتفاهمات جدی و دردناک برای خانوادههای متضرر شود.
- رانندگی با سرعت خطرناک و ممنوع: در صورتی که فردی که در تصادف شریک است، با سرعت خطرناک و ممنوع رانندگی کرده باشد، مجازات او بسیار سنگینتر خواهد بود. در چنین شرایطی، مجازات شامل حبس و جریمه بسیار بالا است و ممکن است باعث سوءتفاهمات جدی و دردناک برای خانوادههای متضرر شود.
- نقض حق تقدم: در صورتی که فردی که در تصادف شریک است، حق تقدم را نقض کرده و باعث تصادف شده باشد، مجازات او بسیار سنگینتر خواهد بود. در چنین شرایطی، مجازات شامل حبس و جریمه بسیار بالا است و ممکن است باعث سوءتفاهمات جدی و دردناک برای خانوادههای متضررشود.
به طور کلی، باید گفت که در قانون جمهوری اسلامی ایران، مجازات فرار از صحنه تصادف به وابستگی به انواع مختلف تخلفات و عوامل مختلفی که باعث تصادف میشوند، متفاوت است. در کل، هر یک از عواملی که در بالا ذکر شدهاند، میتوانند باعث تشدید مجازات فردی شوند که در تصادف شریک است و از صحنه تصادف فرار کرده باشد.
مدارک مورد نیاز
در صورتی که فردی در یک تصادف شریک بوده و از صحنه تصادف فرار کرده باشد، برای اثبات این موضوع میتوان از مدارک و اطلاعات مختلفی استفاده کرد. برخی از مدارک و اطلاعات مورد نیاز برای اثبات فرار از صحنه تصادف شامل موارد زیر میشود:
- شهادتنامه افراد مصدوم: در صورتی که در تصادف شخصی مصدوم شده باشد، شهادتنامه او میتواند به عنوان شواهدی برای اثبات حضور فردی که از صحنه تصادف فرار کرده است، ارائه شود.
- گزارش پلیس: در صورتی که پلیس در محل تصادف حاضر شده باشد و گزارشی از تصادف تهیه کرده باشد، این گزارش میتواند به عنوان شواهدی برای اثبات فرار فردی که از صحنه تصادف فرار کرده است، مورد استفاده قرار گیرد.
- تصاویر دوربینهای نظارتی: در صورتی که در محل تصادف دوربینهای نظارتی نصب شده باشد، تصاویر این دوربینها میتواند به عنوان شواهدی برای اثبات حضور فردی که از صحنه تصادف فرار کرده است، استفاده شود.
- شهادتنامه شاهدان: در صورتی که شاهدانی در محل تصادف حاضر بودهاند، شهادتنامه آنها میتواند به عنوان شواهدی برای اثبات فرار فردی که از صحنه تصادف فرار کرده است، مورد استفاده قرار گیرد.
- اطلاعات خودرو: در صورتی که شخصی در تصادف شریک بوده و از صحنه تصادف فرار کرده باشد، اطلاعات خودرویی که راننده آن بوده است، میتواند به عنوان شواهدی برای اثبات حضور فردی که از صحنه تصادف فرار کرده است، استفاده شود.
در کل، شواهد و اطلاعات مختلفی برای اثبات فرار فردی که در تصادف شریک بوده و از صحنه تصادف فرار کرده است، میتواند استفاده شود. در هر صورت، بهتر است در صورت بروز چنین حادثهای، فردی که در تصادف شریک بوده و از صحنه تصادف فرار کرده است، به سرعت به مراجع مربوطه اعلام خسارت و اطلاع دهد.

نمونه شکایت
نمونهای از شکایت از راننده فراری در قانون جمهوری اسلامی میتواند به شرح زیر باشد:
بسمه تعالی
جناب آقای/خانم ………………………………….
محل سکونت: …………………………………………
شماره تلفن: …………………………………………
با سلام و احترام؛
بدینوسیله به استحضار میرسانم که در تاریخ …………. به علت تصادف با خودروی شماره پلاک ………………. وارد صدمات جسمی و مالی شدم. در همین حادثه، راننده خودروی شماره پلاک …………………….. با علم به اینکه من به عنوان فرد مجروح در محل تصادف حاضر هستم، از صحنه تصادف فرار کرد. در نتیجه، از جنابعالی درخواست دارم که در مورد این اقدام غیرقانونی و ناشایست راننده خودروی شماره پلاک …………………….. اقدامات لازم را انجام دهید.
ضمناً، اطلاع رسانی به پلیس را در این مورد به عهده دارم و پس از انجام تحقیقات لازم، به مراتب بیشتر از طریق دادگاههای قضایی مسئول عواقب قانونی این اقدام خواهم بود.
با تشکر فراوان
امضاء: ………………………………………….
تاریخ: ……………………………………………
ضمناً، بهتر است در مورد شرایط و جزئیات این حادثه، اطلاعات کافی را در شکایت خود ذکر کنید و همچنین از مدارک و شواهد موجود برای اثبات این موضوع استفاده کنید.
:: بازدید از این مطلب : 236
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : دو شنبه 20 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
فتق دیسک کمر یکی از مشکلات شایع ستون فقرات است که زمانی رخ می دهد که یک بخش از دیسک فضای بین مهره ها (لقمه) از محل خود خارج شده و به فضای اطراف فشار می آورد. این موضوع معمولاً در ناحیه پایین کمر (لومبار) رخ می دهد و می تواند درد و علائم دیگری را در ناحیه کمر و پایین بدن به دنبال داشته باشد.
انواع فتق دیسک
در حالت عادی، دیسک ها به عنوان وسایلی برای کاهش فشار بین مهره های کمری به کار میروند اما در صورت فتق دیسک، فشار بر دیسک ها افزایش مییابد و باعث شکاف شدن آنها میشود. برخی از انواع فتق دیسک کمر به شرح زیر هستند:
- فتق دیسک لگنی: این نوع فتق دیسک کمری در قسمت پایین کمر و ناحیه لگنی ایجاد میشود.
- فتق دیسک سطحی: در این نوع فتق دیسک، قسمت شکاف شده دیسک به سمت ظهر یا پشت مهره کمری برخورد میکند و ممکن است به عصبهای کمری فشار بیاورد.
- فتق دیسک مرکزی: در این نوع فتق دیسک، لایهی خارجی دیسک نیز شکاف شده و بخش مرکزی آن به سمت کانال نخاعی فشرده میشود.
- فتق دیسک فرامرکزی: در این نوع فتق دیسک، بخش شکاف شده دیسک به سمت یک یا دو عصب کمری فشار میآورد.
- فتق دیسک پوستیورال: در این نوع فتق دیسک، شکاف شده دیسک به سمت عصبهای کمری در قسمت پشتی مهرههای کمری فشار میآورد.
- فتق دیسک فورامینال: در این نوع فتق دیسک، شکاف شده دیسک به سمت یکی از عصبهای کمری در قسمت فورامن کمری فشار میآورد.
علت ایجاد فتق دیسک
فتق دیسک کمر معمولاً به دلیل ضعف مهره های کمری و فشار زیاد بر روی دیسک های بین مهرهها ایجاد میشود. این فشار میتواند به دلیل عوامل مختلفی ایجاد شود، از جمله:
- بار زیاد و شدید بر روی کمر: بار زیاد و شدید بر روی کمر، از جمله بارهایی که در حین بلند کردن و جابجایی وزنه و یا انجام ورزش های سنگین اعمال میشود، میتواند باعث فشار زیاد بر روی دیسک های کمری شود و فتق دیسک کمر ایجاد کند.
- ضعف عضلات کمری: ضعف عضلات کمری میتواند باعث افزایش فشار بر روی دیسک های کمری شود و فتق دیسک کمر ایجاد کند.
- عوامل سنی: با پیر شدن، دیسک های بین مهره ها کمتر از قبل نرم و انعطاف پذیری کمتری دارند و این میتواند باعث افزایش احتمال ایجاد فتق دیسک کمر شود.
- عوامل ژنتیکی: عوامل ژنتیکی نقش مهمی در ایجاد فتق دیسک کمر دارند. اگر فردی در خانواده تاریخچه فتق دیسک کمر داشته باشد، این احتمال بالاتر است که فرد دیگری در خانواده نیز این مشکل را تجربه کند.
- شرایط زیستی: شرایط زیستی مانند سریع بودن و داشتن فشار شغلی بالا، نشستن به مدت طولانی و بدون استراحت، یا نداشتن رژیم غذایی سالم میتواند باعث افزایش احتمال ایجاد فتق دیسک کمر شود.
برای کسب اطلاعات در مورد سندرم پیریفورمیس و راه های درمان آن کلیک کنید
علائم فتق دیسک
فتق دیسک کمر میتواند با علائم مختلفی همراه باشد که شامل موارد زیر میباشد:
- بیحسی یا بروز احساس گزگز: فشار بر روی ریشه عصبی که از کمر عبور میکند ممکن است باعث کاهش حساسیت در پاها، بیحسی و گزگز در پاها شود.
- ایجاد اسپاسم عضلانی: فشار بر روی ریشه عصبی میتواند باعث ایجاد اسپاسم عضلانی در ناحیه کمر و پاها شود.
- درد مداوم معمولاً در یک طرف بدن: درد شدید در ناحیه کمر و پاهای یک طرف بدن ممکن است ناشی از فتق دیسک کمر باشد.
- درد سیاتیک: درد سیاتیک یکی از علائم شایع فتق دیسک کمر است که به دلیل فشار بر روی ریشه عصبی در ناحیه کمر و پاها ایجاد میشود.
- کاهش واکنش در زانو و مچ پا: فشار بر روی ریشه عصبی میتواند باعث کاهش واکنش در زانو و مچ پا شود.
- از دست دادن کنترل روده یا مثانه: در برخی موارد شدید، فشار بر روی ریشه عصبی ممکن است باعث از دست دادن کنترل روده یا مثانه شود.
تشخیص فتق دیسک
تشخیص فتق دیسک کمر بر اساس ترکیبی از تاریخچه بیماری، بررسی جسمانی، و آزمایشهای تصویری انجام میشود. روشهای تشخیص فتق دیسک کمر عبارتند از:
- تاریخچه بیماری: پزشک شما ممکن است از شما درباره علائمی که تجربه میکنید، تاریخچه سلامتی، و عادات روزانه شما سوال کند. این اطلاعات میتواند به پزشک کمک کند تا تشخیص دقیقتری از وضعیت شما بگیرد.
- بررسی جسمانی: پزشک شما ممکن است برای بررسی وضعیت شما از شما بخواهد که حرکات مختلفی انجام دهید و بررسی جسمانی کاملی از شما داشته باشد. این شامل بررسی حساسیت و بی حسی در پاها، قدرت عضلات، اسپاسم عضلانی و دیگر علائم مرتبط با فتق دیسک کمر است.
- آزمایشهای تصویری: برای تأیید تشخیص فتق دیسک کمر، پزشک شما ممکن است از آزمایشهای تصویری استفاده کند. شامل MRI، CT scan و X-ray میشوند که همه آنها به پزشک کمک میکنند تا با دقت بیشتری به دیسکهای کمری شما نگاه کند و بفهمد که آیا فتق دیسک کمر وجود دارد و یا خیر.
راه های درمان فتق دیسک
درمان فتق دیسک کمری به سبب نوع و شدت علائم مربوط به آن و وضعیت بیماری، متفاوت است. در ادامه، روشهای درمان فتق دیسک کمری را شرح میدهیم:
- درمان غیرجراحی: در صورتی که علائم فتق دیسک کمری شما نسبتاً شدید نباشد، درمان غیرجراحی ممکن است کافی باشد. این درمانها شامل استراحت به مدت یک تا دو روز، تجویز داروهای ضد التهابی، آرامبخش و مصرف آب ورزشی میشود.
- فیزیوتراپی: فیزیوتراپی میتواند به عنوان یک روش درمانی مؤثر برای کاهش علائم فتق دیسک کمری استفاده شود. درمان فیزیوتراپی شامل تمرینات استقامتی، تمرینات اصلاحی و تمرینات افزایش انعطافپذیری میشود.
- تزریقات: تزریقات میتواند به عنوان یک روش درمانی مؤثر برای کاهش التهاب و درد مربوط به فتق دیسک کمری استفاده شود. درمان تزریقات شامل تزریق کورتیکواستروئیدها و تزریق داروهای مسکن در منطقه مورد اختلاف میشود.
- جراحی: در صورتی که علائم فتق دیسک کمری شما شدید و درمانهای غیرجراحی نتیجه ندهد، باید به جراحی رجوع کنید. در جراحی فتق دیسک کمری، پزشک ممکن است دیسک شکاف شده را بردارد یا بخش آن را به هم فشرده کند.
درمان با ورزش
درمان فتق دیسک کمر با ورزش میتواند به کاهش درد و بهبود عملکرد بیمار کمک کند. اما باید توجه داشت که در صورت داشتن فتق دیسک کمر، باید از ورزشهایی که به صورت قوی و تنش برای کمر همراه باشند، اجتناب کرد. به همین دلیل، برخی از ورزشها و حرکات کششی به منظور تسکین درد کمر برای فتق دیسک کمری مناسب هستند که در زیر به آنها اشاره میشود:
- تمرینات کششی: تمرینات کششی کمک میکنند تا عضلات و بافتهای اطراف دیسک کمری که ممکن است فشار روی دیسک را افزایش دهند، آرام شوند. این تمرینات شامل کشش عضلات پشتی، کشش عضلات شکمی و کشش عضلات ران میشوند.
- تمرینات تقویتی: تمرینات تقویتی مانند تمرینات ایستاده و تمرینات برای تقویت عضلات پشتی و شکمی میتوانند به کاهش فشار بر روی دیسک کمری کمک کرده و بهبود عملکرد بیمار کمک کنند.
- یوگا: یوگا به عنوان یک ورزش کم تاثیر میتواند به تسکین درد و کاهش فشار بر روی دیسک کمری کمک کند. تمرینات یوگا مانند پوزهای کششی، تمرینات تقویتی و تمرینات تنفسی میتوانند بهبود عملکرد بیمار را فراهم کنند.
- پیلاتس: پیلاتس به عنوان یک ورزش کم تاثیر به تقویت عضلات پشتی و شکمی کمک میکند و میتواند به تسکین درد کمر و کاهش فشار بر روی دیسک کمری کمک کند.
- شنا: شنا به عنوان یک ورزش کم تاثیر میتواند به تسکین درد و کاهش فشار بر روی دیسک کمری کمک کند، همچنین تقویت عضلات پشتی و شکمی را نیز تقویت میکند.
جراحی فتق دیسک
درمان فتق دیسک کمری با جراحی معمولاً در صورتی انجام میشود که علائم بیمار شدید، قابل تحمل نباشد و درمانهای غیر جراحی نتیجه ندهند. در زیر، انواع روشهای درمان فتق دیسک کمری با جراحی را شرح میدهیم:
- دیسکتومی: در این روش جراحی، پزشک بخش شکاف شده دیسک را برداشته و فشار روی عصبهای کمری را کاهش میدهد. این روش جراحی به صورت باز یا با استفاده از لیزر انجام میشود.
- لامینکتومی: در این روش جراحی، بخشی از عظمت مهره کمری که بالاتر از دیسک فتق دارد برداشته میشود تا فشار روی عصبهای کمری کاهش یابد.
- فوق لامینکتومی: در این روش جراحی، بخشی از عظمت مهره کمری که بالاتر از دیسک فتق دارد به همراه بخشی از لیگامانت های پشتی برداشته میشود تا دسترسی به دیسک فتق دار بهبود یابد.
- میکرو دیسکتومی: در این روش جراحی، پزشک از یک میکروسکوپ کوچک استفاده میکند تا بخش شکاف شده دیسک را بردارد و فشار روی عصبهای کمری را کاهش دهد.
- دیسککتومی با روش تحریک حرارتی: در این روش جراحی، پزشک از یک سوزن حرارتی برای حرارت دادن به بخش شکاف شده دیسک استفاده میکند تا بخش شکاف شده دیسک را بردارد و فشار روی عصبهای کمری را کاهش دهد.

ارتوز ها یا دستگاه های پشتی برای درمان فتق دیسک کمری استفاده میشوند. این دستگاه ها به شکل قاب پشتی به بدن بیمار نصب میشوند و به کمک آن، فشار روی منطقه فتق دیسک کمری کاهش مییابد. در ادامه به برخی از مزایای استفاده از ارتوز ها در درمان فتق دیسک کمری اشاره میکنیم:
- کاهش درد: یکی از اصلی ترین مزایای استفاده از ارتوز ها در درمان فتق دیسک کمری، کاهش درد است. این دستگاه ها با کاهش فشار روی منطقه فتق دیسک کمری، به کاهش درد کمک میکنند.
- کاهش التهاب: ارتوز ها همچنین میتوانند به کاهش التهاب در منطقه فتق دیسک کمری کمک کنند. با کاهش فشار روی منطقه فتق دیسک کمری، خونرسانی به این منطقه بهبود مییابد و التهاب کاهش مییابد.
- تثبیت فضایی: یکی از مزایای استفاده از ارتوز ها در درمان فتق دیسک کمری، تثبیت فضایی است. با نصب ارتوز، فضایی که برای حرکت در منطقه فتق دیسک کمری وجود دارد، کاهش مییابد و از ایجاد اضافی فشار بر روی فضای فتق دیسک کمری جلوگیری میشود.
- عدم نیاز به جراحی: یکی از مزایای استفاده از ارتوز ها در درمان فتق دیسک کمری، عدم نیاز به جراحی است. برخی بیماران با استفاده از ارتوز ها به دلیل بهبود درد و التهاب، نیاز به جراحی را ندارند.
- درمان غیرتهاجمی: استفاده از ارتوز ها در درمان فتق دیسک کمری یک روش درمانی غیرتهاجمی است. این روش درمانی بدون نیاز به جراحی است و معمولاً به عنوان یکی از روش های درمانی اولیه در درمان فتق دیسک کمری مورد استفاده قرار میگیرد.
در کل، استفاده از ارتوز ها میتواند به کاهش درد و بهبود عملکرد بیمار کمک کنند، اما برای تشخیص فتق دیسک کمری و تعیین درمان مناسب، باید به پزشک مراجعه کرده و نظر او را در این زمینه جویا شوید. همچنین، باید توجه داشت که استفاده ازارتوز ها نیز ممکن است با محدودیت ها و مشکلاتی همراه باشد که باید با پزشک معالج مشورت شود.
تفاوت فتق دیسک با بیرون زدگی دیسک
فتق دیسک و بیرون زدگی دیسک دو حالت مختلف در بیماریهای کمری هستند که میتوانند علائم مشابهی داشته باشند، اما در واقع دو حالت متفاوت هستند. در زیر، تفاوت بین فتق دیسک و بیرون زدگی دیسک را شرح میدهیم:
- فتق دیسک: در این حالت، بخشی از دیسک (بیشتر در قسمت مرکزی دیسک) به خارج از محدوده دیسک خارج شده و فشار روی عصبهای کمری را ایجاد میکند. این فشار میتواند به علائمی مانند درد کمر، درد شدید در پا، سردرد، سرفه و عطسههای ایجادکننده درد، بیماریهای عصبی و… منجر شود.
- بیرون زدگی دیسک: در این حالت، دیسک به خارج از محدوده دیسک خارج نمیشود، اما به دلیل فشار زیاد درون دیسک، بافتهای دیسکی به خارج فشرده میشوند. این فشار به علائمی مانند درد کمر، درد شدید در پا، سردرد، سرفه و عطسههای ایجادکننده درد، بیماریهای عصبی و… منجر میشود.
به طور کلی، تفاوت اصلی بین فتق دیسک و بیرون زدگی دیسک در مکان فشار و وضعیت دیسک است. در هر دو حالت، ممکن است علائم مشابهی را تجربه کنید، اما تشخیص درست و درمان مناسب نیازمند ارزیابی دقیق توسط پزشک است. در صورت تجربه هرگونه علائم مربوط به دیسک کمری، بهتر است به پزشک مراجعه کرده و تشخیص و درمان مناسب را برای خودتان تعیین کنید.
:: بازدید از این مطلب : 200
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : دو شنبه 20 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
آپنه خواب کودکان یک اختلال ناشی از توقف یا کاهش شدید جریان هوایی به ریهها در طول خواب است. این توقف تنفس ممکن است برای چند ثانیه یا حتی چند دقیقه ادامه داشته باشد و موجب کاهش سطح اکسیژن در خون شود. این مشکل میتواند باعث بیداری های مکرر، اختلال در خواب و همچنین مشکلات انتفال اکسیژن به بافت ها و اعضاء بدن شود که ممکن است منجر به مشکلات جدی سلامتی شود.
انواع آپنه کودکان
آپنه در کودکان به سه نوع زیر تقسیم میشود:
- آپنهٔ انسدادی: در این نوع آپنه، جریان هوایی به دلیل بلوکه شدن مسیرهای هوایی از بین میرود. این بلوکه شدن ممکن است به علت وجود موانع فیزیکی مثل اندازه بزرگ گلو، یا تورم و التهاب در گلو و بینی باشد. عوامل دیگری همچون چاقی، رفلکس گوارشی، یبوست، و کمبود عضلات میتوانند باعث این نوع آپنه شوند.
- آپنهٔ مرکزی: در این نوع آپنه، جریان هوایی به دلیل عدم تحریک مرکز تنفسی مغز، متوقف میشود. این نوع آپنه معمولاً در کودکان زیر 6 ماه سن شایع است و ممکن است به علت نارسایی موقت مرکز تنفسی مغز در این سنین باشد.
- آپنهٔ ترکیبی: در این نوع آپنه، عوامل آپنهٔ انسدادی و مرکزی با یکدیگر ترکیب شدهاند. این نوع آپنه میتواند به دلیل وجود عوامل متعددی مثل چاقی، التهابات گلو، مشکلات تنفسی، و عدم تحریک مرکز تنفسی مغز ایجاد شود.
علت آپنه خواب کودکان
آپنه خواب انسدادی در کودکان ممکن است به دلیل برخی عوامل باشد که شامل موارد زیر میشوند:
- بزرگ شدن آدنوئید ها و لوزهها: بزرگ شدن آدنوئید ها و لوزهها از جمله رایجترین علل آپنه خواب انسدادی در کودکان است. در این حالت، آدنوئید ها و لوزهها به اندازهای بزرگ میشوند که مسیر هوایی را بسته و باعث مشکل در تنفس کودک میشود.
- چاقی: چاقی یکی دیگر از عواملی است که میتواند باعث آپنه خواب انسدادی در کودکان شود. چاقی باعث بروز فشار بر روی مسیر هوایی میشود و باعث بسته شدن آن میشود.
- مشکلات ساختاری: برخی کودکان ممکن است به دلیل مشکلات ساختاری مانند بیضی شدن غضروفی، پایین بودن سیستم تنفسی و یا برخی حالتهای غیرطبیعی دیگر، به آپنه خواب انسدادی دچار شوند.
- بیماریهای مزمن: برخی بیماریهای مزمن مانند آسم، بیماری مزمن انسدادی ریه و فیبروز ریه میتواند علت آپنه خواب انسدادی در کودکان باشند.
- مصرف بیش از حد الکل و مواد مخدر: مصرف بیش از حد الکل و مواد مخدر نیز میتواند باعث آپنه خواب انسدادی در کودکان شود.
علائم آپنه خواب
آپنه خواب در کودکان میتواند علائم مختلفی از جمله مکث در تنفس، خواب بیقرار، خروپف، سرفه یا خفگی، تنفس از دهان، شب ادراری و هراس شبانه داشته باشد. این علائم ممکن است در هنگام خواب یا بعد از بیداری صبحگاهی مشاهده شوند و میتوانند تاثیرات جدی بر سلامتی کودک داشته باشند.
- مکث در تنفس در طول خواب یکی از شایعترین علائم آپنه خواب در کودکان است. در این حالت، تنفس کودک به صورت موقت متوقف میشود و میتواند به مدت چند ثانیه یا حتی چند دقیقه ادامه داشته باشد.
- خواب بیقرار، نشانه دیگری از آپنه خواب در کودکان است. در این حالت، کودک به صورت بیش از حد بیقرار و بیحال در حین خواب است و ممکن است بیدار شود و دشواری در بازگشت به خواب داشته باشد.
- خروپف، سرفه یا خفگی نیز ممکن است علائم دیگری از آپنه خواب در کودکان باشند. این علائم بیانگر این است که کودک در طول خواب دچار خفگی یا خروپف شده و برای ادامه تنفس باید بیدار شود.
- تنفس از دهان نیز میتواند نشانه آپنه خواب در کودکان باشد. در این حالت، کودک در طول خواب از دهان تنفس میکند، که ممکن است منجر به خشک شدن دهان و لب های کودک شود.
- شب ادراری نیز ممکن است نشانهای از آپنه خواب در کودکان باشد. در این حالت، کودک در طول شب ادرار میکند، که ممکن است ناشی از تنفس نامنظم در طول شب باشد.
- هراس شبانه نیز ممکن است یکی از علائم آپنه خواب در کودکان باشد. در این حالت، کودک در حین خواب به صورت ناگهانی بیدار میشود و ممکن است دشواری در بازگشت به خواب داشته باشد.
برای کسب اطلاعات در مورد کرمک یا پین ورم در کودکان کلیک کنید
نحوه تشخیص آپنه خواب
تشخیص آپنه خواب در کودکان بر اساس علائم و نشانههایی که کودک نشان میدهد، بررسی تاریخچه پزشکی، معاینه فیزیکی و انجام تستهای تشخیصی صورت میگیرد. در زیر روشهای تشخیص آپنه خواب در کودکان را توضیح خواهیم داد:
- بررسی تاریخچه پزشکی: پزشک با پرسیدن سوالاتی مانند تعداد و مدت بارهای آپنه خواب، شدت علائم، عوارض جانبی و سایر علائم همراه، تاریخچه پزشکی کودک را بررسی میکند.
- معاینه فیزیکی: پزشک با انجام معاینات فیزیکی مانند بررسی رفتار خواب، بررسی گلو، بینی و دهان کودک، بررسی حجم ریهها و بررسی وزن و قد کودک، تشخیص آپنه خواب را ارزیابی میکند.
- تستهای تشخیصی: تستهای تشخیصی مانند تست پولیسومنوگرافی، تست اکسیمتری، تست کاربون دیاکسید و تست خواب لازم است. این تستها میتوانند به پزشک کمک کنند تا میزان اکسیژن در خون کودک را اندازهگیری کند و شدت آپنه خواب را تشخیص دهد.
- هولتر مانیتورینگ: در برخی موارد، پزشک ممکن است به کودک یک دستگاه هولتر مانیتورینگ بدهد. این دستگاه، علائم خواب کودک را نظارت میکند و با استفاده از آن، پزشک میتواند با دقت بیشتری میزان آپنه خواب کودک را تشخیص دهد.
عوارض آپنه کودکان
آپنه خواب در کودکان، ممکن است با عوارض جدی و خطرناکی همراه باشد که شامل موارد زیر میشوند:
- عدم رشد: آپنه خواب در کودکان میتواند باعث عدم رشد مناسب آنها شود. در صورتی که کودک در معرض آپنه خواب باشد، جریان هوایی ممکن است به دلیل انسداد هوایی در مسیر تنفسی کودک، به مغز نرسد و باعث کمبود اکسیژن در بدن شود که میتواند باعث کاهش رشد و توسعه کودک شود.
- مشکلات قلبی: آپنه خواب در کودکان میتواند باعث افزایش فشار خون و قلبی شدید شود. این افزایش فشار خون و قلبی میتواند باعث بروز مشکلات قلبی شود که ممکن است در بلندمدت باعث خطر مرگ کودک شود.
- مرگ: در برخی موارد، آپنه خواب در کودکان میتواند باعث خطر مرگ آنها شود. در موارد شدید، کودک ممکن است در حین خواب به دلیل کمبود اکسیژن می تواند منجر به مرگ شود.
چه کودکانی در معرض آپنه هستند
بیشتر کودکانی که در معرض خطر بروز آپنه خواب هستند، شامل کودکانی هستند که دارای سابقه خانوادگی آپنه انسدادی خواب هستند، و همچنین کودکانی که دارای بیماریهایی مانند سندروم داون، ناهنجاری در جمجمه یا صورت، فلج مغزی، کمخونی داسی شکل و بیماری عصبی عضلانی هستند. همچنین کودکانی که سابقه وزن کم هنگام تولد دارند نیز ممکن است به آپنه خواب انسدادی دچار شوند. این عوامل میتوانند باعث بروز انسداد هوایی در مسیر تنفسی شود و باعث آپنه خواب شوند. بنابراین، برای کاهش خطر بروز آپنه خواب در کودکان، میتوان با مراجعه به پزشک و انجام برخی آزمایشها و معاینات، این عوامل را شناسایی کرده و درمان مناسب را برای آنها انجام داد.

درمان آپنه کودکان
درمان آپنه خواب در کودکان بستگی به علت و شدت آن دارد. در بعضی موارد، تغییر در رفتار خواب مانند تغییر در الگوی خواب، کاهش وزن، تغییر در رژیم غذایی و تمرینات تنفسی میتواند بهبودی در سطح آپنه خواب ایجاد کند، اما در موارد شدیدتر، درمان دارویی و یا جراحی ممکن است لازم باشد. در زیر راههای درمان آپنه خواب در کودکان را توضیح خواهیم داد:
- درمان بهصورت تغییرات رفتاری: تغییرات رفتاری مانند تغییر در الگوی خواب، تغییر در رژیم غذایی و کاهش وزن، میتواند بهبودی در سطح آپنه خواب ایجاد کند. این تغییرات شامل مواردی مانند تغییر موقعیت خواب کودک، کاهش مصرف شیرینی و غذاهای چرب و سنگین در شب، و اجرای تمرینات تنفسی ساده مانند تنفس عمیق و باز کردن دهان و بینی است.
- درمان دارویی: در برخی موارد، داروها مانند کورتیکواستروئیدها و داروهای ضدافسردگی، میتواند در کاهش علائم آپنه خواب در کودکان موثر باشد. همچنین، داروهایی مانند استیمولانتها و داروهایی که برای کاهش ترشحات بینی و حلق استفاده میشوند، میتواند بهبودی در سطح آپنه خواب ایجاد کند.
- درمان جراحی: در برخی موارد شدید، جراحی مانند برداشتن آدنوئید ها و لوزهها، کاهش اندازه زبان و یا جراحی بر روی سایر اجزای مربوط به تنفس، میتواند بهبودی در سطح آپنه خواب در کودکان ایجاد کند.
بهتر است که در صورت مشاهده علائم آپنه خواب در کودک خود، با پزشک متخصص کودکان مشورت کنید تا علت و شدت آپنه بررسی شود و درمان مناسب برای آن تعیین شود.
:: برچسبها:
آپنه ,
آپنه انسدادی ,
آپنه خواب ,
آپنه کودکان ,
درمان آپنه کودکان ,
عوارض آپنه ,
:: بازدید از این مطلب : 115
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 18 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
هایپردونیتا (Hyperdontia) به اختلالی گفته میشود که در آن یک یا چند دندان اضافی به طور غیر طبیعی و علاوه بر دندانهای طبیعی و معمولی که همهی ما انسانها داریم، در قوس دندانی پدیدار میشوند. به عبارت دیگر، هایپردونیتا به وجود آمدن دندانهای اضافی در جایی که دندانهای طبیعی قرار دارند، اطلاق میشود. این اختلال میتواند در هر دو فک بالا و پایین رخ دهد و ممکن است به صورت ارثی انتقال پیدا کند.
انواع هایپردونیتا
هایپردونتیا (Hyperdontia) یک اختلال دندانی است که در آن یک یا چند دندان اضافی به طور غیر طبیعی و علاوه بر دندانهای طبیعی و معمولی که همهی ما انسانها داریم، در قوس دندانی پدیدار میشوند. برخی از انواع هایپردونتیا عبارتند از:
- دندان تکمیلی: دندان تکمیلی، دندانی است که به جای دندان طبیعی در جایگاهی که برای دندان طبیعی تعبیه شده بوده، پدیدار میشود. این نوع هایپردونتیا باعث ایجاد فشار و فشردگی بر دندانهای دیگر میشود و ممکن است به مشکلاتی مانند اختلال در تعادل فک و مشکلات در جویدن منجر شود.
- دندان زگیلی: دندان زگیلی، دندانی است که در جایی که دندانهای طبیعی وجود ندارند، پدیدار میشود. این نوع دندانها ممکن است در مواردی که دندانهای طبیعی از بین رفتهاند یا در طول رشد دندانهای طبیعی پدید آیند.
- ادونتمای کمپوند: ادونتمای کمپوند، دندانی است که دو یا چند عدد دندان اضافی را در خود جای داده است. این نوع هایپردونتیا ممکن است باعث فشردگی دندانهای طبیعی، اختلال در تعادل فک و مشکلات در جویدن شود.
- ادونتمای کمپلکس یا بغرنج: ادونتمای کمپلکس یا بغرنج، دندانی است که دو یا چند عدد دندان اضافی را در خود جای داده است و همچنین شامل دو یا چند عدد ریشه مستقل است. این نوع هایپردونتیا ممکن است باعث مشکلاتی مانند اختلال در تعادل فک، ایجاد فشردگی بر دندانهای طبیعی و مشکلات در جویدن شود.
- دندان مخروطی: دندان مخروطی، دندانی است که شکل آن شبیه به یک مخروط است. این نوع دندانها ممکن است به دندانهای طبیعی فشار وارد کنند و باعث اختلال در تعادل فک و مشکلات در جویدن شوند.
برای کسب اطلاعات در مورد دندان عقل نهفته و راه های درمان آن کلیک کنید
علت ایجاد هایپردونتیا
در برخی موارد، هایپردونتیا ممکن است به علت بیماریهای مختلفی ایجاد شود. برخی از این بیماریها و سندرمها عبارتند از:
- سندرم گاردنر: این سندرم یک بیماری ژنتیکی است که باعث ایجاد تومورهای بدخیم در بدن و اختلال در توسعه دندانها و جوشکاری آنها میشود. این بیماری ممکن است باعث هایپردونتیا شود.
- سندرم اهلرز-دانلوس: این سندرم نیز یک بیماری ژنتیکی است که باعث ایجاد اختلالات در توسعه دندانها و جوشکاری آنها میشود. این بیماری ممکن است باعث هایپردونتیا شود.
- بیماری فابری: بیماری فابری یک بیماری ژنتیکی است که باعث ایجاد تودههای غیر طبیعی در اندامها و بافتهای بدن میشود. این بیماری ممکن است باعث هایپردونتیا شود.
- کلیدو کرانیال دیسپلازی: این بیماری یک اختلال ژنتیکی است که باعث ایجاد اختلالات در توسعه دندانها و جوشکاری آنها میشود. این بیماری ممکن است باعث هایپردونتیا شود.
- عوامل ژنتیکی: برخی از افراد به دلیل ترکیب ژنتیکی خاص، بیشتر از سایر افراد به هایپردونتیا مبتلا میشوند. در برخی موارد، هایپردونتیا به عنوان یک ویژگی خانوادگی به چشم میخورد و چند نسل در یک خانواده ممکن است این ویژگی را به ارث ببرند.
- مصرف داروها: در برخی موارد، استفاده بلند مدت از برخی داروها مانند دیلانتین و فنی توئین ممکن است باعث ایجاد هایپردونتیا شود.
- اختلالات هورمونی: در برخی موارد، اختلال در سطح هورمونها مانند افزایش سطح هورمون رشد ممکن است باعث ایجاد هایپردونتیا شود.
- عوامل محیطی: برخی عوامل محیطی مانند تشعشعات و اتلاف حرارتی ممکن است باعث ایجاد هایپردونتیا شوند.
علائم هایپردونیتا
هایپردونیتا (Hyperdontia) یک اختلال دندانی است که در آن یک یا چند دندان اضافی به طور غیر طبیعی و علاوه بر دندانهای طبیعی و معمولی که همهی ما انسانها داریم، در قوس دندانی پدیدار میشوند. برخی از علائم هایپردونیتا عبارتند از:
- فشرده شدن دندانها: دندانهای اضافی میتوانند به دیگر دندانهای طبیعی فشار وارد کنند که باعث فشرده شدن و فشار بر دندانهای دیگر میشود.
- متورم شدن دهان: اضافه شدن دندانهای اضافی میتواند باعث متورم شدن دهان شود که میتواند باعث درد و عدم راحتی در بلعیدن و صحبت کردن شود.
- درد: در برخی موارد، هایپردونیتا ممکن است با درد همراه باشد، نه به صورت عمومی، بلکه به صورت محدود در ناحیه دندانهای اضافی.
- اختلال در تعادل فک: دندانهای اضافی میتوانند تعادل طبیعی میان فک بالا و پایین را به هم بزنند که باعث مشکلاتی مانند بسته شدن فضای بین دندانها و مشکلات در جویدن میشود.
- مشکلات ظاهری: هایپردونیتا میتواند منجر به مشکلات از لحاظ ظاهر و زیبایی شود، اگر دندانهای اضافی در جایی قابل مشاهده قرار داشته باشند.
عوارض هایپردونتیا
هایپردونتیا به طور عمومی عوارض جدی ندارد، اما ممکن است در برخی موارد مشکلاتی را ایجاد کند. برخی از عوارض هایپردونتیا عبارتند از:
- فشار بر دندانهای طبیعی: دندانهای اضافی ممکن است فضای کمتری را برای دندانهای طبیعی ایجاد کنند و باعث فشار بیشتری بر روی آنها شوند. این فشار ممکن است باعث خراشیدگی و لرزش دندانهای طبیعی شود.
- اختلال در تعادل فک: دندانهای اضافی ممکن است باعث اختلال در تعادل فک شوند و باعث مشکلاتی مانند سردرد، درد در ناحیه گردن و شانه، و درد در دهان شوند.
- مشکلات در جویدن: دندانهای اضافی ممکن است باعث مشکلاتی در جویدن شوند و باعث ایجاد مشکلاتی مانند درد، تورم و التهاب در ناحیه دهان شوند.
- مشکلات زیبایی: دندانهای اضافی ممکن است باعث بروز مشکلات زیبایی شوند و باعث ایجاد تغییرات نامطلوب در شکل دندانها و فک شوند.
در چه نقاطی هیپردونتیا شکل می گیرد
هایپردونتیا یا اضافه شدن دندانهای اضافی، معمولا در نقاطی از دهان که فضای کافی برای رشد دندانهای جدید وجود دارد، شکل میگیرد. برخی از نقاطی که هایپردونتیا میتواند در آنها ایجاد شود، عبارتند از:
- پارامولر: پارامولر در بالای دهان قرار دارد و یکی از نقاطی است که هایپردونتیا معمولا در آنجا شکل میگیرد. در این نقطه، دندانهای اضافی معمولا با دندانهای طبیعی متوازی هستند.
- دیستومولر: دیستومولر در پایین دهان قرار دارد و هایپردونتیا معمولا در این نقطه نیز شکل میگیرد. در این نقطه، دندانهای اضافی معمولا با دندانهای طبیعی موازی نیستند و بیشتر در جهت عمودی بر روی دندانهای طبیعی قرار دارند.
- مزیودنس: مزیودنس در نواحی پایینی و بالایی دهان قرار دارد و معمولا هایپردونتیا در این نقطه نیز شکل میگیرد. در این نقطه، دندانهای اضافی ممکن است با دندانهای طبیعی متوازی باشند و یا در جهت عمودی بر روی دندانهای طبیعی قرار داشته باشند.
نحوه تشخیص هایپردونتیا
تشخیص هایپردونتیا توسط دندانپزشک انجام میشود. برای تشخیص هایپردونتیا، دندانپزشک ممکن است از روشهای مختلفی استفاده کند، از جمله:
- بررسی دهان: دندانپزشک با بررسی دهان بیمار، میتواند نشانههای هایپردونتیا را تشخیص دهد، از جمله دیدن دندانهای اضافی و بررسی فضای دهان.
- ارتعاش مفصل فک: برای تعیین وضعیت مفصل فک، دندانپزشک ممکن است از ارتعاش مفصل فک استفاده کند. این روش با استفاده از یک دستگاه کامپیوتری، حرکات فک را ثبت میکند و به دندانپزشک کمک میکند تا وضعیت فک را بررسی کند.
- تصویربرداری: دندانپزشک ممکن است با استفاده از تصویربرداری مانند ایکسری، تصویربرداری کامپیوتری (CT scan) و MRI، وضعیت دندانها و فک را بررسی کند و هایپردونتیا را تشخیص دهد.
- آزمایش فشار: در برخی موارد، دندانپزشک ممکن است با استفاده از آزمایش فشار، نحوه تحمل دندانها و فک را بررسی کند و هایپردونتیا را تشخیص دهد.
راه های درمان هایپردونتیا
برای درمان هایپردونتیا، روشهای مختلفی وجود دارد، که بسته به شدت و نوع هایپردونتیا، دندانپزشک ممکن است از یک یا ترکیبی از این روشها استفاده کند. روشهای درمان هایپردونتیا شامل:
- جراحی برای کشیدن دندانهای اضافی: در برخی موارد، جراحی برای کشیدن دندانهای اضافی مورد نیاز است. این روش ممکن است در مواردی مانند هایپردونتیا شدید، بروز عوارض جدی یا نامطلوب، بروز عفونت، نبود فضای کافی برای دندانهای جدید و غیره استفاده شود.
- بریدن دندانهای اضافی: در برخی موارد، دندانپزشک ممکن است دندانهای اضافی را ببریده و فضای لازم برای دندانهای طبیعی ایجاد کند. این روش ممکن است برای هایپردونتیا درجه ملایم تر مورد استفاده قرار گیرد.
- استفاده از براکتها و ارتودنسی: در برخی موارد، استفاده از براکتها و ارتودنسی ممکن است به عنوان روش درمانی برای هایپردونتیا استفاده شود. این روش شامل استفاده از دستگاههای ارتودنسی برای کوچک کردن فضای بین دندانها و بازسازی تعادل فک است.
- ترمیم کامپوزیت: در برخی موارد، دندانپزشک ممکن است با استفاده از ترمیم کامپوزیت، فضای بین دندانها را کوچک کند و شکل دندانها را تغییر دهد. این روش مناسب برای هایپردونتیا درجه ملایم تر است.
- جراحی لثه: در برخی موارد، جراحی لثه ممکن است برای کاهش اندازه لثه و افزایش فضای دهان استفاده شود. این روش ممکن است در هایپردونتیا شدید مورد استفاده قرار گیرد.
:: برچسبها:
تشخیص هایپردونتیا ,
تعدد دندانی ,
درمان هایپردونتیا ,
علائم هایپردونتیا ,
علت هایپردونتیا ,
هایپردونتیا ,
:: بازدید از این مطلب : 288
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 18 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
در قانون جمهوری اسلامی، قتل خانوادگی به عنوان یکی از جرائم جنایی شناخته شده است که شامل انواع مختلفی از قتلها میشود، از جمله:
- جرم کشتن فرزند توسط پدر یا مادر: این جرم به نام “قتل بیحقّ” شناخته میشود و مجازات آن در صورت اثبات، معمولاً به صورت قصاص یا دیه تعیین میشود. در صورتی که متهم از انجام این جرم بازندگی کند، مجازات حبس تعزیری نیز برای او در نظر گرفته میشود.
- جرم کشتن پدر و مادر توسط فرزند: این جرم به نام “قتل عمد” شناخته میشود و مجازات آن بستگی به مصداق جرم دارد. اگر قتل به صورت عمدی و با تصمیم قبلی انجام شده باشد، مجازات آن قصاص یا دیه خواهد بود. در صورتی که قتل به صورت شبه عمدی صورت گرفته باشد، مجازات حبس تعزیری نیز برای متهم در نظر گرفته میشود.
- جرم کشتن برادر و خواهر: این جرم نیز مانند جرم قتل عمدی شناخته میشود و مجازات آن بستگی به مصداق جرم دارد. در صورتی که قتل به صورت عمدی و با تصمیم قبلی انجام شده باشد، مجازات آن قصاص یا دیه خواهد بود. در صورتی که قتل به صورت شبه عمدی صورت گرفته باشد، مجازات حبس تعزیری نیز برای متهم در نظر گرفته میشود.
- جرم کشتن همسر: اگر کسی همسر خود را به قتل برساند، این جرم به نام “قتل غیرعمد” شناخته میشود و مجازات آن نیز بستگی به مصداق جرم دارد. در صورتی که قتل به صورت عمدی و با تصمیم قبلی انجام شده باشد، مجازات آن قصاص یا دیه خواهد بود. در صورتی که قتل به صورت شبه عمدی صورت گرفته باشد، مجازات حبس تعزیری نیز برای متهم در نظر گرفته میشود.
- لازم به ذکر است که در تمامی موارد فوق، اگر اثبات شود که قتل به صورت خطای محض صورت گرفته است، مجازات حبس تعزیری برای متهم در نظر گرفته میشود. همچنین، در صورتی که قتل در مواردی همچون دفاع از نفس، دفاع از شخص دیگر، تصادف و… رخ داده باشد، ممکن است مجازات متفاوت با مجازاتهای فوق در نظر گرفته شود. برای مثال، در صورتی که قتل به صورت دفاعی انجام شده باشد، ممکن است مجازاتی نداشته باشد.
برای کسب اطلاعات در مورد ضرب و جرح و مجازات آن کلیلک کنید
جرم قتل فرزند توسط پدر
در قانون جمهوری اسلامی، جرم کشتن فرزند توسط پدر یا جد پدری به نام “قتل بیحق” شناخته میشود. در ماده ۲۲۰ قانون مجازات اسلامی سال ۱۳۷۰ مقرر شده است که در صورت اثبات این جرم، پدر یا جد پدری متهم به پرداخت دیه به ورثه فرزند قتلشده میشوند و قصاص نمیشوند. همچنین، در صورت اثبات جرم، متهم به محکومیت به مجازات تعزیری نیز میشود.
دیه به معنای پرداخت جبران خسارتهای ناشی از جرم است و در قانون جمهوری اسلامی، برای بسیاری از جرائم جنایی، از جمله جرم قتل، جرم کشتار، جرم زنا و… تعیین شده است. برای جرم قتل بیحق، میزان دیه تعیین شده به صورت دقیق در قانون مجازات اسلامی مشخص نشده است و بستگی به شرایط هر پرونده و پرداخت توافقی به ورثه مقتول دارد.
لازم به ذکر است که در صورتی که متهم از انجام جرم قتل بیحق بازندگی کند، مجازات حبس تعزیری نیز برای او در نظر گرفته میشود.
جرم قتل فرزند توسط مادر
در قانون جمهوری اسلامی، جرم کشتن فرزند توسط مادر به عنوان یکی از جرائم جنایی شناخته شده است. برخلاف پدر، مادر دارای معافیت از مجازات اعدام نیست و در صورت اثبات جرم کشتن فرزند، ممکن است به مجازات قصاص یا دیه خواهد شد. همچنین، در صورتی که متهم از انجام جرم بازندگی کند، مجازات حبس تعزیری نیز برای او در نظر گرفته میشود.
لازم به ذکر است که مجازات قصاص به معنای اجرای مجازاتی برابر با جرم در برخی موارد، مانند جرم کشتن به صورت عمدی با تصمیم قبلی، در قانون جمهوری اسلامی تعیین شده است. اما در موارد دیگری مانند جرم کشتن به صورت شبه عمدی، مجازات دیه به جای قصاص در نظر گرفته میشود.
بنابراین، اگر مادر فرزند خود را به قتل برساند و جرمش اثبات شود، ممکن است به مجازات قصاص یا دیه مجکوم شود. اما در هر صورت، ممکن است با توجه به شرایط هر پرونده و عوامل مختلف، مجازاتهای متفاوتی برای متهم در نظر گرفته شود.
جرم قتل پدر و مادر توسط فرزند
در قانون جمهوری اسلامی، جرم قتل پدر و مادر توسط فرزند شناخته شده است و مشمول مجازات جرم قتل میباشد. بر اساس ماده ۲۰۱ قانون مجازات اسلامی سال ۱۳۷۰، هر فردی که پدر یا مادر خود را به قتل برساند، متهم به ارتکاب جرم قتل محسوب میشود و در صورت اثبات جرم، ممکن است به مجازات قصاص یا دیه خواهد شد.
در صورتی که فردی به جرم قتل پدر یا مادر خود متهم شود، در ابتدا باید اثبات شود که جرم به صورت عمدی و با تصمیم قبلی انجام شده است. در صورتی که جرم به صورت شبه عمدی انجام شده باشد، ممکن است به دیه محکوم شود. همچنین، در صورت بازندگی متهم از انجام جرم، مجازات حبس تعزیری نیز برای او در نظر گرفته میشود.
لازم به ذکر است که در برخی موارد، مانند جرم قتل به دلیل خشونت خانگی، ممکن است مجازاتهایی مانند حبس تعزیری با توجه به شرایط هر پرونده، در نظر گرفته شود. همچنین، در همه موارد، مجازاتهای متفاوتی برای متهم در نظر گرفته میشود که بستگی به شرایط هر پرونده و عوامل مختلف دارد.
جرم قتل برادر یا خواهر
در قانون جمهوری اسلامی، جرم قتل خانوادگی در مورد کشتن برادر یا خواهر نیز به عنوان یکی از جرائم جنایی شناخته شده است. بر اساس ماده ۲۰۱ قانون مجازات اسلامی سال ۱۳۷۰، هر فردی که برادر یا خواهر خود را به قتل برساند، متهم به ارتکاب جرم قتل محسوب میشود و در صورت اثبات جرم، ممکن است به مجازات قصاص محکوم شود.
در صورتی که جرم به صورت شبه عمدی انجام شده باشد، ممکن است به دیه محکوم شود. همچنین، در صورت بازندگی متهم از انجام جرم، مجازات حبس تعزیری نیز برای او در نظر گرفته میشود.
لازم به ذکر است که در برخی موارد، مانند جرم قتل به دلیل خشونت خانگی، ممکن است مجازاتهایی مانند حبس تعزیری با توجه به شرایط هر پرونده، در نظر گرفته شود. همچنین، در همه موارد، مجازاتهای متفاوتی برای متهم در نظر گرفته میشود که بستگی به شرایط هر پرونده و عوامل مختلف دارد.
جرم قتل زن توسط مرد
در قانون جمهوری اسلامی، جرم قتل زن توسط شوهر به عنوان یکی از جرائم جنایی شناخته شده است. بر اساس ماده ۶۳۰ قانون مجازات اسلامی سال ۱۳۹۲، هر شخصی که همسر خود را به قتل برساند، متهم به ارتکاب جرم قتل محسوب میشود و در صورت اثبات جرم، ممکن است به مجازات قصاص یا دیه خواهد شد.
اما در مواردی که شوهر همسر خود را در حال زنا با مرد بیگانهای ببیند و علم به تمکین یا رضایت زن داشته باشد، به عنوان یک روش تعقیب قانونی، ممکن است برای اثبات جرم شوهر، از دو شاهد و یا اقرار شوهر و همچنین مرد بیگانه به عنوان شاهد استفاده شود. در این صورت، اگر جرم به صورت عمدی و با تصمیم قبلی انجام شده باشد، شوهر به مجازات قصاص محکوم خواهد شد.
اما اگر زن در حال زنا با مرد بیگانه بوده و مرد از این وضعیت با خودش آگاهی داشته باشد و جرم را به صورت عمدی و با تصمیم قبلی انجام داده باشد، ممکن است به مجازات قصاص محکوم شود. در صورتی که زن به عنوان مکره شناخته شود، تنها مرد بیگانه به مجازات قصاص محکوم خواهد شد و شوهر زن به عنوان قاتل معرفی نخواهد شد و مجازات قصاص یا دیه از او ساقط خواهد شد.
لازم به ذکر است که در برخی موارد، مانند جرم قتل به دلیل خشونت خانگی، ممکن است مجازاتهایی مانند حبس تعزیری با توجه به شرایط هر پرونده، در نظر گرفته شود. همچنین، در همه موارد، مجازاتهای متفاوتی برای متهم در نظر گرفته میشود که بستگی به شرایط هر پرونده و عوامل مختلف دارد.
جرم قتل شوهر توسط زن
در قانون جمهوری اسلامی، جرم قتل شوهر توسط زن به عنوان یکی از جرائم جنایی شناخته شده است. بر اساس ماده ۶۳۰ قانون مجازات اسلامی سال ۱۳۹۲، هر شخصی که همسر خود را به قتل برساند، متهم به ارتکاب جرم قتل محسوب میشود و در صورت اثبات جرم، ممکن است به مجازات قصاص یا دیه خواهد شد.
اما در صورتی که زن به دلیل خشونت و سوء استفاده مداوم از خودداری دائمی و مستدام و یا با تحریک شوهر و به دفاع از جان خود به قتل شوهر برسد، در صورت اثبات جرم، ممکن است به مجازات حبس تعزیری محکوم شود. در این حالت، در صورتی که مدت خشونت و سوء استفاده زیادی باشد، ممکن است مجازات حبس تعزیری برای زن افزایش یابد.
لازم به ذکر است که در برخی موارد، مانند جرم قتل به دلیل خشونت خانگی، ممکن است مجازاتهایی مانند حبس تعزیری با توجه به شرایط هر پرونده، در نظر گرفته شود. همچنین، در همه موارد، مجازاتهای متفاوتی برای متهم در نظر گرفته میشود که بستگی به شرایط هر پرونده و عوامل مختلف دارد.
مدارک مورد نیاز برای اثبات قتل
برای اثبات جرم در قتلهای خانوادگی، مدارک و شواهد مختلفی باید ارائه شود. این مدارک و شواهد میتواند شامل موارد زیر باشد:
- گزارش پزشکی: گزارش پزشکی در مورد علت مرگ فرد و نوع آسیبهایی که در بدن فرد وجود دارد، میتواند به عنوان یکی از مدارک مورد استفاده قرار گیرد.
- شواهد جسمانی: شواهد جسمانی شامل اثرات ضرب و جرح، ساییدگی، بریدگی و غیره در بدن فرد قربانی میباشد که میتواند به عنوان مدرک در پرونده مورد استفاده قرار گیرد.
- شواهد مکانی: شواهد مکانی شامل اثرات دست و پا، نشانههای اثرات خشونت و زورگیری در محل جرم میباشد که میتواند به عنوان مدرک در پرونده مورد استفاده قرار گیرد.
- شواهد شاهدان: شواهد شاهدان شامل شهادت مستقیم یا غیرمستقیم شاهدان، همسایگان، خانواده و دیگرانی که شاهد جرم بودهاند، میباشد که میتواند به عنوان مدرک در پرونده مورد استفاده قرار گیرد.
- شواهد الکترونیکی: شواهد الکترونیکی مانند پیامهای تلفن همراه، ایمیلها، پیامهای شبکههای اجتماعی و غیره، میتواند به عنوان مدرک در پرونده مورد استفاده قرار گیرد.
- شواهد دیگر: شواهد دیگر مانند فیلمها و عکسهای مرتبط با جرم، میتواند به عنوان مدرک در پرونده مورد استفاده قرار گیرد.
بسته به شرایط هر پرونده، ممکن است مدارک و شواهد مختلفی مورد نیاز باشد که باید توسط مراجع قضایی و قوانین مربوطه بررسی و ارزیابی شوند.
مراحل اثبات قتل خانوادگی
اثبات قتل خانوادگی ممکن است به دلیل پیچیدگی و ابهامات مربوط به شرایط جرم، مدارک و شواهد مورد نیاز، و همچنین بخشهای مختلف قانونی و قضایی که در پرونده مورد نظر درگیر هستند، به طور کلی پیچیده و طولانی باشد. برای این منظور، مراحل زیر در اثبات قتل خانوادگی باید طی شود:
- گزارش پلیس: در صورت ارتکاب قتل خانوادگی، ابتدا باید به پلیس اطلاع داده و گزارشی در این رابطه تهیه کنید. این گزارش شامل جزئیات مربوط به مکان و زمان جرم، مدارک و شواهد مربوط به جرم، نام و مشخصات فرد متهم، و شواهد و شهادتهای شاهدان است.
- تحقیقات پلیس: پس از گزارش پلیس، تحقیقات لازم برای جمعآوری مدارک و شواهد مورد نیاز و بررسی نقش هر فرد در جرم، انجام میشود. در این مرحله، پلیس ممکن است شواهد جسمانی، شواهد مکانی، شواهد الکترونیکی، و شهادت شاهدان را جمعآوری کند.
- دادستانی: پس از جمعآوری مدارک و شواهد، پرونده به دادستانی منتقل میشود. دادستانی به تحقیقات پلیس ادامه میدهد و شواهد و مدارک مورد جمعآوری را بررسی و ارزیابی میکند. در این مرحله، دادستانی ممکن است برای تکمیل شواهد و مدارک، تحقیقات بیشتری در خصوص جرم انجام دهد.
- دادگاه: پس از بررسی شواهد و مدارک مورد ارائه توسط دادستانی، پرونده به دادگاه منتقل میشود. در دادگاه، ممکن است شواهد و مدارک مورد ارائه، شهادت شاهدان و خود متهم بررسی شود. در این مرحله، دادگاه تصمیم نهایی درباره محکومیت یا آبرو دادن متهم را میگیرد.
لازم به ذکر است که تمامی مراحل بالا بسته به شرایط هر پرونده و قوانین مربوطه، ممکن است تغییر کند. همچنین، برای اثبات قتل خانوادگی، ممکن است تحقیقات و مدارک بیشتری نیز برای ارائه شواهد و مدارک مورد نیاز لازم باشد.
:: برچسبها:
اثبات قتل خانوادگی ,
قتل ,
مجازات قتل خانوادگی ,
مدارک اثبات قتل خانوادگی ,
:: بازدید از این مطلب : 123
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 18 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
سندرم پیریفورمیس (PS) یک بیماری اسکلتی عضلانی دردناک است که بیشتر در زنان و افرادی که فعالیتهایی نظیر دویدن و پیادهروی زیاد دارند، رخ میدهد. این بیماری به دلیل فشار بر روی عصب رانی که از منطقه پیریفورمیس (یک عضله کوچک و قوی در ناحیه پشت باسن) عبور میکند، ایجاد میشود.
علت سندرم پیریفورسیس
علت سندروم پیریفورمیس، ایجاد فشار بر روی عصب رانی که از منطقه پیریفورمیس (یک عضله کوچک و قوی در ناحیه پشت باسن) عبور میکند، است. اما علت اصلی اسپاسم عضلانی در عضله پیریفورمیس که میتواند به سندروم پیریفورمیس منجر شود، مشخص نیست و ممکن است به دلیل چندین عامل باشد. بعضی از این عوامل عبارتند از:
- فعالیتهای ورزشی یا کاری که نیاز به استفاده از عضلات پشت باسن دارد، مانند دویدن، پیادهروی و شنا.
- نشستن بر روی سطوح نرم و نامناسب مانند صندلیهای نامناسب.
- آسیب به عضلات پیریفورمیس به دلیل حادثه، ضربه، یا سایر عوامل.
- التهاب در ناحیه پشت باسن به دلیل آسیب، عفونت یا بیماریهایی مانند آرتریت روماتوئید.
- نارسایی عضلات در ناحیه پشت باسن به دلیل عدم تمرین و فعالیت بدنی کافی.
علائم سندرم پیریفورمیس
سندرم پیریفورمیس یک بیماری اسکلتی عضلانی است که به دلیل فشار بر روی عصب رانی که از منطقه پیریفورمیس (یک عضله کوچک و قوی در ناحیه پشت باسن) عبور میکند، ایجاد میشود. علائم سندروم پیریفورمیس شامل موارد زیر است:
- بی حسی و گزگزی: بیماران با سندرم پیریفورمیس ممکن است از بی حسی و گزگزی در ناحیه پشت باسن و ران رنج ببرند.
- درد و حساسیت به لمس عضلات: درد و حساسیت به لمس عضلات پشت باسن و ران نیز از علائم سندرم پیریفورمیس است.
- درد در حین نشستن: درد و عدم راحتی در ناحیه پشت باسن و ران ممکن است در حین نشستن احساس شود.
- دردی با نشستن طولانی: در صورت نشستن طولانی، درد و عدم راحتی در ناحیه پشت باسن و ران شدیدتر میشود.
علاوه بر این علائم، بعضی بیماران با سندرم پیریفورمیس ممکن است از سختی عضلات پشت باسن و ران، سفتی و تنگی در ناحیه باسن و ران، درد در ناحیه زانو و پا، و در برخی موارد تورم و قرمزی در ناحیه پشت باسن نیز شکایت کنند.
برای کسب اطلاعات در مورد اسپوندیلیت آنکیلوزان و راه های درمان آن کلیک کنید
تشخیص سندرم پیریفورمیس
تشخیص سندروم پیریفورمیس معمولاً با ترکیبی از معاینه فیزیکی، تاریخچه پزشکی و تستهای تشخیصی انجام میشود. در ادامه به توضیح هر یک از این روشها پرداخته میشود:
- معاینه فیزیکی: در معاینه فیزیکی، پزشک با استفاده از ابزارهایی مانند مارپیچ، ماساژور و فشارسنج عضلات، به بررسی عضلات پشت باسن و ران میپردازد. همچنین، پزشک ممکن است با استفاده از تکنیکهایی مانند تستهای کشیدن و فشار دادن ران، تستهای جلوگیری از تحریک عصب رانی و تستهای ارزیابی تحرک و قدرت عضلات پشت باسن، به تشخیص سندروم پیریفورمیس بپردازد.
- تاریخچه پزشکی: در تاریخچه پزشکی، پزشک به بررسی علائم و نشانههایی که بیمار تجربه میکند، توجه میکند. همچنین، پزشک ممکن است به سوالاتی درباره تاریخچه بیماری، تاریخچه ورزشی و فعالیت بدنی، تاریخچه درمانی و مصرف داروها و سایر عواملی که ممکن است بر سندروم پیریفورمیس تأثیرگذار باشند، پرداخته و اطلاعات مورد نیاز را جمعآوری میکند.
- تستهای تشخیصی: تستهای تشخیصی مانند تصویربرداری مانند MRI و امجیسی (EMG)، میتواند به پزشک در تشخیص سندروم پیریفورمیس کمک کند. در تصویربرداری MRI، تصاویری از بافتهای نرم بدن تهیه میشود تا امکان تشخیص آسیب و فشار بر عصب رانی وجود داشته باشد. همچنین در تست EMG، با استفاده از الکترودها، فعالیت عصب و عضلات بدن بررسی میشود تا امکان تشخیص خطاهای عصبی و عضلانی وجود داشته باشد.
درمان سندرم پیریفورمیس
درمان سندروم پیریفورمیس بستگی به شدت علائم، علت و عوارض بیمار دارد. در ادامه به توضیح روشهای درمان سندروم پیریفورمیس پرداخته میشود:
- تغییرات رفتاری: تغییرات رفتاری مانند تغییر نحوه نشستن و ایستادن، نوع ورزشهایی که انجام میدهید، استفاده از پایههای پشت برای قرار دادن پایهای شما و استفاده از روشهای مسکن درد میتواند به کاهش علامتهای سندروم پیریفورمیس کمک کند.
- فیزیوتراپی: درمان فیزیوتراپی به بیمار کمک میکند تا قدرت و انعطاف پشت باسن و ران را افزایش دهد و علایم سندروم پیریفورمیس را کاهش دهد. تمرینات انعطافپذیری و تقویت عضلات ، ماساژ و مداومت لیفتینگ و کشیدن ران میتواند به کاهش علائم کمک کند.
- داروها: مصرف داروهای ضد التهابی غیراستروئیدی (NSAIDs) مانند ایبوپروفن و ناپروکسن، میتواند به کاهش درد و التهاب عضلات کمک کند. همچنین، مصرف مرکبات (مانند لیمو و پرتقال) به دلیل دارا بودن خواص ضد التهابی و آنتیاکسیدانی، نیز به کاهش التهاب و درد کمک میکند.
- درمان دارویی: در صورتی که درد و علائم سندروم پیریفورمیس شدید باشد، پزشک ممکن است داروهایی مانند کورتیکواستروئیدها و بوتوکس را تجویز کند. در صورتی که درد شدید و مزاحم باشد ممکن است پزشک داروی درد قویتری مانند آنالژینها تجویز کند.
- جراحی: در موارد شدید سندروم پیریفورمیس، جراحی ممکن است لازم باشد. در این روش، عضله پیریفورمیس جدا شده و فشار بر عصب رانی برطرف میشود. این روش معمولاً در مواردی که سایر روشهای درمانی موثر نبودهاند، استفاده میشود.
تکنیک های بلوک یا انسداد عصب
تکنیکهای بلوک یا انسداد عصب در درمان سندرم پیریفورمیس مورد استفاده قرار میگیرند و به طور کلی شامل دو روش زیر میشوند:
- بلوک عصب پیریفورمیس: در این روش، پزشک یک داروی مخدر و یا آنالژزیک را در ناحیه عصب پیریفورمیس تزریق میکند تا باعث کاهش درد و التهاب عصب شود. این روش به عنوان یک تشخیص و درمان تشخیصی نیز مورد استفاده قرار میگیرد، چرا که به پزشک کمک میکند تا مکان عصب پیریفورمیس را تشخیص دهد.
- انسداد عصب پیریفورمیس: در این روش، پزشک از یک ماده که عصب را مسدود میکند، استفاده میکند. این روش میتواند به عنوان یک روش درمانی مؤقت در برخی از موارد استفاده شود، اما معمولاً به عنوان یک روش تشخیصی برای تعیین مکان عصب پیریفورمیس مورد استفاده قرار میگیرد.
- لازم به ذکر است که هر دو روش بلوک عصب پیریفورمیس و انسداد عصب پیریفورمیس باید توسط پزشکی با تخصص در این زمینه انجام شود و باید با توجه به شدت علائم، تاریخچه بیماری و وضعیت عمومی بیمار تعیین شود. در برخی از موارد، ممکن است پزشک ترکیبی از این دو روش را به کار ببرد تا بهترین نتیجه را برای بیمار به دست آورد. همچنین، باید توجه داشت که این روشها ممکن است عوارضی مانند خونریزی، عفونت و یا آسیب به عصبهای دیگر را در پی داشته باشند. بنابراین، همیشه باید با پزشک خود در مورد هرگونه ریسک و مزایای احتمالی انجام این روشها صحبت کنید.
اولتراسوند تراپی
اولتراسوند تراپی یک روش درمانی فیزیوتراپی است که برای درمان سندرم پیریفورمیس مورد استفاده قرار میگیرد. در این روش، امواج صوتی با فرکانس بالا به ناحیه پیریفورمیس تحریک میشود تا باعث کاهش التهاب و درد در این ناحیه شود.
در اولتراسوند تراپی، امواج صوتی به صورت مستقیم بر روی ناحیه پیریفورمیس تمرکز میشود. این امواج صوتی موجب وارد شدن حرارت به درون بافت میشوند و باعث افزایش گردش خون و کاهش التهاب در این ناحیه میشود. همچنین، این روش میتواند باعث کاهش درد و بهبود عملکرد عضلات پیریفورمیس شود.
معمولاً در یک جلسه اولتراسوند تراپی، پزشک یا فیزیوتراپیست از گلابی ژل برای روان کردن ناحیه دردناک استفاده میکند و سپس با استفاده از دستگاه اولتراسوند، امواج صوتی را به ناحیه پیریفورمیس هدایت میکند. در طول این روند، باید به دمای ناحیه مورد درمان توجه شود تا برای جلوگیری از آسیب به بافت، دمای منطقه بالایی ایجاد نشود.
اولتراسوند تراپی میتواند به عنوان یک روش درمانی مؤثر برای سندرم پیریفورمیس باشد، اما همیشه باید با پزشک خود در مورد مزایا و معایب این روش و سایر روشهای درمانی صحبت کنید. همچنین، در برخی از موارد، ممکن است بیماری شما به اندازه کافی شدید باشد که نیاز به درمان دارویی یا جراحی داشته باشد.
الکتروتراپی با دستگاه تنس (TENS)
الکتروتراپی با دستگاه تنس (TENS) یکی از روشهای درمانی غیردارویی برای سندرم پیریفورمیس است. این روش با استفاده از الکترودهای کوچکی که روی پوست قرار میگیرند، جریان الکتریکی را به ناحیه پیریفورمیس هدایت میکند تا باعث کاهش درد و التهاب در این ناحیه شود.
در این روش، دستگاه TENS با استفاده از الکترودهای کوچکی که روی پوست قرار میگیرند، جریان الکتریکی را به ناحیه پیریفورمیس هدایت میکند. زمانی که جریان الکتریکی به عضلات، اعصاب و بافتهای دیگر ناحیه پیریفورمیس هدایت میشود، میتواند باعث کاهش درد و التهاب در این ناحیه شود. همچنین، این روش میتواند باعث کاهش تشنج عضلانی و بهبود عملکرد عضلات پیریفورمیس شود.
استفاده از دستگاه TENS به طور کلی برای کنترل درد در بیماران با بیماریهای عضلانی-اسکلتی، تروماها و بیماریهای زنجیره قدرت مفید است. با این حال، قبل از استفاده از این روش باید با پزشک خود صحبت کنید تا ببینید که آیا این روش برای شما مناسب است یا خیر.
درمان با دستگاه TENS ممکن است برای برخی افراد مؤثر نباشد و در برخی موارد ممکن است عوارض جانبی ناشی از استفاده از این دستگاه نیز وجود داشته باشد. به عنوان مثال، برخی از افراد ممکن است برای آنها حساسیت به جریان الکتریکی وجود داشته باشد و یا برخی از عوارض جانبی شامل تحریک عضلات، تشنجهای عضلانی و حساسیت پوستی میتواند در دستگاه TENS رخ دهد.
همچنین، درمان با دستگاه TENS نباید به عنوان تعویض درمان دارویی مورد استفاده قرار بگیرد و همواره باید با پزشک خود در مورد مزایا و معایب این روش و سایر روشهای درمانی صحبت کنید.
گرما و سرما درمانی
درمان سندرم پیریفورمیس با گرما و سرما درمانی، یکی از روشهای غیردارویی برای کاهش درد و التهاب در این ناحیه است. این روشها میتوانند به صورت مستقل یا به صورت ترکیبی با دیگر روشهای درمانی مورد استفاده قرار بگیرند.
- استفاده از گرما درمانی: استفاده از گرما برای درمان سندرم پیریفورمیس میتواند باعث کاهش درد و التهاب در این ناحیه شود. گرما میتواند باعث افزایش گردش خون و کاهش تشنج عضلانی شود. برای استفاده از گرما درمانی، میتوانید از پتو گرم، پک گرما، حمام گرم یا دستگاه گرمایی استفاده کنید. اما باید به این نکته توجه داشت که استفاده از گرما در صورت وجود التهاب و یا درد شدید نباید انجام شود.
- استفاده از سرما درمانی: استفاده از سرما درمانی نیز میتواند در درمان سندرم پیریفورمیس مؤثر باشد. سرما میتواند باعث کاهش التهاب و درد در این ناحیه شود. برای استفاده از سرما درمانی، میتوانید از پک یخ، جعبه یخ، پوشش یخی یا دستگاه سرمایی استفاده کنید. با این حال، باید به این نکته توجه کنید که استفاده از سرما درمانی نباید برای مدت طولانی و بیش از ۲۰ دقیقه صورت گیرد و همچنین در صورت وجود عوارض جانبی مانند حساسیت پوستی و یا تحریک عضلانی، باید استفاده از سرما درمانی قطع شود.
- استفاده از ترکیب گرما و سرما: استفاده از ترکیب گرما و سرما میتواند بهبود درد و التهاب در سندرم پیریفورمیس را تسریع کند. برای انجام این روش، میتوانید به تناوب از گرما و سرما استفاده کنید، به عنوان مثال، چند دقیقه از گرما و سپس چند دقیقه از سرما استفاده کنید.
- همچنین، باید به این نکته توجه داشت که استفاده از گرما و سرما درمانی نباید به عنوان تعویض درمان دارویی مورد استفاده قرار گیرد و همواره باید با پزشک خود در مورد مزایا و معایب این روشو سایر روشهای درمانی صحبت کرد. همچنین، قبل از استفاده از هر یک از این روشها، باید با پزشک خود در مورد شرایط و محدودیتهایی که برای استفاده این روشها وجود دارد صحبت کنید. برای مثال، استفاده از گرما در صورت وجود التهاب شدید نباید انجام شود و استفاده از سرما درمانی نباید برای افرادی با مشکلات عروقی مانند بیماران دیابتی و یا افرادی که به سرما حساسیت دارند، مورد استفاده قرار گیرد.
درمان سندرم پیریفورمیس با طب سوزنی
سندرم پیریفورمیس یکی از بیماریهای عضلانی-اسکلتی است که با درد و تشنج عضلات پیریفورمیس (عضلهای که از ستون فقرات پایینی به سمت عضلات پشت باسن میرود) همراه است. یکی از روشهای غیردارویی برای درمان سندرم پیریفورمیس، طب سوزنی است.
طب سوزنی یا آکوپانکچر، یکی از روشهای درمانی سنتی چینی است که با استفاده از سوزنهای بسیار نازک و تخصصی به نقاط مشخصی از بدن اعمال میشود. این روش باعث تحریک نقاط خاصی از بدن میشود که باعث تسکین درد و کاهش التهاب در ناحیه مورد درمان میشود.
درمان سندرم پیریفورمیس با طب سوزنی، با استفاده از سوزنهای بسیار نازک و تخصصی به نقاط مشخصی از بدن اعمال میشود که باعث تحریک نقاط خاصی در ناحیه پیریفورمیس میشود. این تحریک باعث کاهش التهاب و درد در این ناحیه شده و باعث بهبود عملکرد عضلات پیریفورمیس میشود.
قبل از شروع درمان با طب سوزنی، باید با پزشک خود مشورت کرده و اطمینان حاصل کرد که این روش برای شما مناسب است. همچنین، باید به این نکته توجه داشت که درمان با طب سوزنی برای برخی افراد مناسب نیست و ممکن است در برخی موارد عوارض جانبی مانند درد، خونریزی، عفونت و یا تحریک عضلانی داشته باشد.
همچنین، باید به این نکته توجه داشت که طب سوزنی نباید به عنوان تعویض درمان دارویی مورد استفاده قرار گیرد و همواره باید با پزشک خود در مورد مزایا و معایب این روش و سایر روشهای درمانی صحبت کرد.
گروه های در معرض خطر
سندروم پیریفورمیس در همه سنین اتفاق میافتد، اما بیشتر در افرادی که فعالیت بدنی زیادی دارند و مورد استفاده قرار میگیرند، رخ میدهد. همچنین، برخی از عوامل زیر میتوانند خطر ابتلا به سندروم پیریفورمیس را افزایش دهند:
- فعالیت های ورزشی: افرادی که ورزشهایی مانند دویدن، پرش، خطوط، بدنسازی، شنا، تنیس و بسکتبال انجام میدهند، بیشتر در معرض خطر سندروم پیریفورمیس قرار دارند.
- کمردرد: افرادی که به کمردرد مبتلا هستند، بیشتر به سندروم پیریفورمیس در معرض هستند.
- جایگاه نامناسب: نشستن بر روی سطوح سخت و ناصحیح، ایستادن طولانی مدت در یک موقعیت و نگه داشتن بار سنگین روی یک پا، باعث افزایش فشار بر روی عضلات پیریفورمیس و افزایش خطر سندروم پیریفورمیس میشود.
- آسیب عصبی: بیماریهایی مانند روماتیسم و آسیب عصبی همچنین میتوانند به سندروم پیریفورمیس منجر شوند.
- ژنتیک: برخی از مطالعات نشان دادهاند که برخی از عوامل ژنتیکی ممکن است باعث بروز سندروم پیریفورمیس شوند.
:: برچسبها:
داروهای ضد التهابی ,
روشهای درمان ,
روشهای طب سنتی ,
سندرم پیریفورمیس ,
:: بازدید از این مطلب : 132
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 18 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
انتروکولیت نکروزان یک بیماری التهابی در گوارش است که معمولاً در نوزادان و کودکان شانهزده و یکی از شایعترین اورژانسهای جراحی-پزشکی در این گروه سنی است. در این بیماری، بخشی از روده بزرگ (کولون) به ویژه ناحیهی ورودی آن به شکل نکروز (مرگ بافتی) میگیرد. علت این بیماری هنوز به طور کامل مشخص نشده است، اما برخی از عوامل ممکن شامل عفونتها، عوامل ژنتیکی، فشار خون بالا در رگهای روده و یا عدم تعادل در باکتریهای گوارشی میباشد.
علت انتروکولیت نکروزان
انتروکولیت نکروزان در نوزادان یک بیماری التهابی در گوارش است که در آن بخشی از روده بزرگ (کولون) به ویژه ناحیهی ورودی آن به شکل نکروز (مرگ بافتی) میگیرد. علت این بیماری هنوز به طور کامل مشخص نشده است، اما برخی عوامل ممکن شامل:
- عدم رشد کامل روده در هنگام تولد: در برخی نوزادان، رشد کامل روده در هنگام تولد اتفاق نمیافتد و ممکن است باعث بروز این بیماری شود.
- نرسیدن اکسیژن کافی یا خونریزی روده در هنگام تولد: در برخی حالات، نوزادان ممکن است نرسیدن به اکسیژن کافی یا خونریزی روده در هنگام تولد داشته باشند که میتواند باعث بروز این بیماری شود.
- آسیب به آستر روده: در برخی موارد، آسیب به آستر روده میتواند باعث بروز این بیماری شود.
- رشد شدید باکتری در روده که باعث از بین رفتن دیواره روده میشود: رشد شدید باکتریها در روده ممکن است باعث کاهش عملکرد دیواره روده شود و در نتیجه باعث بروز این بیماری شود.
- تغذیه نوزاد با شیر خشک: تغذیه نوزاد با شیر خشک به جای شیر مادر ممکن است باعث کاهش سیستم ایمنی و افزایش خطر بروز این بیماری شود.
برای کسب اطلاعات در مورد کرمک یا پین ورم در کودکان کلیک کنید
علائم انتروکولیت نکروزان
انتروکولیت نکروزان در نوزادان ممکن است با علایم متنوعی همراه باشد. برخی از علائم شایع این بیماری عبارتند از:
- عدم تحمل غذا: نوزادان مبتلا به این بیماری ممکن است نتوانند غذا بخورند یا با مشکلاتی همراه باشد.
- تأخیر در تخلیه معده: نوزادان مبتلا به این بیماری ممکن است تخلیه معده خود را به تأخیر بیندازند یا به مشکل برخورد کنند.
- اتساع شکم، تندرنس شکمی، یا هر دو: شکم نوزادان مبتلا به این بیماری ممکن است اتساع یافته و یا دردناک باشد.
- ایلئوس/ کاهش صداهای شکمی: ایلئوس (جزء اول روده بزرگ) ممکن است تورم و یا کوچک شود و صداهای شکمی کاهش یابد.
- قرمزی جدارهٔ شکم: جداره شکم نوزادان ممکن است قرمز شده و دردناک باشد.
- دفع خون از رودهها (هماتوشزی): در برخی موارد، نوزادان مبتلا به این بیماری ممکن است خون از رودههای خود دفع کنند.
- آپنه: نوزادان مبتلا به این بیماری ممکن است مشکلاتی در تنفس خود داشته باشند، مانند آپنه.
- لتارژی: افزایش دمای بدن به صورت شدید و ناگهانی ممکن است در نوزادان مبتلا به این بیماری رخ دهد.
- کاهش جریان خون محیطی: نوزادان مبتلا به این بیماری ممکن است به دلیل کاهش جریان خون محیطی، پوست کمر و سیاه شود.
- شوک در مراحل انتهایی: در موارد شدید، نوزادان مبتلا به این بیماری ممکن است به شوک بیفتند.
- حوادث خونریزیدهنده مانند کوآگولوپاتیهای مصرفی: در برخی موارد، نوزادان مبتلا به این بیماری ممکن است به دلیل حوادث خونریزیدهنده مانند کوآگولوپاتیهای مصرفی، مشکلات دیگری نیز داشته باشند.
برای کسب اطلاعات در مورد زخم معده در کودکان کلیک کنید
عوارض انتروکولیت نکروزان
انتروکولیت نکروزان در نوزادان میتواند با عوارض جدی و خطرناکی همراه باشد که برخی از آنها عبارتند از:
- ایجاد حفره یا سوراخ در روده: در برخی موارد، این بیماری میتواند باعث ایجاد حفره یا سوراخ در روده شود که ممکن است باعث خروج مواد غذایی و باکتریهای موجود در روده شده و بیمار به خطر زندگی بیشتری بیفتد.
- زخم شدگی یا تنگی و باریک شدن روده: این بیماری ممکن است باعث زخم شدگی، التهاب و تنگی و باریک شدن روده شود.
- مشکل در جذب غذا: این بیماری ممکن است باعث کاهش عملکرد روده در جذب مواد غذایی شود که باعث کاهش وزن و نارسایی تغذیهای در نوزاد میشود.
- عفونت شدید و طاقت فرسا: در برخی موارد، این بیماری ممکن است باعث عفونت شدید و طاقت فرسای بیمار شود که ممکن است نیاز به بستری در بیمارستان و درمانهای پیچیدهتر داشته باشد.
- نارسایی کلیه: در برخی موارد، این بیماری میتواند باعث نارسایی کلیه شود.
- خونریزی شدید: نوزادان مبتلا به این بیماری ممکن است به دلیل خونریزی شدید در رودههای خود، به خطر زندگی قرار بگیرند.
- سپتیسمی: در برخی موارد، این بیماری میتواند باعث عفونت خون شود که با نام سپتیسمی شناخته میشود.
- خشکی و نفخ: نوزادان مبتلا به این بیماری ممکن است به دلیل اختلال در جذب مواد غذایی، به خشکی و نفخ دچار شوند.
- کاهش وزن: در برخی موارد، این بیماری ممکن است باعث کاهش وزن نوزاد شود.
- تشدید علائم: در برخی موارد، با وجود درمان، علائم بیماری ممکن است به تشدید بیشتری برسند.
- التهاب مفاصل: در برخی موارد، این بیماری ممکن است باعث التهاب مفاصل و درد مفاصل شود.
تشخیص انتروکولیت نکروزان نوزادان
تشخیص انتروکولیت نکروزان در نوزادان به دلیل شدت علائم و خطر بالای آن بسیار مهم است. برای تشخیص این بیماری، پزشک معمولاً با استفاده از روشهای زیر عمل میکند:
- بررسی علائم بالینی: پزشک با بررسی علائم بالینی مانند اسهال خونی، درد شکمی، تب، استفراغ و خستگی، احتمال ابتلا به انتروکولیت نکروزان را بررسی میکند.
- آزمایشات خون: پزشک ممکن است با درخواست آزمایش خون، شاخصهایی مانند تعداد سفید خونها و CRP را بررسی کند که در صورت بالا بودن، علایم التهاب را نشان میدهند.
- آزمایش مدفوع: آزمایش مدفوع میتواند نشان دهنده وجود خون، باکتریها و نشانگرهای التهابی در مدفوع باشد که نشان دهنده وجود انتروکولیت نکروزان است.
- بررسی تصویربرداری: معمولاً پزشک با استفاده از رادیولوژی و سونوگرافی برای بررسی وضعیت رودهها و شناسایی هرگونه تغییرات و التهاب در شکم بیمار استفاده میکند.
- بررسی با کلونوسکوپی: اگر پزشک شک داشته باشد که بیمار انتروکولیت نکروزان دارد، ممکن است با استفاده از کلونوسکوپی، درون روده را بررسی کند و هرگونه تغییرات و آسیب را بررسی کند.
راه های درمان انتروکولیت نکروزان
درمان انتروکولیت نکروزان در نوزادان بستگی به شدت بیماری و عوارض مربوطه دارد. در بیشتر موارد، درمان این بیماری شامل استفاده از داروها و تغذیه خاص است. در زیر راههای درمان این بیماری را بررسی میکنیم:
- استفاده از آنتیبیوتیک: در صورت وجود عفونت با باکتریها، پزشک ممکن است آنتیبیوتیکها را تجویز کند تا باکتریها را از بین ببرد.
- تغذیه: تغذیه خاصی برای درمان این بیماری وجود ندارد، اما بهتر است نوزاد با مواد غذایی سبک و خوشمزه تغذیه شود که ممکن است باعث بهبود وضعیت روده شود. همچنین، ممکن است پزشک معالج مواد غذایی خاصی برای کنترل علائم مانند اسهال و خشکی شدید تجویز کند.
- آب و الکترولیت ها: نوزادان مبتلا به این بیماری ممکن است به دلیل اسهال شدید بیشتر از حد معمول، مواد غذایی و آب را از دست بدهند. برای جبران این مواد، ممکن است پزشک الکترولیتها و مایعات برای تزریق و یا مصرف خوراکی تجویز کند.
- استراحت: استراحت در خانه یا در بیمارستان به نوزاد کمک میکند تا بهبود پیدا کند. در صورت بروز علائم شدید، ممکن است نوزاد نیاز به همراهی در بیمارستان داشته باشد.
- استفاده از کلیهکتون ها: در صورت عدم بهبود با درمان معمول، پزشک ممکن است کلیهکتونها را به عنوان یک راه برای بهبود وضعیت روده تجویز کند.
درمان دارویی
انتروکولیت نکروزان یک بیماری التهابی در روده است که در نوزادان بسیار شایع است. درمان این بیماری میتواند شامل روشهای دارویی و غیردارویی باشد. در ادامه به برخی از روشهای درمان دارویی انتروکولیت نکروزان در نوزادان اشاره میکنیم:
- آنتیبیوتیکها: در برخی موارد، انتروکولیت نکروزان در نوزادان با عفونت باکتریایی همراه است. در این موارد، مصرف آنتیبیوتیکها میتواند بهبود علائم بیماری را به همراه داشته باشد.
- استفاده از ایمونوساپرسانها: این دسته از داروها با کاهش پاسخ التهابی در رودهها به علائم انتروکولیت نکروزان در نوزاد کمک میکنند.
- استفاده از آمینوسالیسیلات: این دارو با کاهش التهاب رودهها و جلوگیری از تشکیل خونریزی در رودهها به درمان انتروکولیت نکروزان در نوزاد کمک میکند.
- استفاده از کورتیکواستروئیدها: این دسته از داروها با کاهش التهاب رودهها و جلوگیری از تشکیل خونریزی در رودهها به درمان انتروکولیت نکروزان در نوزاد کمک میکنند.

درمان با جراحی
در برخی موارد انتروکولیت نکروزان در نوزادان به گونهای شدید میتواند باشد که درمان با دارو یا تغییرات در تغذیه موفق نباشد و نیاز به جراحی باشد. در ادامه به برخی از روشهای جراحی درمان این بیماری در نوزادان اشاره میکنیم:
- کولکتومی: در این روش جراحی، بخشی از روده ضایع شده و این بخش باعث بروز التهاب شده است. پس از کولکتومی، رودههای باقیمانده با هم ترکیب میشوند و این عمل باعث بهبود علائم انتروکولیت نکروزان در نوزاد میشود.
- استماتوستومی: در این روش جراحی، یک چاهک برای استفاده از مدفوع بعد از جراحی به نام استوما (Stoma) در شکم نوزاد قرار میگیرد. بعد از جراحی، مدفوع از طریق استوما خارج میشود و این عمل باعث کاهش فشار در روده میشود.
- آنترورافی: در این روش جراحی، نواحی تخریب شده در روده با استفاده از دوخت و درونیابی مجدد، بازسازی میشود. این روش معمولاً در مواردی استفاده میشود که شکم نوزاد برای جراحی تحت برش قرار نگیرد.
برای کسب اطلاعات در مورد گاستروپارزی یا فلج معده کودکان کلیلک کنید
مراقبت های پرستاری انتروکولیت نکروزان نوزادان
انتروکولیت نکروزان یک بیماری التهابی در روده است که در کودکان نیز ممکن است رخ دهد. در این بیماری، رودهها تحت تاثیر التهاب قرار میگیرند و ممکن است به علائمی مانند اسهال، خونریزی روی دفعات مدفوع و درد شکمی منجر شود. در ادامه به برخی از مراقبتهای پرستاری برای کودکان مبتلا به انتروکولیت نکروزان اشاره میکنیم:
- رعایت تغذیه: تغذیه بهینه برای کودکان مبتلا به انتروکولیت نکروزان بسیار مهم است. پرهیز از مواد غذایی سنگین و شکمخراش نظیر غذاهای چرب و سرد، غذاهای پرفیبر و نوشیدنیهای گازدار و غلیظ، ممکن است به کاهش علائم بیماری کمک کند.
- مراقبت از پوست: اسهال ممکن است باعث تحریک پوست شود و باعث تحریک و التهاب پوست بینی، دور چشم و دهان شود. بنابراین، پاک کردن پوست کودک و استفاده از کرمهای ضد التهاب و ضدقرمه میتواند به کاهش این علائم کمک کند.
- مراقبت از پوشش و تمیزی بیمارستان: برای افزایش تمیزی و بهداشت در محیط بیمارستان، باید محیط را همیشه تمیز نگه داشت و از استفاده از مواد ضدعفونی کننده برای پوشش، تخت، وسایل پزشکی و غیره استفاده کرد.
- مراقبت از ترشحات: ترشحات مانند مدفوع و ادرار ممکن است باعث التهاب پوست در نواحی حساس شود. بنابراین، نگهداری تمیزی در نواحی حساس و تعویض پوشک با منظمی بسیار مهم است.
- رعایت آرامش: استراحت و آرامش ممکن است به کاهش علائم انتروکولیت نکروزان در کودک کمک کند. به کودک خود کمک کنید تا برای مدتی استراحت کند و در کنارش با او بازی کنید تا خودش را سرگرم کند.
:: برچسبها:
انتروکولیت نکروزان ,
علائم انتروکولیت نکروزان ,
علت انتروکولیت نکروزان ,
مراقبت های انتروکولیت نکروزان ,
:: بازدید از این مطلب : 117
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 18 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
دندان عقل نهفته یا دندان عقل مخفی، به دندان عقلی گفته میشود که به دلیل نبود فضای کافی در دهان، به صورت نیمه نهفته یا کاملاً نهفته در دهان باقی میماند. در واقع، دندان عقل نهفته به دلیل اینکه به طور کامل در دهان خارج نمیشود، میتواند به مشکلات مختلفی منجر شود.
علت رویش دندان عقل نهفته
علت اصلی ایجاد دندان عقل نهفته هنوز به طور کامل مشخص نشده است، اما برخی عوامل میتوانند نقش داشته باشند. برخی از این عوامل عبارتند از:
- فضای کافی برای رشد دندان عقل وجود نداشته باشد.
- ترکیب ژنتیکی: برخی افراد ممکن است ژنتیکی به دندان عقل نهفته داشته باشند.
- محل قرارگیری: ممکن است دندان عقل به دلیل قرارگیری در محلی که فضای کافی در دهان ندارد، به صورت نیمه نهفته یا کاملاً نهفته در دهان باقی بماند.
- نوع غذایی: برخی مطالعات نشان دادهاند که نوع غذایی که در طول رشد دندان عقل مصرف میشود، میتواند بر رشد دندان عقل تأثیر داشته باشد.
- نامنظم بودن دندانها: اگر دندانها نامنظم باشند و فضای کافی برای رشد دندان عقل وجود نداشته باشد، ممکن است دندان عقل به صورت نیمه نهفته یا کاملاً نهفته در دهان باقی بماند.
عوارض دندان عقل نهفته
دندان عقل پنهان (دندان عقل نهفته) ممکن است عوارضی را به همراه داشته باشد. برخی از عوارض احتمالی شامل موارد زیر میباشد:
- عفونت: در صورتی که دندان عقل پنهان شما شروع به شکستن کند و قسمتی از آن درون لثه بماند، باعث ایجاد عفونت در محل قرارگیری آن میشود.
- سردرد: دندان عقل پنهان میتواند باعث سردرد شود، زیرا فضای کمی در دهان باقی میگذارد و این میتواند باعث فشار بر روی فک و سر شود.
- درد و تورم: در صورتی که دندان عقل پنهان شما باعث تورم و درد در محل قرارگیری آن شود، ممکن است نیاز به درمان داشته باشید.
- آسیب به دندانهای همجوار: در صورتی که دندان عقل پنهان شما به دندانهای همجوار فشار بیشتری بیاورد، ممکن است باعث آسیب به آنها شود.
- کیست: دندان عقل پنهان ممکن است باعث ایجاد کیست شود که میتواند در صورت عدم درمان، باعث آسیب به بافتهای محیطی شود.
- عدم تمیزی: دندان عقل پنهان به دلیل قرارگیری در فضای کمی از دهان، به راحتی قابل دسترسی نیست و ممکن است در صورت عدم تمیزی، باعث ایجاد بیماریهای دهان و لثه شود.
برای کسب اطلاعات در مورد فلوروزیس دندان و راه های درمان آن کلیک کنید
در چه صورت کشیدن دندان عقل الزامی است
در صورتی که دندان عقل نهفته شما باعث مشکلاتی مانند عفونت لثه، عفونت استخوان، آسیب به دندانهای دیگر، کیست، درد، حرکت دندانها و یا نیاز به درمان قبل از پروتز شده باشد، ممکن است بهتر باشد آن را کشید. در غیر این صورت، اگر دندان عقل نهفته شما به طور کامل در دهان شما نیست ولی هیچ مشکلی ایجاد نمیکند، ممکن است پزشک دندانپزشک شما تصمیم بگیرد که آن را کشیده نشود.
- در مواردی که دندان عقل نهفته باعث عفونت لثه شده است، پزشک دندانپزشک ممکن است قبل از کشیدن دندان، به شما آنتیبیوتیک و ضد التهاب دهانی تجویز کند تا عفونت کاهش یابد. در صورتی که عفونت شدید باشد و به دندانهای دیگر شما نیز گسترش یابد، پزشک ممکن است تصمیم بگیرد دندان عقل نهفته شما باید کشیده شود.
- در مواردی که دندان عقل نهفته باعث عفونت استخوان شده است، پزشک دندانپزشک ممکن است بخشی از استخوان دور دندان عقل نهفته را هم که عفونت داشته باشد، برای درمان عفونت، باید حذف کند. در این موارد نیز، پزشک ممکن است تصمیم بگیرد که دندان عقل نهفته شما باید کشیده شود.
- در صورتی که دندان عقل نهفته باعث آسیب به دندانهای دیگر شده است، ممکن است پزشک دندانپزشک تصمیم بگیرد که دندان عقل نهفته شما باید کشیده شود.
- در مواردی که دندان عقل نهفته باعث ایجاد کیست شده است، پزشک دندانپزشک ممکن است تصمیم بگیرد که دندان عقل نهفته شما باید کشیده شود و بعد از آن کیست را بردارد.
- در صورتی که دندان عقل نهفته شما باعث درد شده است و درمانهای دیگر نتیجه ندهد، پزشک دندانپزشک ممکن است تصمیم بگیرد که دندان عقل نهفته شما باید کشیده شود.
- در مواردی که حرکت دندانهای شما باعث ناراحتی شده است، پزشک دندانپزشک ممکن است تصمیم بگیرد که دندان عقل نهفته شما بایدکشیده شود تا حرکت دندانهای دیگر را تحریک نکند.
- در مواردی که نیاز به درمان قبل از پروتز دندانی دارید، پزشک دندانپزشک ممکن است تصمیم بگیرد که دندان عقل نهفته شما باید کشیده شود تا پروتز دندانی روی دندانهای دیگر به خوبی قرار بگیرد.
درمان دندان عقل پنهان
درمان دندان عقل پنهان (دندان عقل نهفته) بستگی به شرایط و مشکلات شما دارد. در ادامه، به برخی از روشهای درمان دندان عقل پنهان اشاره شده است:
- کشیدن دندان: در بسیاری از موارد، پزشک دندانپزشک توصیه میکند که دندان عقل پنهان شما کشیده شود، به خصوص اگر باعث مشکلاتی مانند درد، عفونت، تورم و یا کیست شده باشد.
- جراحی: در صورتی که شرایط دندان عقل پنهان شما برای کشیدن پیچیده است، ممکن است نیاز به جراحی باشد. در این روش، پزشک دندانپزشک با استفاده از محل برش و دوخت در لثه، دندان عقل پنهان را کشیده و یا حذف میکند.
- پروتز: در برخی موارد، پزشک دندانپزشک ممکن است پروتزی را برای جایگزینی دندان عقل پنهان شما پیشنهاد دهد، به خصوص در صورتی که دندان عقل پنهان شما به دندانهای همجوار فشار بیشتری بیاورد.
- درمان عفونت: در صورتی که دندان عقل پنهان شما باعث عفونت شده است، پزشک دندانپزشک به شما آنتیبیوتیک و ضد التهاب دهانی تجویز میکند تا عفونت کاهش یابد. در برخی موارد، پزشک دندانپزشک ممکن است نیاز به درمان جراحی داشته باشید.
- درمان درد: پزشک دندانپزشک ممکن است در صورتی که دندان عقل پنهان شما باعث درد شده است، به شما ضد درد و داروهای ضد التهاب تجویز کند تا درد شما کاهش یابد.
- درمان کیست: در صورتی که دندان عقل پنهان شما باعث ایجاد کیست شده است، پزشک دندانپزشک ممکن است تصمیم بگیرد که دندان عقل پنهان شما باید کشیده شود و بعد از آن کیست را بردارد.
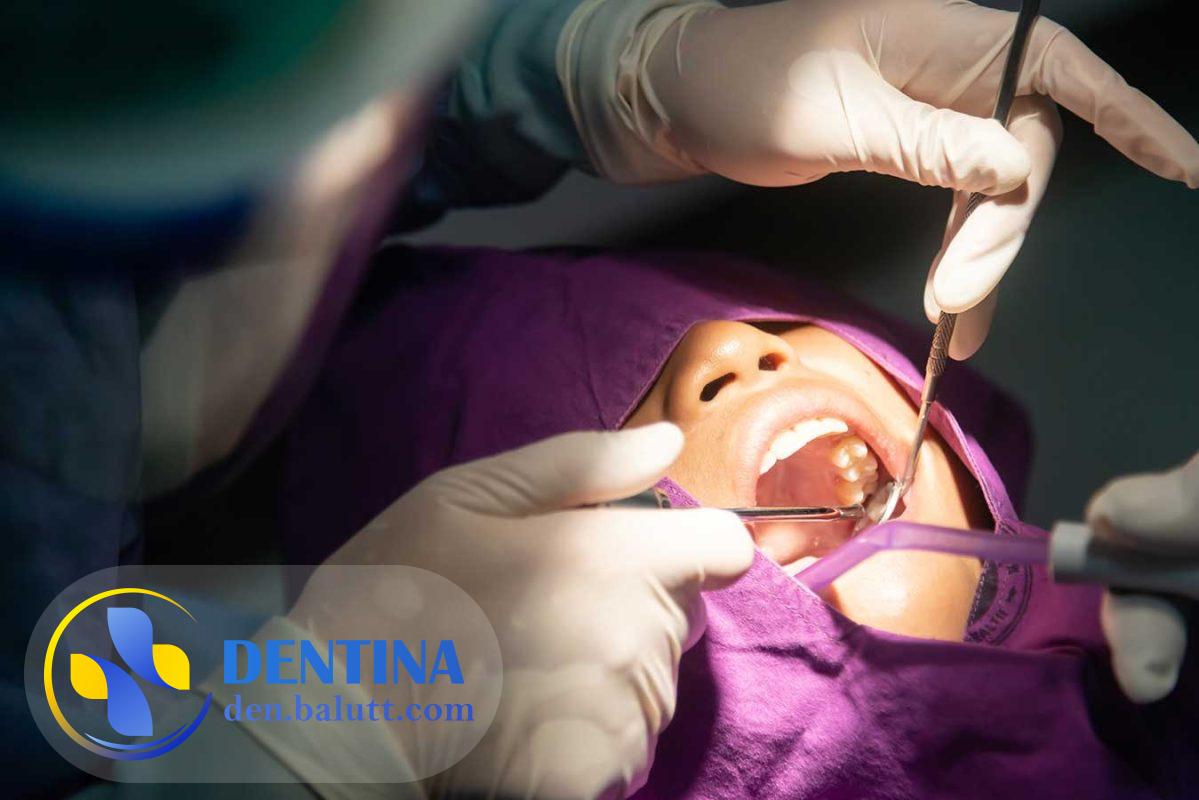
جراحی دندان عقل پنهان (دندان عقل نهفته) در صورتی که دندان به دلیل هرگونه علتی نتواند به صورت طبیعی از لثه بیرون بیاید، انجام میشود. در ادامه به برخی از جزئیات مربوط به جراحی دندان عقل پنهان اشاره خواهیم کرد:
- آماده سازی برای جراحی: پزشک دندانپزشک قبل از جراحی، با شما مشورت میکند و شما را با جزئیات و مراحل جراحی آشنا میکند. همچنین، در صورتی که شما در حال مصرف داروهایی هستید، باید در مورد آنها با پزشک خود مشورت کنید.
- بیهوشی: بسته به شرایط و میزان درد شما، پزشک دندانپزشک ممکن است از بیهوشی موضعی (تزریق موضعی) یا بیهوشی کلی استفاده کند.
- برش و دوخت لثه: پس از بیهوشی، پزشک دندانپزشک با استفاده از ابزارهای خاص، لثه را برش میدهد و دندان عقل پنهان را از لثه جدا میکند. سپس، پس از کشیدن دندان عقل پنهان، پزشک دندانپزشک لثه را با دوخت ترمیم میکند.
- پس از جراحی: پس از جراحی، پزشک دندانپزشک به شما توصیههایی میدهد تا در طول بازیابی، درد و عفونت کاهش یابد. این توصیهها ممکن است شامل استفاده از ضد درد، مصرف مایعات، خوردن غذاهای نرم، بیحرکتی و استراحت باشد.
پس از جراحی، ممکن است لثه شما تورم کند و درد داشته باشید. در برخی موارد، پزشک دندانپزشک ممکن است به شما آنتیبیوتیک و ضد التهاب دهانی تجویز کند تا بهبودی سریعتر را تسهیل کند.
:: برچسبها:
جراحی دندان عقل پنهان ,
درمان دندان عقل پنهان ,
دندان عقل پنهان ,
عوارض دندان عقل پنهان ,
کشیدن دندان عقل پنهان ,
:: بازدید از این مطلب : 116
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 18 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
ضرب و جرح دو جنایت جداگانه هستند، که هر کدام با شکل و شمایل خاص خود، آسیب به بدن فرد مورد حمله وارد می کنند.
ضرب، به معنای وارد کردن ضربه به بدن فرد است که میتواند با استفاده از قطعات مختلفی از بدن، به عنوان مثال مشت، پا، شلاق و … انجام شود. ضرب باعث تغییر رنگ پوست و یا تورم و سایر آسیبهایی مانند شکستگی استخوان، خونریزی و … میشود. در اکثر کشورها، ضرب به عنوان یک جنایت شناخته شده است و مجازات آن متفاوت است، بسته به شدت آسیب وارده به فرد مورد حمله.
جرح، به معنای بریدن پوست و گوشت است که با وارد کردن یک برش یا بریدگی عمیق، بافتهای داخلی بدن فرد را تخریب می کند و باعث خونریزی و از هم گسیختگی بافت می شود. جرح می تواند با استفاده از اشیای تیز مانند چاقو، شیشه، یک سلاخی و … انجام شود. جرح یکی از جنایتهایی است که میتواند باعث مرگ فرد مورد حمله شود و مجازات آن بسته به شدت آسیب وارده به فرد مورد حمله، متفاوت است.
ضرب و جرح عمدی
در قانون جمهوری اسلامی ایران، ضرب و جرح عمدی به عنوان جنایتی شناخته شده است و مجازات آن تابع شدت آسیب وارده به فرد مورد حمله است.
ماده ۲۶۸ قانون مجازات اسلامی ایران، ضرب و جرح عمدی را تعریف می کند. بر اساس این ماده، ضرب و جرح عمدی به معنای وارد کردن آسیب به بدن فرد با هر وسیلهای مانند مشت، شلاق، چاقو و … است.
مجازات ضرب و جرح عمدی در قانون جمهوری اسلامی به دو صورت مجازات قصاص و دیه تعین شده است. در صورتی که ضرب و جرح عمدی باعث مرگ فرد شود، مجازات قصاص اعمال می شود. اما در صورتی که مرگ فرد رخ ندهد، مجازات دیه تعیین می گردد.
برای کسب اطلاعات در مورد حکم اعدام دختر باکره کلیک کنید
مجازات ضرب و جرح عمدی
مجازات ضرب و جرح عمدی در قانون جمهوری اسلامی به دو صورت مجازات قصاص و دیه تعیین شده است. در صورتی که ضرب و جرح عمدی باعث مرگ فرد شود، مجازات قصاص اعمال می شود. اما در صورتی که مرگ فرد رخ ندهد، مجازات دیه تعیین می گردد.
با توجه به ماده ۲۷۹ قانون مجازات اسلامی، مجازات ضرب و جرح عمدی بسته به شدت آسیب وارده به فرد مورد حمله و میزان خسارتهای ناشی از آن، تعیین میشود. برای ضرب و جرح عمدی با شدت کمتر، مانند آسیبهایی که باعث تغییر رنگ پوست، تورم و یا شکستگی استخوان میشوند، مجازات به شکل حبس از دو تا شش ماه تعیین میشود. در صورتی که آسیب وارده به فرد مورد حمله با شدت بیشتر باشد، مانند آسیبهایی که باعث از دست دادن عضو یا ساز و کار بدن میشوند، مجازات به شکل حبس از دو تا پنج سال تعیین میشود.
همچنین، در صورت درخواست آسیب دیده، علاوه بر مجازات حبس، مرتکب به پرداخت دیه نیز محکوم میشود. بنابراین، مجازات ضرب و جرح عمدی در قانون جمهوری اسلامی، بسته به شدت آسیب وارده به فرد مورد حمله و میزان خسارتهای ناشی از آن، متفاوت است.
ضرب و جرح غیر عمدی
در قانون جمهوری اسلامی ایران، ضرب و جرح غیر عمدی به عنوان جنایتی شناخته شده است و مجازات آن تابع شدت آسیب وارده به فرد مورد حمله است.
ماده ۲۶۹ قانون مجازات اسلامی ایران، ضرب و جرح غیر عمدی را تعریف می کند. بر اساس این ماده، ضرب و جرح غیر عمدی به معنای وارد کردن آسیب به بدن فرد با هر وسیلهای مانند مشت، شلاق، چاقو و … است که در نتیجه آن، جراحتی به بدن فرد وارد شود ولی این جراحت ناشی از ضرب و جرح عمدی نباشد.
مجازات ضرب و جرح غیر عمد
مجازات ضرب و جرح غیر عمدی در قانون جمهوری اسلامی به شدت آسیب وارده به فرد مورد حمله و میزان خسارتهای ناشی از آن، تعیین میشود.
برای ضرب و جرح غیر عمدی با شدت کمتر، مانند آسیبهایی که باعث تغییر رنگ پوست، تورم و یا شکستگی استخوان میشوند، مجازات به شکل جریمه اعمال میشود. به عبارت دیگر، مجازات برای این نوع جنایت به صورت پرداخت مبلغی به عنوان جریمه تعیین میگردد.
اما در صورتی که آسیب وارده به فرد مورد حمله با شدت بیشتر باشد، مانند آسیبهایی که باعث از دست دادن عضو یا ساز و کار بدن میشوند، مجازات به شکل حبس از سه ماه تا یک سال تعیین میشود.
مدارک مورد نیاز اثبات ضرب و جرح
برای اثبات جرم ضرب و جرح، مدارک و شواهد مختلفی میتواند مورد استفاده قرار بگیرد که تحت عنوان “مدارک قانونی” مطرح میشوند. در ادامه، به بررسی مدارک مختلفی که در مورد اثبات ضرب و جرح مورد استفاده قرار میگیرند، پرداخته میشود:
- استشهادیه شهود: استشهادیه شهود، به معنای گزارش شهودی از وقایع و شاهدانی است که در مورد ضرب و جرح شاهد بودهاند. استشهادیه شهود میتواند مفید باشد، اما باید به دقت بررسی شود. برای مثال، اگر شاهدان از طرف دیگری بندرت شهریف، سابقه جرمی دارند یا با شاهد خود در رابطه با موضوع دعوا یا درگیری داشتهاند، شهادت آنها به عنوان شواهد قابل اعتماد ممکن است مورد تردید قرار گیرد.
- تحقیق محلی: تحقیقات محلی همچنین میتواند برای اثبات ضرب و جرح مفید باشد. برای مثال، اگر آسیب وارده به فرد مورد حمله به طور مشخصی مربوط به ضرب و جرح باشد، پلیس محلی میتواند ادعای فرد مورد حمله را تأیید کند.
- فیلم و عکس: فیلم و عکس میتوانند به عنوان شواهد قابل اعتماد برای اثبات ضرب و جرح مورد استفاده قرار بگیرند. برای مثال، اگر فیلمی از حادثه ثبت شده باشد، این فیلم میتواند به عنوان شواهد قابل اعتماد برای اثبات ضرب و جرح مورد استفاده قرار بگیرد. همچنین، عکسهایی از آسیبهایی که به فرد مورد حمله وارد شده است، میتواند به عنوان شواهد قابل اعتماد برای اثبات ضرب و جرح مورد استفاده قرار بگیرد.
- نظریه پزشک قانونی: نظریه پزشک قانونی به معنای ارائه نظر پزشکی در مورد آسیب وارده به فرد مورد حمله است. پزشک قانونی میتواند با بررسی آسیبهای وارده به فرد مورد حمله و شرح آنها، به عنوان شواهد قابل اعتماد برای اثبات ضرب و جرح مورد استفاده قرار بگیرد.
نحوه اثبات جرم ضرب و جرح
با توجه به مطالبی که ارائه شده، برای اثبات جرم ضرب و جرح در قانون جمهوری اسلامی، باید از شواهد و مدارک قانونی قابل اثبات استفاده کرد. در مورد این موارد خاص که ذکر شدهاند، میتوان به شرح زیر اشاره کرد:
- شهادت دو مرد عادل: شهادت دو مرد عادل، به عنوان شواهد شهودی مورد قبول در قانون جمهوری اسلامی استفاده میشود. اگر دو مرد عادل به عنوان شاهدانی قابل اعتماد و معتبر شناخته شوند و در جریان حادثه حاضر بوده باشند و توانایی شاهدگی در مورد تلفیات بدنی و جسمی فرد مورد ضرب و جرح را داشته باشند، شهادت آنها میتواند به عنوان شواهد قابل اعتماد برای اثبات جرم مورد استفاده قرار گیرد.
- دو بار اقرار ضارب: دو بار اقرار ضارب نیز میتواند به عنوان شواهد قابل اعتماد برای اثبات جرم ضرب و جرح به کار گرفته شود. این موضوع به شرطی قابل قبول است که این اقرارات به صورت رسمی و در شرایطی که فرد متهم به جرم به طور کامل آگاه بوده و از حقوقش به طور کامل پایبند بوده باشد، انجام شده باشند.
- سوگند یا قسامه: سوگند یا قسامه، به عنوان شواهدی برای اثبات جرم در قانون جمهوری اسلامی مورد قبول قرار نمیگیرد. به عبارت دیگر، سوگند یا قسامه به تنهایی قابل قبول برای اثبات جرم نیست و باید با استناد به دیگر شواهد و مدارک قابل اثبات همراه شود.
- علم قاضی: برای اثبات جرم ضرب و جرح، علم قاضی نیز میتواند مفید باشد. قاضی برای اثبات جرم، باید به شواهد قابل اعتماد و معتبری استناد کند و در صورتی که شواهد و مدارک مورد استفاده قابل قبول باشند، میتواند به آنها توجه کند و بر اساس آنها، صدور حکم انجام دهد.

مشارکت در ضرب و جرح عمدی
مشارکت در جرم ضرب و جرح عمدی، به عنوان یکی از جرایمی که در قانون جمهوری اسلامی قابل اجرا است، به دو صورت اصلی به شمار میرود: مشارکت فیزیکی و مشارکت ملموس.
- مشارکت فیزیکی به معنای مستقیم و فیزیکی شرکت در جرم است. به عبارت دیگر، در این نوع مشارکت، فرد به صورت مستقیم و با حضور خود، در جرم ضرب و جرح عمدی شرکت میکند. این نوع مشارکت در جرم، به عنوان مشارکت در جرم، با همان مجازاتی که برای جرم اصلی تعیین شده است، مجازات خواهد شد.
- مشارکت ملموس در جرم، به معنای کمک به انجام جرم توسط دیگران است. به عبارت دیگر، در این نوع مشارکت، فرد به هر نحوی به جرم کمک میکند، بدون اینکه به صورت مستقیم و فیزیکی در جرم شرکت کند. به عنوان مثال، اگر فردی به دیگران در انجام جرم کمک کند، مانند ارائه اطلاعات یا تجهیزات مورد نیاز برای ارتکاب جرم، او به عنوان مشارکت کننده در جرم، با مجازاتی که برای جرم اصلی تعیین شده است، مجازات خواهد شد. البته، مجازات مشارکت کننده در جرم، با توجه به نوع و شدت مشارکت و تاثیر آن بر جرم اصلی، ممکن است کمتر یا بیشتر از مجازات جرم اصلی باشد.
در مورد مجازات جرم ضرب و جرح عمدی، باید گفت که در قانون جمهوری اسلامی، مجازات آن به صورت زندان و یا جزای نقدی و انجام کارهای اجتماعی تعیین شده است. برای مثال، در صورتی که جرم ضرب و جرح عمدی باعث مرگ یا معلولیت دائمی شود، مجازات آن شامل اعدام و یا قصاص میشود. همچنین، در صورتی که ضرب و جرح عمدی برای جرح و آسیب به بدن شخص دیگر، باشد، مجازات آن به صورت زندان و یا جزای نقدی و انجام کارهای اجتماعی تعیین خواهد شد.
در مورد مشارکت در جرم ضرب و جرح عمدی، به عنوان ذکر شده، مجازات با توجه به نوع و شدت مشارکت، کمتر یا بیشتر از مجازات جرم اصلی خواهد بود. مثلاً، در صورتی که فرد به مشارکت فیزیکی در جرم ضرب و جرح عمدی متهم شود، مجازات آن با توجه به نوع و شدت جرم، ممکن است به صورت زندان و یا جزای نقدی تعیین شود. در صورتی که فرد به مشارکت ملموس در جرم ضرب و جرح عمدی متهم شود، مجازات آن نیز با توجه به نوع و شدت مشارکت، ممکن است کمتر یا بیشتر از مجازات جرم اصلی باشد.
لازم به ذکر است که مجازات جرم ضرب و جرح عمدی، ممکن است با توجه به شرایط خاص هر پرونده، تغییر یابد و در صورتی که جرم ضرب و جرح عمدی باعث مرگ یا معلولیت دائمی شود، مجازات آن شامل اعدام و یا قصاص نیز ممکن است. همچنین، در صورتی که فرد جرمی را انجام داده باشد که برای شخص دیگری ضرر و زیانی ایجاد کند، ممکن است از فرد خسارت جبرانی نیز خواسته شود.
نمونه دادخواست ضرب و جرح
به عنوان یک مدل عمومی، در خواست زیر برای جرم ضرب و جرح که در قانون جمهوری اسلامی قابل اجرا است، طرح شده است. البته این خواسته تنها به عنوان یک مدل عمومی میباشد و باید در صورت نیاز به شرایط خاص هر پرونده، تنظیم و تغییر یابد.
شماره پرونده: [شماره پرونده را وارد کنید]
به نام خدا
حضرت قاضی عزیز دادگاه [نام دادگاه را وارد کنید]
موضوع: خواستار تعقیب و مجازات فرد متهم به جرم ضرب و جرح
با سلام و احترام،
من [نام و نام خانوادگی شاکی]، ساکن [آدرس شاکی] هستم و این خواست را به منظور تعقیب و مجازات فردی که مرا ضرب و جرح کرده است، به دادگاه تقدیم میکنم.
شرح موضوع:
در تاریخ [تاریخ وقوع جرم را وارد کنید]، در محل [مکان وقوع جرم را وارد کنید]، فردی به نام [نام و نام خانوادگی متهم]، مرا در حین انجام کارهای روزمره به شدت ضرب و جرح کرده است. متهم با استفاده از قدرت بدنی خود، من را به شدت ضربه زده و باعث آسیبهای شدیدی به بدن من شده است.
گفتنی است که من به دلیل شدت جراحات وارده، از طریق اورژانس به بیمارستان منتقل شدم و درمانی مورد نیاز را دریافت کردم. همچنین، تصاویر پزشکی از جراحات وارده به بدن من نیز در پرونده قرار دارد.
به علاوه، شهادت دو شاهد قابل اعتماد و معتبر نیز در این خصوص به دادگاه ارائه خواهد شد. آنها شاهد حادثه بوده و از نوع و شدت آسیبهای وارده به بدن من آگاه میباشند.
با توجه به موارد ذکر شده، از دادگاه خواستار تعقیب و مجازات فرد متهم به جرم ضرب و جرح میشوم و از قضایای محترم خواهشمندم طبق قوانین و مقررات مربوطه، این پرونده را بررسی و صورت جلسه صادر نمایند.
ضمناً، برای اینکه در صورت نیاز به ارائه توضیحات و شواهد بیشتر، حاضر باشم، شماره تماس من به شرح زیر است:
[شماره تماس شاکی]
با تشکر از توجه شما
[امضاء شاکی]
:: برچسبها:
اثبات ضرب و جرح ,
ضرب و جرح ,
مشارکت در ضرب و جرح ,
:: بازدید از این مطلب : 229
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 18 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
اسپوندیلیت آنکیلوزان (Ankylosing Spondylitis) یکی از بیماری های بدخیم مفصلی است که منجر به التهاب و صلابت در استخوان های ستون فقرات می شود. این بیماری مزمن است و معمولاً در سنین 20 تا 40 سال شروع می شود، با افزایش سن، شدت بیماری افزایش می یابد.
علت اسپوندیلیت آنکیلوزان
علت ایجاد اسپوندیلیت آنکیلوزان تاکنون به طور کامل مشخص نشده است. با این حال، برخی عوامل ریشهای و ژنتیکی برای این بیماری مشخص شدهاند.
- یکی از این عوامل ژنتیکی، وجود ژن خاصی به نام HLA-B27 در بیماران است. این ژن در بیش از ۹۰ درصد بیماران مبتلا به اسپوندیلیت آنکیلوزان شناسایی شده است. با این حال، داشتن این ژن تنها کافی نیست و باید با عوامل دیگری نظیر محیطی و عوامل ایمنی نیز همراه باشد تا بیماری ایجاد شود.
- علاوه بر این، تحقیقات نشان دادهاند که بیمارانی که خانوادگیهایی با سابقه اسپوندیلیت آنکیلوزان دارند، بیشتر در معرض خطر برای ابتلا به این بیماری قرار دارند. بنابراین، عوامل ژنتیکی و خانوادگی نیز میتوانند به عنوان عوامل مؤثر در ایجاد این بیماری در نظر گرفته شوند.
- همچنین، عوامل ایمنی نیز میتوانند در ایجاد اسپوندیلیت آنکیلوزان نقش داشته باشند. برخی محققان معتقدند که در این بیماری، سیستم ایمنی بدن بهطور اشتباهی به بافت های سالم بدن حمله میکند و این باعث التهاب و صلابیت مفاصل میشود.
علائم اسپوندیلیت آنکیلوزان
علائم بیماری ممکن است در بیماران مختلف متفاوت باشد، اما علائم رایج آن عبارتند از:
- درد کمر:
درد کمر یکی از شایعترین علائم اسپوندیلیت آنکیلوزان است. این درد معمولاً در ناحیه پایین ستون فقرات و در امتداد آن احساس میشود. درد میتواند در حین خواب شدیدتر شود و با حرکت و ورزش بهبود یابد.
- خشکی کمر:
خشکی کمر یا صلابیت مفاصل یکی دیگر از علائم رایج در اسپوندیلیت آنکیلوزان است. این علامت به معنی کم شدن حرکت مفاصل است و معمولاً در ناحیه پایین ستون فقرات و مفاصل لگن احساس می شود.
- کیفوز:
کیفوز به معنی خم شدن پایینی ستون فقرات است و یکی از علائم پیشرفته تر اسپوندیلیت آنکیلوزان می باشد. این علامت معمولا در مراحل پیشرفته بیماری، به دلیل صلابیت و خشکی مفاصل اتفاق می افتد.
علاوه بر این علائم، برخی از علائم دیگر اسپوندیلیت آنکیلوزان عبارتند از:
- استفراغ صبحگاهی یا درد شدید صبحگاهی در ناحیه پایین ستون فقرات
- خستگی و احساس بدن دردی
- درد و سفتی در مفاصل
- احساس درد یا تورم در چشم
- خشکی و التهاب در ناحیه قلب.
برای کسب اطلاعات در مورد اسپوندیلولیز کلیک کنید
نحوه تشخیص اسپوندیلیت آنکیلوزان
تشخیص اسپوندیلیت آنکیلوزان (Ankylosing Spondylitis) معمولاً بر اساس تاریخچه بیماری، بررسی جسمی، آزمایش های خونی و تصویربرداری قطعی صورت میگیرد. در ادامه روشهای تشخیص این بیماری را شرح میدهیم:
- تاریخچه بیماری:
در بیمارانی که مشکوک به اسپوندیلیت آنکیلوزان هستند، پزشک معمولاً با پرسیدن سوالاتی مانند علائم، محل درد و صداهای مفصلی، تاریخچه خانوادگی و بررسی علائم درونرشتهای مانند التهاب روده، پسوریازیس و آسم، تلاش میکند تا به تشخیص نهایی برسد.
- بررسی جسمی:
پزشک با بررسی جسمی بیماران، به دنبال علائم فیزیکی اسپوندیلیت آنکیلوزان میگردد. این شامل بررسی انحنای ستون فقرات، خشکی مفاصل، علائم التهابی، شکل صورت و آزمایش حرکتی است.
- آزمایش های خونی:
آزمایش های خونی می توانند به پزشک کمک کنند تا در تشخیص اسپوندیلیت آنکیلوزان تأییدی کامل داشته باشد. آزمایش های خونی شامل آنتی ژن HLA-B27، سرعت رسوب و آنتی بادیهای مرتبط با بیماری می باشد.
- تصویربرداری:
برای تصویربرداری استفاده از رادیوگرافی، سی تی اسکن و مغناطیسی صورت می گیرد. در صورتی که پزشک پس از بررسی تاریخچه بیماری، بررسی جسمی و آزمایش های خونی، به تشخیص قطعی اسپوندیلیت آنکیلوزان نرسید، تصویربرداری ممکن است برای تأیید تشخیص مورد استفاده قرار گیرد. در تصویربرداری، تغییرات بیماری مانند صلابیت و خشکی مفاصل، انحراف ستون فقرات و زوایای انحنای آن بررسی میشود.
درمان اسپوندیلیت آنکیلوزان
۱. آمپول ها
رمیکید (Remicade) و سینورا (Cimzia) دو نوع داروی بیولوژیکی هستند که برای درمان اسپوندیلیت آنکیلوزان و بیماری های التهابی دیگر مورد استفاده قرار میگیرند. این داروها به عنوان مهارکننده های عامل تومور نکروزیس فاکتور-آلفا (TNF-α) شناخته میشوند و در کنترل التهاب و آلام مفاصل مرتبط با اسپوندیلیت آنکیلوزان کاربرد دارند.
رمیکید (Remicade) به صورت آمپول تزریقی و توسط پزشک در مطب یا در بیمارستان تزریق میشود. معمولاً در دورههای مشخصی تزریق میشود و معمولاً در آغاز درمان هر ۸ هفته یک بار تزریق میشود. پس از آن، زمان تزریق ممکن است تغییر کند و هر ۶ تا ۸ هفته یک بار تزریق شود.
سینورا (Cimzia) همچنین به صورت آمپول تزریقی در دورههای مشخصی تزریق میشود. معمولاً در آغاز درمان هر دو هفته یک بار تزریق میشود و پس از آن ممکن است زمان تزریق به هفتهای یا هر دو هفته یک بار کاهش یابد.
در هر دو داروی رمیکید و سینورا، پزشک میتواند مقدار دارو را تنظیم کند و به میزانی که لازم است کاهش یا افزایش دهد. قبل از شروع درمان با هر یک از این داروها، باید از عوارض جانبی آنها مطلع شوید.
عوارض جانبی ممکن از این داروها شامل عفونتهای غیرمعمول، سرفه، تب، درد و حساسیت به دارو است. همچنین، در صورت استفاده از این داروها، باید به دور از افرادی که به عفونت مبتلا هستند، مثل افرادی که تحت درمان با آنتی بیوتیک هستند، واکنش نشان داد.
۲. ضد التهاب ها
درمان اسپوندیلیت آنکیلوزان شامل چندین روش درمانی است که شامل داروهای ضد التهاب غیر استروئیدی (Non-Steroidal Anti-Inflammatory Drugs یا NSAIDs) است. این داروها به عنوان یکی از اولین روشهای درمانی در اسپوندیلیت آنکیلوزان مورد استفاده قرار میگیرند، زیرا میتوانند به کنترل التهاب و آلام مفاصل کمک کنند. در ادامه به برخی از داروهای ضد التهاب غیر استروئیدی که برای درمان اسپوندیلیت آنکیلوزان استفاده میشوند، اشاره میشود:
- ایبوپروفن (Ibuprofen): این دارو یکی از مهمترین داروهای ضد التهاب غیر استروئیدی است که برای درمان اسپوندیلیت آنکیلوزان استفاده میشود. ایبوپروفن به کنترل التهاب و آلام مفاصل کمک میکند و معمولاً در دوزهای مختلف به صورت قرص یا کپسول تجویز میشود.
- ناپروکسن (Naproxen): این دارو نیز یک داروی ضد التهاب غیر استروئیدی است که در درمان اسپوندیلیت آنکیلوزان مورد استفاده قرار میگیرد. ناپروکسن به کنترل التهاب و آلام مفاصل کمک میکند و معمولاً به صورت قرص یا کپسول تجویز میشود.
- دیکلوفناک (Diclofenac): این دارو نیز یک داروی ضد التهاب غیر استروئیدی است که برای درمان اسپوندیلیت آنکیلوزان استفاده میشود. دیکلوفناک به کنترل التهاب و آلام مفاصل کمک میکند و معمولاً به صورت قرص یا کپسول تجویز میشود.
- سلکوکسیب (Celecoxib): این دارو نیز یک داروی ضد التهاب غیر استروئیدی است که برای درمان اسپوندیلیت آنکیلوزان استفاده میشود. سلکوکسیب به کنترل التهاب و آلام مفاصل کمک میکند و معمولاً به صورت قرص تجویز میشود.
- سولفاسالازین: سولفاسالازین معمولاً به صورت قرص تجویز میشود و باید به دستور پزشک مصرف شود. دوز این دارو بسته به وضعیت بیمار و شدت بیماری متفاوت است و باید به دستور پزشک تعیین شود. معمولاً شروع دارو با دوز کمتر صورت میگیرد و سپس تدریجاً دوز بالاتر تعیین میشود.
- همچنین، برخی داروهای ضد التهاب غیر استروئیدی مانند ناپروکسن و ایبوپروفن به عنوان ژل به صورت موضعی نیز قابل استفاده هستند. با استفاده از ژلهای ضد التهابی به صورت موضعی، میتوان درد و التهاب مفاصل را مستقیماً کنترل کرد.
- مهم است بدانید که داروهای ضد التهاب غیر استروئیدی میتوانند عوارض جانبی داشته باشند، از جمله افزایش خطر بروز عفونتها، خونریزی معده، آسیب به کلیهها و اختلالات قلبی. بنابراین، برای استفاده از این داروها باید با پزشک خود مشورت کنید و همیشه به دستور پزشک این داروها را مصرف کنید. همچنین، باید در نظر داشت که داروهای ضد التهاب غیر استروئیدی تنها برای کنترل التهاب و آلام مفصلی استفاده میشوند و نمیتوانند بیماری اسپوندیلیت آنکیلوزان را درمان کنند. بنابراین، باید با پزشک خود برنامه درمانی مناسبی را برای کنترل بیماری ترتیب دهید.
۳. داروهای سرکوبگر ایمنی
درمان اسپوندیلیت آنکیلوزان با داروهای سرکوبگر ایمنی برای کنترل التهاب و کاهش علائم بیماری مؤثر است. این داروها به عنوان داروهای اصلی درمانی برای اسپوندیلیت آنکیلوزان استفاده میشوند و معمولاً به صورت داروهای ضد التهابی غیر استروئیدی (Non-Steroidal Anti-Inflammatory Drugs یا NSAIDs) و داروهای سرکوبگر ایمنی تجویز میشوند.
در زیر به برخی از داروهای سرکوبگر ایمنی که در درمان اسپوندیلیت آنکیلوزان مورد استفاده قرار میگیرند، اشاره میکنیم:
- آمینوسالیند (Sulfasalazine): این دارو یک داروی ضد التهابی غیر استروئیدی است که به کنترل التهاب و آلام مفاصل کمک میکند. همچنین، میتواند به کاهش سرعت پیشرفت بیماری کمک کند.
- متوترکسات (Methotrexate): این دارو یک داروی سرکوبگر ایمنی است که به کاهش التهاب و آلام مفاصل کمک میکند. همچنین، میتواند به کاهش سرعت پیشرفت بیماری کمک کند.
- سیمپونی (Secukinumab): این دارو یک داروی بیولوژیکی است که به کنترل التهاب و آلام مفاصل کمک میکند. این دارو با کاهش سطح پروتئینهای التهابی موثر است.
- اتانرسپت (Etanercept): این دارو یک داروی بیولوژیکی است که به کنترل التهاب و آلام مفاصل کمک میکند. این دارو با جلوگیری از تعامل پروتئینهای التهابی مؤثر است.
- آدالیموماب (Adalimumab): این دارو یک داروی بیولوژیکی است که به کنترل التهاب و آلام مفاصل کمک میکند. این دارو با جلوگیری از تعامل پروتئینهای التهابی مؤثر است.
- همچنین، داروهای سرکوبگر ایمنی ممکن است عوارض جانبی داشته باشند، از جمله خستگی، نفخ، تهوع، سرگیجه و عفونت. در صورت بروز هرگونه عارضه جانبی، باید به پزشک خود اطلاع دهید.
۴. فیزیوتراپی
فیزیوتراپی میتواند به عنوان یکی از راههای درمان اسپوندیلیت آنکیلوزان مؤثر باشد. با توجه به اینکه این بیماری معمولاً بر روی مفاصل و عضلات اثر میگذارد، تمرینات فیزیکی مناسب میتواند به کاهش علائم و بهبود عملکرد بیمار کمک کند.
- تمرینات کششی: تمرینات کششی میتوانند به کاهش سختی و راحتتر شدن حرکتهای مفاصل کمک کنند. برخی از تمرینات کششی شامل تمرینات کششی گردن، شانهها، بازوها، پاها و پشت ران ها هستند.
- تمرینات تقویتی: تمرینات تقویتی میتوانند به بهبود قدرت عضلات و پشتیبانی از مفاصل کمک کنند. برخی از تمرینات تقویتی شامل تمرینات وزنهبرداری، تمرینات شامل بدن و تمرینات پیلاتس هستند.
- تمرینات هوازی: تمرینات هوازی میتوانند به بهبود قدرت قلب و عروق، بهبود تنفس و کاهش وزن کمک کنند. برخی از تمرینات هوازی شامل پیادهروی، دویدن، شنا و دوچرخهسواری هستند.
- تمرینات اصلاحی: این تمرینات میتوانند به بهبود قابلیت حرکت، تعادل و تناسب عضلات کمک کنند. برخی از تمرینات اصلاحی شامل تمرینات تعادل و تمرینات اصلاحی شامل پایین آوردن و بلند کردن بدن کامل هستند.
- ماساژ: ماساژ میتواند به کاهش درد و سفتی عضلات کمک کند. ماسور آموزش دیده باید ماساژ را انجام دهد.
- تمرینات تنفسی: تمرینات تنفسی میتوانند به بهبود قابلیت تنفس و کاهش تنش های اضافی کمک کنند. برخی از تمرینات تنفسی شامل تمرینات تنفسی عمیق و تنفسی حرکتی هستند.
درمان با طب سنتی
اسپوندیلیت آنکیلوزان یک بیماری مزمن و التهابی است که نیاز به درمان دراز مدت دارد. در طب سنتی چندین روش برای درمان این بیماری وجود دارد، اما مهمترین روشها عبارتند از:
- اسید سالیسیلیک: اسید سالیسیلیک یک داروی ضد التهابی غیر استروئیدی است که میتواند در درمان اسپوندیلیت آنکیلوزان مؤثر باشد. این دارو معمولاً به عنوان داروی اولین خط درمانی برای کنترل التهاب و درد مفاصل مورد استفاده قرار میگیرد.
- گیاهان طبیعی: برخی گیاهان طبیعی مانند زنجبیل، زردچوبه، گل سرخ، آشپزخانه و شیرین بیان میتوانند به کاهش التهاب و درد مرتبط با اسپوندیلیت آنکیلوزان کمک کنند. این گیاهان معمولاً به صورت عصاره یا قرص تجویز میشوند.
- حرکات و ورزشهای فیزیکی: حرکات و ورزشهای فیزیکی منظم مانند یوگا، پیلاتس و شنا میتواند به بهبود عملکرد مفاصل و کاهش درد و التهاب مرتبط با اسپوندیلیت آنکیلوزان کمک کند.
- پوکههای معدنی: برخی پوکههای معدنی مانند پوکههای گردو، شیرین بیان و زردچوبه میتوانند به کاهش درد و التهاب مفاصل مرتبط با اسپوندیلیت آنکیلوزان کمک کنند. این پوکهها معمولاً به صورت پودر یا قرص تجویز میشوند.
- ماساژ: ماساژ میتواند به کاهش درد و تنگی عضلات و مفاصل مرتبط با اسپوندیلیت آنکیلوزان کمک کند.
:: برچسبها:
اسپوندیلیت آنکیلوزان ,
پروتکل درمان ,
عوامل ریسک ,
فیزیوتراپی ,
کلاسیفیکیشن ,
:: بازدید از این مطلب : 121
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 18 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
کرمک یا Pinworm یک نوع کرم لوله ای کوچک است که به طول حدود 1 سانتیمتر و به عرض 0.5 میلیمتر می رسد و در روده های انسان زندگی می کند. این کرم به خصوص در کودکان شایع است و ممکن است باعث عوارضی مانند خارش شدید در منطقه پیراهنی، اختلالات خواب، تحریک و التهاب موضعی در روده ها و افزایش خطر عفونت های دیگر شود.
نحوه انتقال پین ورم
انتقال کرمک یا پین ورم در کودکان به صورت بلع تخم ها اتفاق می افتد. تخم های کرمک که در منطقه پیرامونی کودکان قرار دارند، به راحتی به دست های کودکان می چسبند. اگر کودک با دست های خودش به این منطقه لمس کند و سپس دست های خودش را بخورد، تخم های کرمک به داخل دهان او منتقل می شوند و در روده ها جوجه های کرمک تشکیل می دهند.
همچنین، اگر کودک با اشیاءی که به دست کودکان دیگر رسیده اند مثل لباس های زیر، پوشک ها، تخت ها و دستمال های کاغذی مشترک در ارتباط باشد، ممکن است تخم های کرمک روی این اشیاء قرار داشته باشد و با لمس این اشیاء، تخم ها به دست کودک منتقل شوند.
علائم پین ورم کودکان
اکثر کودکانی که با کرمک یا پین ورم عفونت دارند، علائم و نشانه های خاصی ندارند. با این حال، برخی از علائم که ممکن است در کودکان بروز کند، عبارتند از:
- خارش: این یکی از شایع ترین علائم کرمک در کودکان است. بیشترین خارش در شب ها رخ می دهد.
- بی اشتهایی: کودک ممکن است برای خوردن غذا بیشتر تنفر داشته باشد و بیشترین بی اشتهایی در شب ها رخ می دهد.
- درد شکم: در برخی موارد، کودک ممکن است به دلیل حرکت کرمک ها در روده ها درد شکم داشته باشد.
- مخاط در مدفوع: ممکن است مدفوع کودکانی که با کرمک عفونت دارند، حاوی مخاط باشد.
- اسهال: در برخی موارد، کودک ممکن است به دلیل عفونت با کرمک اسهال داشته باشد.
- تب: در برخی موارد، کودک ممکن است به دلیل عفونت با کرمک تب داشته باشد.
- خستگی: کودک ممکن است به دلیل عفونت با کرمک خستگی و کاهش انرژی داشته باشد.
- بدبو بودن مدفوع: ممکن است مدفوع کودکانی که با کرمک عفونت دارند، بدبو باشد.
برای کسب اطلاعات در مورد عفونت ژیاردیا در کودکان کلیک کنید
عوارض پین ورم کودکان
عفونت کرمک یا پین ورم در کودکان ممکن است عوارض جدی ایجاد کند. بعضی از عوارض که ممکن است در کودکان بروز کند، عبارتند از:
- کاهش وزن: در برخی موارد، کرمک ها می توانند به جذب مواد غذایی در روده ها مانع شوند و باعث کاهش وزن کودک شوند.
- آنمی: در برخی موارد، کرمک ها می توانند به خونریزی در دستگاه گوارشی منجر شوند و باعث کاهش هموگلوبین خون شوند که به عوارض آنمی منجر می شود.
- اسهال: در برخی موارد، کودک ممکن است به دلیل عفونت با کرمک اسهال داشته باشد و این می تواند به ترشح زیاد مایعات و الکترولیت ها منجر شود.
- اختلالات خواب: در برخی موارد، خارش شدید در منطقه مقعدی ممکن است باعث بی خوابی و اختلالات خواب در کودک شود.
- اختلالات رشد و توسعه: در برخی موارد، عفونت کرمک ممکن است باعث کاهش رشد و توسعه کودک شود.
- درد شکم: در برخی موارد، کودک ممکن است به دلیل حرکت کرمک ها در روده ها درد شکم داشته باشد.
- بیماری های قلبی و عروقی: در برخی موارد، عفونت کرمک می تواند باعث بروز بیماری های قلبی و عروقی شود.
- عفونت های مزمن: در برخی موارد، عفونت کرمک می تواند باعث عفونت های مزمن در کودک شود.
درمان پین ورم کودکان
برای درمان عفونت کرمک یا پین ورم در کودکان، روش های مختلفی وجود دارد. در ادامه، به برخی از این روش ها اشاره می کنیم:
- داروهای ضد کرمک: بهترین و موثرترین روش برای درمان عفونت کرمک، مصرف داروهای ضد کرمک است. این داروها معمولاً به صورت قرص یا شربت تجویز می شوند و به طور معمول برای چند روز تجویز می شوند. مصرف دقیق داروها باید بر اساس نوع کرمک و وزن کودک تعیین شود.
- رژیم غذایی: مصرف خوراکی هایی که حاوی قند و کربوهیدرات زیادی هستند، می تواند به رشد کرمک ها کمک کند. بنابراین، از مصرف شیرینی، شکلات و نوشیدنی های شیرین خودداری کنید. به جای آن، می توانید مواد غذاییی که حاوی فیبر غذایی بالا هستند، مانند سبزیجات و میوه ها، مصرف کنید. همچنین، مصرف گوشت قرمز و سفید باید به طور کامل پخته شود.
- بهداشت فردی: برای جلوگیری از انتقال کرمک به دیگر افراد، باید بهداشت فردی خود و کودک را رعایت کنید. از شستشوی منظم دست ها، کوتاه نگهداشتن ناخن ها، استفاده از ظروف و البسه تمیز و جلوگیری از بازی کودک با خاک آلوده، پیشگیری می شود.
- درمان عوارض: در صورت بروز عوارض جانبی در کودک، مانند آنمی، اسهال و درد شکم، باید برای درمان این عوارض به پزشک مراجعه کنید.
- پیگیری: پس از درمان عفونت کرمک، باید پس از چند هفته دوباره برای بررسی وضعیت کرمک ها به پزشک مراجعه کنید.

درمان دارویی پین ورم
برای درمان عفونت کرمک در کودکان، انواع مختلفی از داروهای ضد کرمک وجود دارد. در ادامه، به برخی از این داروها اشاره می کنیم:
- مبندازول
- آلبندازول
- پرازیکوانتل
- پیرانتل پاموآت
- ایورمکتین
- نیکلوآمید
- آزیترومایسین
- تینیدازول
دقت کنید که همه این داروها برای همه نوع کرمک ها مناسب نیستند و باید بر اساس نوع کرمک و وزن کودک تعیین دوز شوند. بنابراین، پیش از استفاده از هر یک از این داروها، بهتر است با پزشک خود در مورد نوع و دوز دارو صحبت کنید.
درمان پین ورم با طب سنتی
پین ورم یا انفوزوریازیس یک نوع عفونت کرمی است که به واسطه نوع خاصی از کرمها بهوجود میآید. در طب سنتی، برخی از گیاهان دارای ترکیباتی هستند که میتوانند به درمان پین ورم در کودکان کمک کنند. البته این روش درمانی بهتر است تنها بهعنوان یک روش تکمیلی به درمانهای دارویی مربوط به پین ورم استفاده شود. در ادامه به برخی از گیاهان مفید در درمان پین ورم در کودکان در طب سنتی اشاره میکنیم:
- آویشن: آویشن یک گیاه دارویی با خواص ضد عفونی کننده است. مصرف آویشن بهعنوان یک چای یا عصاره میتواند به درمان پین ورم در کودکان کمک کند.
- بابونه: بابونه یک گیاه دارویی با خواص ضد التهابی و ضد عفونی کننده است. مصرف بابونه بهعنوان یک چای یا عصاره میتواند به درمان پین ورم در کودکان کمک کند.
- میخک: میخک یک گیاه دارویی با خواص ضد التهابی و ضد عفونی کننده است. مصرف میخک بهعنوان یک چای یا عصاره میتواند به درمان پین ورم در کودکان کمک کند.
- نعناع: نعناع یک گیاه دارویی با خواص ضد التهابی و ضد عفونی کننده است. مصرف نعناع بهعنوان یک چای یا عصاره میتواند به درمان پین ورم در کودکان کمک کند.
- زنجبیل: زنجبیل یک گیاه دارویی با خواص ضد التهابی و ضد عفونی کننده است. مصرف زنجبیل بهعنوان یک چای یا عصاره میتواند به درمان پین ورم در کودکان کمک کند.
- ماهون: ماهون یک گیاه دارویی با خواص ضد التهابی و ضد عفونی کننده است. مصرف ماهون بهعنوان یک چای یا عصاره میتواند به درمان پین ورم در کودکان کمک کند.
در هر صورت، قبل از استفاده از هر کدام از این گیاهان دارویی بهعنوان روش درمانی برای پین ورم در کودکان، باید با پزشک خود مشورت کنید. همچنین باید توجه داشت که تنها مصرف گیاهان دارویی برای درمان پین ورم در کودکان کافی نیست و باید همراه با درمانهای دارویی مربوط به پین ورم مصرف شود.
انتقال از حیوانات خانگی
حیوانات خانگی، از جمله گربهها، سگها و حیوانات دیگر، میتوانند منابعی برای انتقال کرمک به کودکان باشند. برخی از کرمکها به صورت ریزوئید (تخم) در مدفوع حیوانات خانگی وجود دارند و در صورت برخورد کودک با مدفوع آلوده، میتوانند به بدن کودک منتقل شوند.
بعضی از کرمکهایی که میتوانند به کودکان از طریق حیوانات خانگی منتقل شوند عبارتند از:
- کرمهای لولهای: این کرمکها شایعترین انگلهای داخلی در گربهها هستند. آنها میتوانند به صورت تخم، لارو و کرم بالغ در دستگاه گوارش حیوانات خانگی وجود داشته باشند و با خارج شدن از بدن حیوانات، میتوانند به بدن کودکان منتقل شوند.
- تنیا: این کرمکها در مدفوع حیوانات خانگی وجود دارند و با خوردن مدفوع آلوده توسط کودکان، میتوانند به بدن کودکان منتقل شوند.
- لمبلیاز: این کرمکها در مدفوع حیوانات خانگی وجود دارند و اگر کودک با مدفوع آلوده به این کرمکها برخورد کند، میتوانند به بدن کودک منتقل شوند.
برای پیشگیری از انتقال کرمک به کودکان از طریق حیوانات خانگی، بهتر است این موارد را رعایت کنید:
- شستشوی منظم دستها: پس از لمس یا بازی با حیوان خانگی، دستها را با آب و صابون شستشو دهید.
- پاکسازی مدفوع حیوان: مدفوع حیوانات خانگی را به طور منظم پاکسازی کرده و از دسترس کودکان دور نگه داشته و بهداشت فضای زندگی حیوان را رعایت کنید.
- بررسی حیوانات خانگی: حیوانات خانگی را به طور منظم برای کرمکها و انگلهای دیگر بررسی کنید و در صورت لزوم، از پزشک حیوان خود در مورد داروهای ضد کرمک یا دیگر روشهای پیشگیری مشورت بگیرید.
پیشگیری از پین ورم کودکان
برای پیشگیری از عفونت کرمک یا پین ورم در کودکان، می توانید از راه های زیر استفاده کنید:
- پخت کامل گوشت: برای جلوگیری از مصرف گوشت آلوده به تخم کرمک، باید گوشت را به طور کامل پخت کنید.
- شستشوی مکرر دست ها: باید دست های خود و کودک را به طور منظم و با آب و صابون شستشو دهید.
- کوتاه نگهداشتن ناخن ها: برای جلوگیری از جمع شدن تخم کرمک زیر ناخن ها، باید ناخن های کودکان را به طور دوره ای کوتاه نگهداری کنید.
- جوشاندن آب آشامیدنی: برای جلوگیری از مصرف آب آلوده به تخم کرمک، باید آب را به مدت ۱۰ دقیقه جوشانده و سپس مصرف کنید.
- جوشانیدن ظروف و البسه: برای جلوگیری از منتقل شدن تخم کرمک به غذا و اشیاء، باید ظروف و البسه را به مدت حداقل ۱۰ دقیقه جوشانده و پس از آن استفاده کنید.
- جلوگیری از بازی کودکان با خاک آلوده: باید کودکان را از بازی با خاک آلوده از جمله خاک حیاط، خاک گلدان ها و زمین بازی های آلوده به تخم کرمک، باز دارید.
- خودداری از خوردن آب آلوده: باید از استفاده از آب نامنظم و آلوده به تخم کرمک خودداری کنید.
- نخوردن سبزی خام در نقاط آلوده: باید از خوردن سبزیجات خام در نقاط آلوده به تخم کرمک، مانند باغچه ها و مزارعی که با کود حیوانی تغذیه می شوند، خودداری کنید.
:: برچسبها:
پین ورم ,
درمان پین ورم ,
درمان کرمک ,
علائم پین ورم ,
کرمک ,
:: بازدید از این مطلب : 129
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 18 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
فلوروزیس دندان یک حالت بالقوه خطرناک است که ممکن است در نتیجه مصرف زیاد فلوراید در طولانی مدت به وجود آید. فلوروزیس دندان به عبارت دیگر، یک حالت مربوط به لایه بیرونی دندان (اِنَامِل) است که در آن، لایه انجیری که به عنوان لایه محافظ دندان عمل میکند، ضعیف شده و آسیب دیده است. این حالت ممکن است باعث شود که روی سطح دندان، لکههای سفید و مات به صورت تکهای شوید.
انواع فلوروزیس
فلوروزیس دندان، به عنوان یکی از مشکلات دندانی رایج، در مراحل مختلفی از شدت مختلفی رخ میدهد. در زیر انواع مختلف فلوروزیس دندان را بررسی خواهیم کرد:
- فلوروزیس دندانی سفید: در این نوع فلوروزیس دندان، روی سطح دندان، لکههای سفید، صاف و بدون خمیری شکل میدهد. این حالت ممکن است باعث خشکی دهان و کاهش لعاب دهانی شود.
- فلوروزیس دندانی مات: در این نوع فلوروزیس دندان، روی سطح دندان، لکههای سفید و ماتی شکل میدهد که باعث کاهش براقیت دندان میشود.
- فلوروزیس دندانی خاکستری: در این نوع فلوروزیس دندان، روی سطح دندان، لکههای خاکستری رنگ شکل میدهد که باعث کاهش براقیت دندان و بیشتر شدن خطر پوسیدگی میشود.
- فلوروزیس دندانی قهوهای: در این نوع فلوروزیس دندان، روی سطح دندان، لکههای قهوهای رنگ شکل میدهد که باعث کاهش براقیت دندان میشود.
- فلوروزیس دندانی سیاه: در این نوع فلوروزیس دندان، روی سطح دندان، لکههای سیاه رنگ شکل میدهد که باعث کاهش براقیت دندان و ضعف روی دندان میشود.
علت فلوروزیس
فلوروزیس دندان به علت دریافت مقادیر زیادی فلوراید در طولانی مدت و در زمانی که دندانها در زیر لثه در حال رشد هستند، ایجاد میشود. فلوراید در واقع یک عنصر کمیاب است که به طور طبیعی در آب و خاک وجود دارد و به صورت محدود در برخی از مواد غذایی نیز یافت میشود. همچنین، فلوراید به عنوان یک عنصر مهم در پیشگیری از پوسیدگی دندان، به خمیردندانها و محصولات دندانپزشکی اضافه میشود.
اما مصرف زیاد فلوراید در طولانی مدت، میتواند به فلوروزیس دندان منجر شود. این امر به خصوص در کودکان و نوجوانان رخ میدهد، زیرا در این دوران، دندانها در حال رشد هستند و به فلوراید بیشتری نیاز دارند. اگر فلوراید بیش از حد به بدن وارد شود، این ماده در دندانهای در حال رشد جای متمرکز میشود و باعث فلوروزیس دندان میشود.
همچنین، مصرف زیاد فلوراید ممکن است از طریق آب شرب، داروها و محصولات دندانپزشکی اتفاق بیفتد. به عنوان مثال، در برخی مناطق، غلظت فلوراید در آب شرب بیش از حد مجاز است و مصرف این آب میتواند به فلوروزیس دندان منجر شود.
برای کسب اطلاعات در مورد مال اکلوژن و راه های درمان آن کلیک کنید
علائم فلوروزیس
در فلوروزیس دندان، شدت علائم بستگی به میزان آلودگی دندان به فلوراید دارد. در زیر علائم مختلف فلوروزیس دندان بر اساس شدت آن را بررسی خواهیم کرد:
- مشکوک: در این مرحله، علائم فلوروزیس دندان بسیار ملایم و حتی غیر قابل تشخیص هستند. به عنوان مثال، روی سطح دندان ممکن است لکههای سفیدی به وضوح نمایان نشود ولی با استفاده از تجزیه و تحلیل دقیق تصاویر دندانی میتوان این حالت را تشخیص داد.
- خیلی ملایم: در این مرحله، روی سطح دندان لکههای سفیدی قابل تشخیص هستند ولی حجم و مقدار آنها بسیار کم است. در این مرحله، فلوروزیس دندان به سادگی قابل درمان است.
- ملایم: در این مرحله، روی سطح دندان لکههای سفید و ماتی شکل میدهد که باعث کاهش براقیت دندان میشود. در این مرحله، فلوروزیس دندان میتواند به سادگی با رعایت بهداشت دهان و استفاده از محصولات دندانپزشکی مناسب درمان شود.
- متوسط: در این مرحله، روی سطح دندان لکههای خاکستری یا قهوهای شکل میدهد که باعث کاهش براقیت دندان و بیشتر شدن خطر پوسیدگی میشود. در این مرحله، درمان فلوروزیس دندان نیازمند ترکیبی از رعایت بهداشت دهان، محصولات دندانپزشکی و در برخی موارد، درمانهای دندانپزشکی است.
- شدید: در این مرحله، روی سطح دندان لکههای سیاه شکل میدهد که باعث کاهش براقیت دندان و ضعف روی دندان میشود. در این مرحله، درمان فلوروزیس دندان نیازمند درمانهای دندانپزشکی شدیدتری مانند پوشش دندانی، مصرف داروهای خاص و یا در برخی موارد، جراحی است.
تشخیص فلوروزیس
تشخیص فلوروزیس دندان به وسیله دندانپزشک صورت میگیرد. در زیر روشهای مختلف تشخیص فلوروزیس دندان را بررسی خواهیم کرد:
- بررسی بالینی: در این روش، دندانپزشک با استفاده از چشم دوربین و لوپ موجود در دفتر پزشکی، سطح دندان را بررسی میکند و علائم فلوروزیس دندان را شناسایی میکند.
- رادیوگرافی: این روش شامل انجام عکسبرداری از دندان با استفاده از دستگاه رادیوگرافی است. با تصویربرداری دندان، دندانپزشک میتواند علائم فلوروزیس دندان را بررسی کند و شدت آن را تعیین کند.
- اسکن دندان: در این روش، دندانپزشک از دستگاه اسکن دندان استفاده میکند تا تصاویر سه بعدی از دندان را بگیرد. این روش به دندانپزشک کمک میکند تا علائم فلوروزیس دندان را بررسی کند و بررسی کند که آیا دندان آسیب دیده است یا خیر.
- آزمایشات خون: در برخی موارد، دندانپزشک ممکن است آزمایش خون برای اندازهگیری میزان فلوراید در بدن شما درخواست کند. این آزمایش میتواند دقیقترین شیوه تشخیص فلوروزیس دندان باشد.
درمان فلوروزیس
۱. روکش دندان:
درمان فلوروزیس دندان به وسیله روکش دندانی یکی از روشهای متداول در درمان این بیماری است. در زیر انواع روکش دندانی مورد استفاده در درمان فلوروزیس دندان را بررسی خواهیم کرد:
- روکشهای پلیمری: این نوع روکش دارای ترکیبات پلاستیکی است و حاوی مقدار کمی فلوراید است. روکشهای پلیمری عموماً برای درمان فلوروزیس دندان در مراحل مشکوک و خیلی ملایم مورد استفاده قرار میگیرند.
- روکشهای کامپوزیتی: این نوع روکش دارای ترکیبات سرامیکی و پلاستیکی است و میتواند در شفافیت و براقیت دندان بهبود بخشد. روکشهای کامپوزیتی معمولاً برای درمان فلوروزیس دندان در مراحل متوسط و ملایم مورد استفاده قرار میگیرند.
- روکشهای پورسلن: این نوع روکش دندانی حاوی سرامیک است و به دلیل براقیت و شفافیت بالا، میتواند بهبود قابل توجهی در براقیت دندان داشته باشد. روکشهای پورسلن عموماً برای درمان فلوروزیس دندان در مراحل متوسط و شدید مورد استفاده قرار میگیرند.
۲. ونیر
ونیر یک روش درمانی است که در برخی موارد برای درمان فلوروزیس دندان نیز استفاده میشود. ونیر یک لایه نازک از جنس چینی است که برای پوشاندن سطح جلویی دندان ساخته میشود و به دندانها شکل و جذابیت بیشتری میدهد. در زیر انواع ونیر مورد استفاده در درمان فلوروزیس دندان را بررسی خواهیم کرد:
- ونیر پلیمری: این نوع ونیر از مواد پلاستیکی ساخته شده است و به دلیل هزینه کمتر، برای درمان فلوروزیس دندان در مراحل اولیه مورد استفاده قرار میگیرد.
- ونیر کامپوزیتی: این نوع ونیر از ترکیبات سرامیکی و پلاستیکی ساخته شده است و میتواند در شفافیت و براقیت دندان بهبود بخشد. ونیر کامپوزیتی برای درمان فلوروزیس دندان در مراحل متوسط و ملایم مورد استفاده قرار میگیرد.
- ونیر پورسلن: این نوع ونیر دارای سطح براق و شفافیت بالاست و به دلیل قابلیت تطبیق بالا با دندانها، میتواند به دندانها شکل و جذابیت بیشتری بدهد. ونیر پورسلن عموماً برای درمان فلوروزیس دندان در مراحل متوسط و شدید مورد استفاده قرار میگیرد.
۳. اتصال دندان:
- اتصال داندان یکی از روشهای موثر در درمان فلوروزیس دندان است. در این روش، یک ماده کامپوزیتی همرنگ با دندان روی دندان قرار داده میشود و به شکل دندان درآمده، سخت کاری شده و صیقل داده میشود. این روش به دندانها شکل و جذابیت بیشتری میدهد و همچنین میتواند برای درمان فلوروزیس دندان در مراحل ملایم تا متوسط مورد استفاده قرار بگیرد.
- اتصال داندان عموماً برای درمان فلوروزیس دندان در مراحلی که دندان به شدت متاثر شده است و نیاز به درمان شدید دارد، مناسب نیست. در این موارد، بهتر است از روشهای دیگری مانند روکش دندانی استفاده شود.
پیشگیری از فلوروزیس
فلوروزیس دندان یکی از مشکلات شایع دندانی است که میتوان با رعایت چند راه پیشگیری آن را کاهش داد. در ادامه به بررسی راههای پیشگیری از فلوروزیس دندان میپردازیم:
- رعایت بهداشت دهان و دندان: رعایت بهداشت دهان و دندان شامل تمیز کردن دندانها، استفاده از محصولات شستشوی دهان، استفاده از مسواک و نخ دندان و از همه مهمتر، مراجعه به دندانپزشک برای بررسی و درمان مشکلات دندانی است. این روش میتواند از ایجاد نقاط سفید و دیگر لکهها بر روی دندان، پوسیدگی دندان، بیماری لثه و یا مشکلات دیگر مرتبط با دندان جلوگیری کند.
- محدود کردن مقدار فلوئوراید: مصرف زیاد فلوئوراید، میتواند به علت ایجاد فلوروزیس دندان شود. بنابراین، باید مصرف فلوئوراید را محدود کرد و از محصولات حاوی فلوئوراید مانند آب شرب و خمیر دندان با دقت استفاده کرد.
- تغذیه سالم: تغذیه سالمی که شامل مصرف مواد غذایی غنی از کلسیم، فسفر و ویتامین D است، میتواند به عنوان یک راه پیشگیری موثر در برابر فلوروزیس دندان عمل کند.
- استفاده از محصولات حاوی کلرهکسیدین: مصرف محصولات حاوی کلرهکسیدین مانند محلولهای آنتیسپتیک برای شستشوی دهان و دندان، میتواند به کنترل باکتریهای دهان و دندان کمک کند که میتواند در پیشگیری از فلوروزیس دندان مؤثر باشد.
- ملاحظات در مصرف آب: مصرف آبی که حاوی فلوئوراید زیادی است، میتواند به علت ایجاد فلوروزیس دندان شود. بنابراین، باید ملاحظه کرد که آبی که مصرف میکنید در چه میزان فلوئوراید دارد.
:: برچسبها:
انواع فلوروزیس ,
تشخیص فلوروزیس ,
درمان فلوروزیس ,
علائم فلوروزیس ,
علت فلوروزیس ,
فلوروزیس ,
:: بازدید از این مطلب : 123
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : شنبه 18 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
در قانون مجازات اسلامی جمهوری اسلامی ایران، سرقت مسلحانه به عنوان یکی از جرایم جنایی به شمار میرود و به شدت محکوم میشود. براساس ماده ۲۸۷ این قانون، سرقت مسلحانه به شرح زیر تعریف شده است:
“هرگاه فردی با حمل یا استفاده از اسلحه یا سایر وسایل مشابه به محل سکونت، محل کار، محل تجارت یا محل عبور و مرور فرد دیگری برای گرفتن مال او حمله کند، سرقت مسلحانه را مرتکب شده است.”
بنابراین، برای اینکه سرقت به عنوان مسلحانه شناخته شود، باید فرد مجرم از اسلحه یا وسایل مشابه برای حمله به فرد دیگر استفاده کرده باشد. در صورتی که فرد مجرم از اسلحه یا وسایل مشابه برای حمله به فرد دیگر استفاده نکرده باشد، جرم او به عنوان سرقت ساده شناخته میشود.
مجازات سرقت مسلحانه در قانون مجازات اسلامی جمهوری اسلامی ایران، بسته به خصوصیات هر پرونده و شرایط مختلف، ممکن است متفاوت باشد. به طور کلی، برای مجرمانی که به جرم سرقت مسلحانه محکوم شدهاند، مجازاتهای شدیدی نظیر حبس محکومیت به اعدام ممکن است تعیین شود.
مجازات سرقت مسلحانه
قانون مجازات اسلامی جمهوری اسلامی ایران، در مواد ۶۵۱ و ۶۵۲ و ۶۵۴، به موجب آن ، انجام سرقت مسلحانه در شرایط خاصی، جرم انگاری شده است.
ماده ۶۵۱ قانون مجازات اسلامی، برای مجازات سرقتی که حدی ندارد ولی شرایط خاصی را دارد، تعیین مجازات خاصی ارائه میدهد. بر اساس این ماده، سرقتی که تمامی شرایط زیر را دارد، معادل ۵ تا ۲۰ سال حبس و تا ۷۴ ضربه شلاق خواهد بود:
- سرقت در شب رخ داده باشد؛
- سارقان دو نفر یا بیشتر باشند؛
- یک یا چند نفر از سارقان سلاح حمل کرده باشند؛
- سارقان در ضمن سرقت، کسی را آزار یا تهدید کرده باشند؛
- سارقان از دیوار بالا رفته یا حرز را شکسته باشند.
ماده ۶۵۲ قانون مجازات اسلامی، به سرقتی که برخلاف ماده ۶۵۱ تمام شرایط آن را ندارد، اشاره دارد و برای آن، مجازاتی بین ۳ تا ۱۵ سال حبس و شلاق تعیین میشود.
ماده ۶۵۴ قانون مجازات اسلامی، جرم سرقت مسلحانه را تعریف میکند. طبق این ماده، هرگاه فردی با حمل یا تهدید با اسلحه، به منظور سرقت یا محاوله سرقت، وارد محلی شود، جرم سرقت مسلحانه را ارتکاب کرده است. مجازات این جرم، بسته به خصوصیات پرونده و شرایط مختلف، ممکن است شامل حد باشد.
بنابراین، برای انجام سرقت مسلحانه در شرایط خاصی، جرم انگاری شده است و مجازات این جرم، بسته به شرایط پرونده و قوانین مجازات اسلامی، شامل حد یا تعزیری خواهد بود.
نحوه شکایت از سرقت مسلحانه
در مورد نحوه شکایت از سرقت مسلحانه در قانون جمهوری اسلامی ایران، مراحل زیر را میتوان برای شکایت از این جرم ذکر کرد:
- ابتدا باید به سریعی به پلیس یا نهاد مربوطه شکایت خود را اعلام کنید. دقت کنید که شکایت باید حتماً به صورت کتبی و با ذکر موضوع و جزئیات دقیق در دستگاه قضایی ارائه شود.
- پس از ارائه شکایت، پلیس باید موضوع را بررسی کرده و در صورت تایید جرم، پرونده را به دستگاه قضایی ارجاع دهد.
- در دستگاه قضایی، پرونده شما بررسی و مورد تحقیق قرار میگیرد. در این مرحله، ممکن است برای شما به عنوان شاکی، از شما خواسته شود که اطلاعات و توضیحات بیشتری در مورد جزئیات سرقت مسلحانه و هویت متهمان ارائه دهید.
- پس از بررسی تمامی مستندات و شواهد مربوطه، دادگاه به تصمیمی در مورد پرونده شما خواهد رسید. در صورت قطعیت حکم، مجازات متهمین تعیین خواهد شد.
اگر خود شما به عنوان قربانی این جرم دچار صدمات جسمی یا مالی شدهاید، میتوانید از ادارههای رسیدگی به جرایم جنایی مربوط به موضوعات اعتراض کنید و همچنین به دادستانی نیز شکایت کنید. اگر شما به عنوان شاهد در جریان جرم هستید، میتوانید از طریق شرح حوادث، اطلاعاتی که در اختیار دارید را به پلیس ارائه دهید.
اثبات سرقت مسلحانه
برای اثبات سرقت مسلحانه در دادگاه، باید مدارک و شواهدی که مربوط به این جرم هستند، به دادگاه ارائه شوند. مدارکی که ممکن است برای اثبات سرقت مسلحانه در دادگاه لازم باشند، عبارتند از:
- گزارش پلیس: پس از اعلام شکایت، پلیس باید گزارشی از جزئیات سرقت مسلحانه و تحقیقات خود در این زمینه تهیه کند. این گزارش میتواند به عنوان یکی از مدارک مورد نیاز در دادگاه برای اثبات این جرم مورد استفاده قرار گیرد.
- شاهدان: اگر شما شاهد سرقت مسلحانه بودهاید، شما میتوانید به عنوان شاهد در دادگاه حضور داشته باشید و شرح حوادث و جزئیات را به دادگاه بدهید. همچنین، شاهدان دیگری که در جریان سرقت مسلحانه حضور داشتهاند، نیز میتوانند به عنوان شاهد در دادگاه حضور داشته باشند.
- مستندات: مستنداتی مانند فیلم یا عکسهایی که در جریان سرقت مسلحانه گرفته شدهاند، میتوانند به عنوان مدرک در دادگاه استفاده شوند.
- شواهد فیزیکی: شواهد فیزیکی مانند اشیایی که در جریان سرقت مسلحانه به دست متهمان رفتهاند، میتوانند به عنوان مدرک در دادگاه استفاده شوند.
- شواهد خود متهمان: در برخی موارد، خود متهمان ممکن است شواهدی مانند اعتراف خود را ارائه کنند که به عنوان مدرک در دادگاه استفاده شوند.
نقش وکیل در پرونده
وکیل یک نقش مهم در پرونده سرقت مسلحانه دارد و میتواند به شما در تمام مراحل دادگاهی کمک کند. برخی از نقشهای وکیل در پرونده سرقت مسلحانه عبارتند از:
- مشاوره حقوقی: وکیل میتواند به شما در ارائه مشاوره حقوقی کمک کند و شما را در مورد حقوق و تکالیف خود در قبال این جرم آگاه کند.
- نیابت حقوقی: وکیل میتواند به عنوان نماینده شما در دادگاه حضور داشته باشد و به دفاع از منافع شما بپردازد. او میتواند مستندات و شواهد مورد نیاز را جمع آوری کند و در هر مرحله از دادگاه به شما راهنمایی کند.
- تدوین دفاع: وکیل میتواند به شما در تدوین دفاع خود راهنمایی کند و به شما کمک کند تا دلایل و شواهد لازم برای پشتیبانی از دفاع خود را جمع آوری کنید.
- مذاکره با دادستانی: وکیل میتواند به شما در مذاکره با دادستانی کمک کند و به شما راهنمایی کند که چگونه میتوانید به یک توافق با دادستانی برسید.
- نگهداری از حقوق شما: وکیل میتواند به شما کمک کند تا حقوق شما در دادگاه به درستی رعایت شود و همچنین در صورت لزوم، به شما کمک کند تا درخواستهایی را ارائه کنید که به حفظ حقوق شما کمک کند.
نمونه شکوائیه سرقت مسلحانه
به طور کلی، برای نوشتن شکایتی در مورد سرقت مسلحانه در قانون جمهوری اسلامی، باید حتماً به صورت کتبی و با ذکر جزئیات دقیق در دستگاه قضایی ارائه شود. به عنوان یک نمونه، میتوانید از متن زیر برای نوشتن شکایتی در مورد سرقت مسلحانه استفاده کنید:
باسمه تعالی
ریاست محترم نیابت قانونی از طریق پلیس
محترماً،
با سلام و احترام، به استحضار میرساند که در تاریخ …….. در ساعت ………. به محض ورود به ……….، توسط چند نفر از سارقان مسلح مورد حمله قرار گرفتم. در اثر این حمله، کیف پول، گوشی موبایل و مدارک شخصی مانند کارت شناسایی و کارت بانکیام را به همراه خود داشتهام. همچنین، در این حمله، صدمات جسمی نیز به من وارد شده که به دنبال آن به بیمارستان منتقل شدم.
لذا، با توجه به جرم سرقت مسلحانه و صدمات جسمی و مالی که به من وارد شده، خواهشمند است اقدامات لازم جهت شناسایی و دستگیری مجرمین انجام شود و مبالغ مسروقه و خسارتهای وارده به من تعیین و پرداخت گردد.
ضمناً، خواهشمند است در صورت داشتن هر گونه اطلاعات مفید در این زمینه، آن را به پلیس اطلاع دهید.
از تلاشهای شما در رسیدگی به این موضوع سپاسگزاریم.
با احترام
نام و نام خانوادگی شاکی
:: برچسبها:
اثبات سرقت مسلحانه ,
سرقت مسلحانه ,
شکایت از سرقت مسلحانه ,
شکوائیه سرقت مسلحانه ,
مجازات سرقت مسلحانه ,
:: بازدید از این مطلب : 124
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : جمعه 17 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
اسپوندیلولیز یک بیماری مهرهای است که در آن پارگی یا شکافی در قوس مهره ایجاد میشود. قوس مهره به عنوان یک قسمت مهم از مهره، شامل دو پایه و یک سقف است که در کنار هم قرار میگیرند و یک کانال را برای حفاظت از نخاع فراهم میکنند. در اسپوندیلولیز، پایههای قوس مهره با یکدیگر ارتباطی ندارند و ممکن است مهره به طور کامل از هم جدا شوند.
انواع اسپوندیلولیز
انواع اسپوندیلولیز بر اساس محل و شدت پارگی و شکستگی قوس مهره دستهبندی میشوند. در ادامه به بررسی انواع اسپوندیلولیز مختلف میپردازیم:
- اسپوندیلولیز پارس آرتیکولاریس (Pars Interarticularis): در این نوع اسپوندیلولیز، پارس آرتیکولاریس (قسمتی از قوس مهره) پاره شده است. این نوع اسپوندیلولیز بیشتر در قسمت پایین کمر رخ میدهد و میتواند به دنبال فشار و تحمل بیش از حد روی مهرهها، حرکات تند و تکراری و همچنین ضربات و شوکهای قوی در منطقه کمری رخ دهد.
- اسپوندیلولیز دیسکال (Discal): در این نوع اسپوندیلولیز، پارگی و شکستگی قوس مهره در ناحیه بین دو مهره رخ میدهد و باعث افتادن قرص بین مهرهها به داخل کانال نخاعی میشود. این نوع اسپوندیلولیز معمولا در قسمت پایینی ناحیه کمر رخ میدهد و ممکن است با علائمی همچون درد شدید، تنگی نفس، ضعف عضلات و در برخی موارد فلج همراه باشد.
- اسپوندیلولیز ایستمیک: در این نوع اسپوندیلولیز، قوس مهره به طور کامل از مهره جدا شده است و به لغزش مهرهها (اسپوندیلولیستزیس) منجر میشود. این نوع اسپوندیلولیز ممکن است در قسمت های بالا و پایین ناحیه کمر رخ دهد و ممکن است با علائمی همچون درد شدید، تنگی نفس، سردرد و ضعف عضلات همراه باشد.
- اسپوندیلولیز برگشتپذیر: در این نوع اسپوندیلولیز، پارگی و شکستگی قوس مهره در ناحیه پایینی ناحیه کمر رخ میدهد و معمولا در برخی از موارد برگشتپذیر است و با تمرینات تقویت عضلات پشتی و مراقبتهای مناسب میتوان آن را بهبود بخشید.
علت ایجاد اسپوندیلولیز
علل ایجاد اسپوندیلولیز شامل چندین عامل هستند که میتوان به عوامل زیر اشاره کرد:
- حرکت های تکراری: انجام حرکات تکراری و مکرر مانند خم شدن و خم کردن پشت و تحمل فشار و وزن بر روی مهرهها ممکن است به طور تدریجی باعث پارگی و شکستگی قوس مهره شود و به ایجاد اسپوندیلولیز منجر شود.
- اضافه وزن: بیشترین فشار بر روی مهرهها در منطقه کمری قرار دارد. بنابراین، افزایش وزن بدن و چاقی ممکن است باعث افزایش فشار بر روی مهرهها شود و به ایجاد اسپوندیلولیز منجر شود.
- ضربات ناشی از ورزش: ضربات و شوکهای قوی در منطقه کمری ممکن است باعث پارگی و شکستگی قوس مهره شود و به ایجاد اسپوندیلولیز منجر شود. این مسئله بیشتر در ورزشکارانی که حرکتهای سنگین انجام میدهند، مانند ورزشهای بدنسازی و وزنهبرداری، مشاهده میشود.
- ساختار آناتومیکی مربوطه: برخی افراد به دلیل وجود ساختار آناتومیکی خاص، مانند قوس مهره کماندازه یا ضخامت کم قوس مهره، به احتمال بیشتری برای ایجاد اسپوندیلولیز در معرض خطر قرار دارند.
برای کسب اطلاعات در مورد عفونت ستون فقرات یا دیسکیت کلیک کنید
علائم اسپوندیلولیز
علائم اسپوندیلولیز ممکن است به صورت خفیف تا شدید متغیر باشند و بسته به شدت پارگی و شکستگی قوس مهره و همچنین محل ایجاد آن، متفاوت باشند. برخی از علائم شایع اسپوندیلولیز عبارتند از:
- درد در منطقه کمر: درد شدید در منطقه کمری ممکن است علامتی از وجود اسپوندیلولیز باشد. درد ممکن است خفیف تا شدید باشد و در برخی موارد میتواند به سایر قسمتهای بدن شامل بازوها و پاها هم تیر کند.
- سفتی و خشکی در محل پارگی: در برخی از موارد، محل پارگی و شکستگی قوس مهره ممکن است سفت و خشک شود و در برخی موارد حتی ممکن است احساس تورم و احمرار شود.
- احساس سرخوردگی: برخی بیماران با اسپوندیلولیز ممکن است احساس سرخوردگی در منطقه کمری و حتی در بازوها و پاها داشته باشند.
- احساس ناراحتی و تنگی در محل پارگی: برخی از بیماران با اسپوندیلولیز ممکن است احساس ناراحتی و تنگی در محل پارگی و شکستگی قوس مهره داشته باشند.
- لغزش مهرهها: در شرایط شدیدتر، ممکن است قوس مهره به طور کامل جدا شده و به لغزش مهرهها (اسپوندیلولیستزیس) منجر شود که میتواند باعث فشار بر نخاع و عصبهای اطرافی شود و علائمی مانند درد، تنگی نفس، سردرد و ضعف عضلات داشته باشد.
پیشگیری از اسپوندیلولیز
برخی از راههای پیشگیری از اسپوندیلولیز عبارتند از:
- ورزش و فعالیتهای بدنی: انجام ورزشهایی که به تقویت عضلات پشتی و شکمی کمک کنند، میتواند در پیشگیری از اسپوندیلولیز موثر باشد. همچنین، انجام فعالیتهایی مانند شنا، پیادهروی و دویدن نیز به بهبود سلامتی کل بدن کمک میکند.
- حفظ وزن سالم: حفظ وزن سالم میتواند به کاهش فشار بر ناحیه پشتی و کمر کمک کند و از اسپوندیلولیز جلوگیری کند.
- استفاده از بریس ها: استفاده از دستگاههای حمایتی مانند کمربند و کفشهای مناسب میتواند در کاهش فشار بر ناحیه دچار اسپوندیلولیز کمک کند.
- بهرهگیری از مبلمان مناسب: استفاده از مبلمانی که به کمک کمربند و یا پشتیبانی دیگر میتواند به کاهش فشار بر ناحیه پشتی و کمر کمک کند.
- نگهداری از قوام بدن: استفاده از روشهای صحیح برای خم شدن و بلند شدن، نگهداری از قوام بدن و اجتناب از نگه داشتن وزن بیش از حد بر روی یک پا میتواند در پیشگیری از اسپوندیلولیز مفید باشد.
درمان اسپوندیلولیز
درمان اسپوندیلولیز بستگی به شدت و علت بروز آن دارد. در زیر روشهای درمانی اسپوندیلولیز را بررسی میکنیم:
- استراحت: در مواردی که علایم اسپوندیلولیز خفیف هستند، استراحت بهترین راه درمانی است. در این حالت، بهتر است از فعالیتهای تحمیلی و تکراری پرهیز کنید و به جای آن، استراحت کنید تا بهبودی علائم ایجاد شود.
- فیزیوتراپی: انجام تمرینات فیزیوتراپی مانند تمرینات تقویتی، تمرینات اصلاحی و تمرینات استقامتی میتواند به بهبود علائم اسپوندیلولیز کمک کند. همچنین، ماساژ، تمرینات کششی و کمپرسیونی نیز میتواند در بهبود علائم موثر باشد.
- داروها: مصرف داروهای ضد التهابی غیراستروئیدی (NSAIDs)، داروهای ضد درد، مرکبات و ویتامین D میتواند در بهبود علائم اسپوندیلولیز مفید باشد.
- تزریق کورتیزون: در صورت عدم بهبود علائم با روشهای غیرجراحی، انجام تزریق کورتیزون میتواند موثر باشد. در این روش، داروی کورتیزون به ناحیه دچار اسپوندیلولیز تزریق میشود که میتواند به کاهش التهاب و درد کمک کند.
- جراحی: در مواردی که علائم اسپوندیلولیز شدید است و با روشهای غیرجراحی بهبود نمییابد، جراحی ممکن است لازم باشد. در این روش، قسمت شکسته یا پاره شده از قوس مهره همراه با هر علائم دیگری که موجب شده است از بین برده میشود و استخوانها با استفاده از پیچ و مهرههای فولادی تثبیت میشوند.
- استفاده از دستگاههای حمایتی: استفاده از دستگاههای حمایتی مانند کمربند و کفشهای مناسب میتواند در کاهش فشار بر ناحیه دچار اسپوندیلولیز کمک کند.
عوارض عدم درمان
عدم درمان اسپوندیلولیز میتواند منجر به عوارض جدی و مزمن شود. بعضی از عوارض عدم درمان اسپوندیلولیز عبارتند از:
- دردهای شدید: اسپوندیلولیز میتواند منجر به درد شدید در ناحیه کمر و پشت شود که در صورت عدم درمان میتواند بسیار شدید و دائمی شود.
- محدودیت حرکت: اسپوندیلولیز میتواند باعث محدودیت حرکت در ناحیه کمر و پشت شود و در صورت عدم درمان، این محدودیت میتواند بسیار شدید شود.
- تغییرات در نحوه راه رفتن: اسپوندیلولیز ممکن است باعث تغییر در نحوه راه رفتن شود و در صورت عدم درمان، این تغییرات میتواند بسیار شدید شود.
- تغییرات در قابلیت انجام فعالیتهای روزمره: اسپوندیلولیز ممکن است باعث تغییرات در قابلیت انجام فعالیتهای روزمره شود و در صورت عدم درمان، این تغییرات میتواند بسیار شدید و مزمن شود.
- نارسایی عضلانی: اسپوندیلولیز ممکن است باعث نارسایی عضلات پشتی و شکمی شود که در صورت عدم درمان، میتواند بسیار شدید و مزمن شود.
- ایجاد مشکلات در ستون فقرات: در صورت عدم درمان، اسپوندیلولیز ممکن است باعث ایجاد مشکلات دیگری در ستون فقرات شود که ممکن است نیاز به درمان جدی تر داشته باشد.
- تشدید علائم: در صورت عدم درمان، علائم اسپوندیلولیز ممکن است تشدید شده و شدت بیشتری پیدا کنند.

اسپوندیلولیستزیس
هنگامی که اسپوندیلوز (پارگی و شکستگی قوس مهره) درمان نشود، میتواند منجر به اسپوندیلولیستزیس شود. در این حالت، استخوانی که به قوس مهره پاره شده متصل است، به جلو لغزیده و فشار بر نخاع و عصبهای اطرافی را افزایش میدهد.
اسپوندیلولیستزیس ممکن است به دلیل فعالیتهای تحمیلی و تکراری، افزایش وزن، سن بالا و ژنتیک ایجاد شود. این حالت در بیشتر موارد در ناحیه پایینی ناحیه کمر رخ میدهد و ممکن است با درد شدید، تنگی نفس، ضعف عضلات و در برخی موارد فلج همراه باشد.
به طور کلی، برای جلوگیری از اسپوندیلولیستزیس، بهتر است پارگی و شکستگی قوس مهره را درمان کرده و از فعالیتهایی که باعث افزایش فشار بر ناحیه کمری میشوند، پرهیز کنید. همچنین، تمرینات تقویتی و کنترل وزن میتواند به بهبود و پیشگیری از این حالت کمک کند. در صورت بروز علائم اسپوندیلولیستزیس، بهتر است به پزشک مراجعه کرده و درمان مناسب را دریافت کنید.
تفاوت اسپوندیلولیز و اسپوندیلولیستزیس
اسپوندیلولیز و اسپوندیلولیستزیس دو حالت مربوط به ستون فقرات هستند که در آنها اتصالات بین مهرهها ضعیف شده و باعث شکستگی و یا جابجایی مهرهها میشوند. این دو حالت اغلب با هم در ارتباط هستند و ممکن است به صورت ترکیبی در یک فرد دیده شوند.
اسپوندیلولیز بهمعنای شکستگی یا پارگی در ستون فقرات است که معمولاً در ناحیه لانه پشتی میباشد. در این حالت، مهرهای که به مهره قبلی متصل است، از اتصال خارج میشود و ممکن است به طور پیشرونده به سمت جلو حرکت کند. در صورت عدم درمان، این حالت ممکن است به اسپوندیلولیستزیسایستمی منجر شود که در ادامه توضیح داده میشود.
اسپوندیلولیستزیس بهمعنای جابجایی برگشتناپذیر مهره است. در این حالت، مهرهای که به مهره قبلی متصل است، به طور پیشرونده به جلو حرکت کرده و از موقعیت اصلی خود جابجا میشود. این حالت معمولاً در ناحیه لانه پشتی رخ میدهد و ممکن است به صورت تدریجی و با طیف گستردهای از شدتها رخ دهد.
اگرچه اسپوندیلولیز و اسپوندیلولیستزیس دو حالت متفاوت هستند، اما ممکن است در برخی از موارد اسپوندیلولیز به اسپوندیلولیستزیسایستمی پیشرفت کند. به عبارت دیگر، در برخی از افراد، شکستگی در اتصال میانی مهرهها ممکن است در صورت عدم درمان، به جابجایی برگشتناپذیر مهره منجر شود.
:: برچسبها:
آزمایشات ,
اسپوندیلوز ,
اسپوندیلولیز ,
:: بازدید از این مطلب : 132
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : جمعه 17 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
ژیاردیا یک نوع انگل میکروسکوپی است که میتواند در سیستم گوارشی انسان و حیوانات زنده زندگی کند. این انگل میتواند از طریق مصرف آب و غذاهای آلوده به دست آید و باعث ایجاد عفونت در گوارش انسان شود.
علت ژیاردیا
بلعیدن تصادفی کیست حاوی انگل ژیاردیا میتواند یکی از علل احتمالی برای عفونت ژیاردیا در کودکان باشد. این انگل میتواند در برخی از مناطق جهان، از جمله مناطق با شرایط بهداشتی نامناسب، در آب و غذاها وجود داشته باشد. در صورتی که کیست حاوی انگل ژیاردیا به صورت تصادفی بلعیده شود، احتمال آلوده شدن به عفونت ژیاردیا وجود دارد.
علاوه بر این، مصرف آب و غذاهای آلوده به انگل ژیاردیا، مدفوع یا ادرار فرد آلوده و تماس با فردی که این بیماری را دارد، نیز میتواند علت انتقال عفونت ژیاردیا به کودکان باشد.
علائم ژیاردیا در کودکان
علائم عفونت ژیاردیا در کودکان ممکن است شامل علائم زیر باشد:
- اسهال آبکی: این یکی از شایعترین علائم عفونت ژیاردیا در کودکان است. مدفوع کودکان مبتلا به ژیاردیا غالباً آبکی و بیشتر از ۳ بار در روز است.
- مدفوع نرم و چرب: مدفوع کودکان مبتلا به ژیاردیا عموماً نرم و چرب است و ممکن است شامل موادی شبیه به چربی باشد.
- خستگی: کودکان مبتلا به ژیاردیا ممکن است به دلیل اسهال و تلفیق با کمبود مواد مغذی، خستگی و کاهش انرژی داشته باشند.
- گرفتگی معده: گرفتگی معده و درد شکم نیز یکی از علائم شایع ژیاردیا در کودکان است.
- نفخ شکم: نفخ شکم و بیقراری نیز ممکن است در میان علائم ژیاردیا در کودکان باشد.
- دل درد: دل درد نیز در صورت عفونت شدید ژیاردیا در کودکان ممکن است رخ دهد.
- حالت تهوع و استفراغ: حالت تهوع و استفراغ نیز ممکن است در سنین کودکی به دلیل عفونت ژیاردیا رخ دهد.
- کاهش شدید وزن: در صورتی که عفونت ژیاردیا در کودک به مدت طولانی ادامه داشته باشد، ممکن است باعث کاهش شدید وزن کودک شود.
درمان ژیاردیا در کودکان
درمان عفونت ژیاردیا در کودکان شامل چندین روش است که بسته به شدت عفونت و وضعیت کودک انتخاب میشود. برخی از روشهای درمانی عفونت ژیاردیا در کودکان عبارتند از:
- داروهای ضد انگل: داروهایی مانند مترونیدازول ، تینیدازول ، نیتازوکسانید و بندازول معمولاً برای درمان عفونت ژیاردیا در کودکان استفاده میشوند. این داروها با کشتن انگل ژیاردیا در بدن کودک، علائم بیماری را کاهش میدهند.
- مایعات و الکترولیتها: در صورتی که عفونت ژیاردیا باعث ترشح بیشتر مایعات و الکترولیتهای بدن شده باشد، باید مایعات و الکترولیتهای بدن کودک جایگزین شوند. این شامل مایعاتی مانند آب، نوشیدنیهای الکترولیتی و مایعات حاوی گلوکز است.
- تغذیه صحیح: تغذیه صحیح با مواد مغذی کافی میتواند به بهبود سریعتر بیماری کمک کند. باید از مصرف غذاهای سبک و آسان هضم، مانند سوپهای گوشتی، مرغ و ماهی و میوهها و سبزیجات فیبردار پرهیز شود تا بتوان به بهبود علائم بیماری کمک کرد.
- استراحت: استراحت و خواب کافی میتواند به بهبود علائم عفونت ژیاردیا در کودک کمک کند.
- پیگیری پزشک: پیگیری پزشک میتواند به کنترل علائم بیماری و اطمینان از بهبود کامل کودک کمک کند.
برای کسب اطلاعات در مورد سندرم بلوبری مافین و راه های درمان آن کلیک کنید
عوارض عدم درمان ژیاردیا
عدم درمان عفونت ژیاردیا در کودکان ممکن است به مشکلات جدی و حتی خطرناکی منجر شود. برخی از عوارض احتمالی عدم درمان عفونت ژیاردیا در کودکان عبارتند از:
- کمبود مواد مغذی: عفونت ژیاردیا ممکن است باعث کمبود مواد مغذی در بدن شود که میتواند منجر به کاهش انرژی، کاهش وزن، کم خونی و سایر مشکلات مرتبط با کمبود مواد مغذی شود.
- افزایش خطر ابتلا به عفونتهای دیگر: عفونت ژیاردیا ممکن است باعث کاهش مقاومت بدن در برابر عفونتهای دیگر شود و باعث افزایش خطر ابتلا به بیماریهای دیگر شود.
- افت فشار خون: در صورت عفونت شدید ژیاردیا، ممکن است فشار خون کودک کاهش یابد که میتواند منجر به عوارض جدی مانند افتادگی فشار خون شود.
- خشکی دهان و لبخند: عفونت ژیاردیا ممکن است باعث خشکی دهان و لبخند کودک شود که میتواند منجر به تشدید علائم بیماری شود.
- بیماریهای کلیوی: در صورت عفونت ژیاردیا، ممکن است باعث ایجاد بیماریهای کلیوی شود که میتواند منجر به آسیب دائمی به کلیهها شود.
- تشدید علائم: در صورت عدم درمان عفونت ژیاردیا، علائم بیماری ممکن است تشدید شده و باعث ایجاد مشکلات جدیتری شود.
راه های پیشگیری از ژیاردیا
پیشگیری از عفونت ژیاردیا در کودکان میتواند با رعایت چندین روش انجام شود. برخی از روشهای پیشگیری از عفونت ژیاردیا در کودکان عبارتند از:
- شستشوی دست: شستشوی دستها با آب و صابون به صورت منظم، بهترین روش برای جلوگیری از انتقال عفونت ژیاردیا است. کودکان باید به شستشوی دستهای خود قبل و بعد از خوردن غذا، پاک کردن بینی و حتی پوشیدن لباسهای دیگر دست بزنند.
- استفاده از ظروف شخصی: استفاده از ظروف شخصی مانند لیوان، قاشق، چنگال و صحنه به صورت مشترک، میتواند عامل انتقال عفونت ژیاردیا باشد. بنابراین، باید به کودکان یاد داده شود که از ظروف شخصی خود استفاده کنند.
- پختن و ذخیره غذا به درستی: پخت و ذخیره غذا به درستی، میتواند جلوی انتقال عفونت ژیاردیا را بگیرد. غذاها باید به درستی پخته شوند و در دمای مناسب نگهداری شوند تا از تکثیر باکتریها جلوگیری شود.
- تمیز کردن سطوح: تمیز کردن سطوح مانند میز، صندلی و اشیا دیگر با استفاده از مواد ضدعفونیکننده، میتواند به جلوگیری از انتقال عفونتها کمک کند.
- تداوم شستشوی دست: در صورتی که کودک دچار عفونت ژیاردیا شده باشد، باید به شستشوی دستهای خود به صورت منظم و با آب و صابون تاکید شود تا جلوی انتقال باکتریها به دیگران گرفته شود.

درمان ژیاردیا با طب سنتی
عفونت ژیاردیا یکی از بیماریهایی است که در طب سنتی نیز به عنوان یکی از بیماریهای گوارشی شناخته شده است. در طب سنتی، برخی روشهای درمانی عفونت ژیاردیا در کودکان شامل موارد زیر میشوند:
- استفاده از گیاهان دارویی: برخی گیاهان دارویی میتوانند به عنوان درمان کمکی برای عفونت ژیاردیا در کودکان استفاده شوند. برخی از گیاهان دارویی مانند آویشن، مرزنجوش، گل آویشن، زنجبیل و چای سیاه میتوانند به عنوان ضد التهاب و ضد باکتری در مقابل عفونت ژیاردیا مؤثر باشند.
- استفاده از عسل: عسل میتواند به عنوان یک روش درمانی طب سنتی برای عفونت ژیاردیا در کودکان استفاده شود. عسل دارای خواص ضد باکتری، ضد التهاب و آنتیاکسیدانی است و میتواند به بهبود علائم بیماری کمک کند.
- استفاده از گیاهان آماده شده: برخی از گیاهان آماده شده همچون پودر جوانه گندم، پودر برگ شاهتره، پودر برگ نعناع و پودر برگ ریحان میتوانند به عنوان درمان کمکی برای عفونت ژیاردیا در کودکان مصرف شوند.
- تغذیه سالم: تغذیه سالم و مصرف مواد غذایی آنتیاکسیدانی مانند میوهها و سبزیجات، میتواند به بهبود علائم بیماری کمک کند.
- استراحت و خواب کافی: استراحت و خواب کافی میتواند به بهبود علائم عفونت ژیاردیا در کودک کمک کند.
کودکان در معرض ژیاردیا
عفونت ژیاردیا میتواند در هر سنی اتفاق بیفتد، اما کودکان کوچکتر و نوزادان بیشتر در معرض خطر ابتلا به این بیماری هستند. این به دلیل این است که سیستم ایمنی کودکان کمتر قوی است و آنها بیشتر در تماس با چیزهای آلوده به باکتریهای ژیاردیا هستند. همچنین، کودکان کوچکتر گاهی اوقات به علت عدم شناخت درست از بهداشت شخصی و عدم توانایی در شستشوی دستهای خود، در معرض خطر بیشتری برای ابتلا به عفونت ژیاردیا قرار میگیرند.
عوامل دیگری که میتوانند باعث افزایش خطر ابتلا به عفونت ژیاردیا در کودکان شوند، عبارتند از:
- آب و غذای آلوده: آب و غذای آلوده به باکتریهای ژیاردیا، میتوانند عامل اصلی ابتلا به این بیماری در کودکان باشند.
- محیطهای آلوده: محیطهای آلوده مانند منازل، مدارس و مراکز نگهداری کودکان، میتوانند به عنوان منابع انتقال باکتریهای ژیاردیا عمل کنند.
- بیماریهای دیگر: بیماریهای دیگری مانند دیابت، سیستم ایمنی ضعیف، مشکلات گوارشی و دیگر بیماریهای مزمن، میتوانند باعث افزایش خطر ابتلا به عفونت ژیاردیا در کودکان شوند.
:: برچسبها:
پیشگیری از ژیاردیا کودکان ,
ژیاردیا ,
ژیاردیا در کودکان ,
علائم ژیاردیا در کودکان ,
علت ژیاردیا در کودکان ,
عوارض ژیاردیا کودکان ,
:: بازدید از این مطلب : 123
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : جمعه 17 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
مالاکلوژن یک بیماری دندانی است که به تمایل دندانها به سمت داخل فکها و بروز اختلالات در قفسه دهانی میگویند. اگرچه در برخی افراد مالاکلوژن به صورت طبیعی و بدون عوارض جانبی اتفاق میافتد، اما در برخی موارد ممکن است باعث عوارض جدی شود.
انواع مال اکلوژن
۱. مال اکلوژن کلاس یک:
مالاکلوژن کلاس ۱ یک نوع از مالاکلوژن است که در آن دندانهای مولر به درستی و به صورت تراز روی یکدیگر قرار میگیرند، اما دندانهای جلویی به نسبت یکدیگر جایگاه درستی ندارند. این مشکل دندانی معمولاً در دندانهای بالایی و پایینی دندانها رخ میدهد.
۲. مال اکلوژن کلاس دو:
مالاکلوژن کلاس ۲ یک نوع از مالاکلوژن است که در آن فک بالایی جلوتر از حد نرمال یا فک پایین کوچکتر از حد نرمال است. این شرایط میتوانند منجر به ترازبندی غیر طبیعی دندانها و اختلالات در قفسه دهانی شوند.
۳. مال اکلوژن کلاس سه:
مالاکلوژن کلاس ۳ یک نوع از مالاکلوژن است که در آن فک پایین بیش از حد ممکن جلو قرار دارد یا فک بالا عقب قرار دارد. این شرایط میتوانند منجر به ترازبندی غیر طبیعی دندانها و اختلالات در قفسه دهانی شوند.
علائم و عوارض مال اکلوژن
علائم و عوارض مالاکلوژن ممکن است شامل موارد زیر باشد:
- ترازبندی غیر طبیعی دندانها: در بیشتر موارد، مالاکلوژن باعث ترازبندی غیر طبیعی دندانها میشود و دندانها به سمت داخل فکها فشرده میشوند.
- سایش غیر طبیعی دندانهای به هم: مالاکلوژن ممکن است باعث سایش و فرسایش دندانها شود و این مسئله میتواند به دندانهای آسیب دیده و حتی به از دست دادن دندانها منجر شود.
- تغییر ساختار صورت: در صورتی که مالاکلوژن شدید باشد، ممکن است به تغییر ساختار صورت و حتی بروز ناهنجاریهای جمجمه منجر شود.
- گاز گرفتن مکرر گونههای داخلی یا زبان: در صورتی که دندانها به شدت به هم فشرده شوند، ممکن است باعث گاز گرفتن مکرر گونههای داخلی یا زبان شود.
- مشکل جویدن یا گاز گرفتن: در صورتی که دندانها به شدت به هم فشرده شوند، ممکن است باعث مشکل در جویدن و گاز گرفتن شود.
- مشکلات گفتاری: مالاکلوژن ممکن است باعث مشکلات در گفتار شود، زیرا دندانها به شدت به هم فشرده شده و قفسه دهانی تغییر میکند.
- نفس کشیدن از طریق دهان: در برخی موارد، مالاکلوژن باعث نفس کشیدن از طریق دهان میشود، زیرا فضای قفسه دهانی تحت تأثیر قرار میگیرد.
علت مال اکلوژن
استفاده مکرر از پستانک بعد از ۳ سالگی: استفاده از پستانک بعد از سن ۳ سالگی میتواند عاملی برای بروز مال اکلوژن باشد. زیرا این عادت میتواند باعث تغییر موقعیت دندانها و فک شود و باعث بروز مشکلاتی مانند تراکم دندانها و تغییر موقعیت آنها در دهان شود.
مکیدن انگشت شست: مکیدن انگشت شست نیز میتواند عاملی برای بروز مال اکلوژن باشد. این عادت میتواند باعث فشار بیش از حد بر روی دندانها و فک شود و باعث تغییر موقعیت آنها در دهان شود.
وارد شدن آسیب و ضربه به فک و صورت: وارد شدن آسیب و ضربه به فک و صورت میتواند منجر به بروز مال اکلوژن شود. زیرا این ضربات میتوانند باعث تغییر موقعیت دندانها و فک شوند و باعث بروز مشکلاتی مانند تراکم دندانها و تغییر موقعیت آنها در دهان شوند.
وجود دندان نهفته یا نیمه نهفته در فک: وجود دندان نهفته یا نیمه نهفته در فک میتواند عاملی برای بروز مال اکلوژن باشد. زیرا این دندانها ممکن است باعث فشار بیش از حد بر روی دندانها و فک شوند و باعث تغییر موقعیت آنها در دهان شوند.
دندان قروچه: دندان قروچه نیز میتواند عاملی برای بروز مال اکلوژن باشد. زیرا این عادت میتواند باعث فشار بیش از حد بر روی دندانها و فک شود و باعث تغییر موقعیت آنها در دهان شود.
برای کسب اطلاعات در مورد آبسه دندان و درمان آن کلیک کنید
درمان مال اکلوژن
۱. ارتودنسی:
ارتودنسی یکی از روشهای درمانی برای مالاکلوژن است که با استفاده از براکت و وایر به ترمیم دندانهای نامنظم و بهبود ترازبندی دندانها کمک می کند. در ارتودنسی، براکتها به سطح دندانها چسبانده میشوند و وایرهایی که به آنها متصل میشوند، قدرت لازم برای جابجایی دندانها را به آنها اعمال میکنند. هدف این روش، بهینه کردن ترازبندی دندانها و بهبود قفسه دهانی است.
انواع مالاکلوژن ممکن است نسبت به روش ارتودنسی متفاوتی از هم باشند و بنابراین روشهای مختلفی برای درمان آنها وجود دارد. بعضی از انواع ارتودنسی که ممکن است برای درمان مالاکلوژن استفاده شوند عبارتند از:
- ارتودنسی سنتی: در این روش، براکتهای معمولی فلزی به دندانها چسبانده میشوند و وایرهای فلزی برای ترازبندی دندانها به کار میروند.
- ارتودنسی شفاف: این روش، شبیه به ارتودنسی سنتی است، با این تفاوت که براکتهای شفاف یا سرامیکی به دندانها چسبانده میشوند که برای بیشترین ظرافت و زیبایی ظاهری طراحی شدهاند.
- ارتودنسی لینگوال: در این روش، براکتها به دندانها از سمت داخلی قرار میگیرند، به طوری که از بیرون قابل مشاهده نیستند.
- الاینر: این روش، شامل استفاده از آپاراتهای شفافی است که در طول درمان به تدریج ترازبندی دندانها را بهبود میبخشند.
- بریس: این روش، شامل استفاده از بریسهای شفاف یا سرامیکی است که به دندانها چسبانده میشوند و برای بهبود ترازبندی دندانها به کار میروند.
۲. جراحی:
جراحی یکی از روشهای درمانی برای مالاکلوژن است که در موارد شدید مالاکلوژن مورد استفاده قرار میگیرد. در جراحی مالاکلوژن، با استفاده از ترکیبی از روشهای جراحی و ارتودنسی، ترازبندی دندانها و بهبود قفسه دهانی انجام میشود. هدف از جراحی، بهبود وضعیت ترازبندی دندانها و قفسه دهانی، بهبود عملکرد فکها، اصلاح مشکلات گفتاری و بهبود ظاهری صورت است.
انواع جراحی مالاکلوژن شامل:
- جراحی ترازبندی فکها: در این روش جراحی، به کمک ساختارهایی مانند اسکروها، پلاکها و سیمهای فلزی، فکها در موقعیتی بهبود یافته و ترازبندی دندانها بهبود مییابد.
- جراحی فک بالا: در این روش، با جابجایی فک بالا به جلو، ترازبندی دندانها بهبود مییابد. در این روش، پس از جراحی، برای تثبیت فک بالا، از پیچها، پلاکها و سیمهای فلزی استفاده میشود.
- جراحی فک پایین: در این روش، با جابجایی فک پایین به جلو، ترازبندی دندانها بهبود مییابد. پس از جراحی، برای تثبیت فک پایین، از پیچها، پلاکها و سیمهای فلزی استفاده میشود.
- جراحی چانه: در این روش، با جابجایی چانه به جلو، فکها در موقعیتی بهبود یافته و ترازبندی دندانها بهبود مییابد.
- جراحی ترمیمی: در این روش جراحی، با اصلاح خطای قفسه دهانی و ترازبندی دندانها، سایر مشکلاتی مانند تنگی نفس، درد سر، درد گردن و درد شانه نیز بهبود مییابد.
۳. حذف دندان:
حذف دندان یکی از روشهای درمانی برای مالاکلوژن است که در مواردی که به دلیل تنگی قفسه دهانی، دندانها نمیتوانند در مکان خود قرار گیرند، به کار میرود. در این روش، با حذف یک یا چند دندان، فضای لازم برای جابجایی دندانها فراهم میشود و ترازبندی دندانها بهبود مییابد.
انواع حذف دندان شامل:
- حذف دندانهای چهارگوش: در این روش، دو دندان در بالا و دو دندان در پایین فک برای حذف انتخاب میشوند.
- حذف دندانهای ششگوش: در این روش، سه دندان در بالا و سه دندان در پایین فک برای حذف انتخاب میشوند.
- حذف دندانهای هشتگوش: در این روش، چهار دندان در بالا و چهار دندان در پایین فک برای حذف انتخاب میشوند.
- در مواردی که تنها یک دندان برای حذف انتخاب میشود، معمولاً دندانهای پریمولار یا کینینگ مولار در بالای و پایین فک انتخاب میشوند.
پس از حذف دندان، از روشهای ارتودنسی سنتی یا شفاف، برای ترازبندی دندانها استفاده میشود. در برخی موارد، پس از ترازبندی دندانها، دندانهای جایگزین (مانند ایمپلنت یا پل) نیز ممکن است برای تکمیل فضای خالی بعد از حذف دندان، نصب شوند.
ترمیم و باسازی دندانها یکی از روشهای درمانی برای مالاکلوژن است که بهوسیلهٔ آن، دندانهایی که به دلیل شکستگی، خراش، پوسیدگی یا سایر مشکلات به وضعیت نامناسبی رسیدهاند، به حالت اولیه بازگردانده میشوند. در برخی موارد، باسازی و ترمیم دندانها میتواند بهبودی در مالاکلوژن نیز به همراه داشته باشد.
انواع ترمیم و باسازی مالاکلوژن شامل:
- ترمیم دندان با کامپوزیت: در این روش، با استفاده از مواد کامپوزیتی، دندانهای پوسیده، خراشیده یا شکسته ترمیم میشوند. این روش معمولاً در مواردی که دندانها تنها به دلیل پوسیدگی یا خراشیدگی آسیب دیدهاند، استفاده میشود.
- ترمیم دندان با پرسلن: در این روش، با استفاده از پرسلن، دندانهای پوسیده، خراشیده یا شکسته ترمیم میشوند. پرسلن یک مادهٔ سرامیکی است که بهطور انحصاری برای ترمیم دندانها استفاده میشود و با دندانهای طبیعی بسیار شبیه هستند. این روش برای ترمیم دندانهایی که به دلیل خراشیدگیهای شدید، شکستگیهای بزرگ یا پوسیدگیهای گسترده آسیب دیدهاند، استفاده میشود.
- ترمیم و باسازی دندان با ایمپلنت: در این روش، با استفاده از ایمپلنت، دندانهایی که به دلیل شکستگی یا پوسیدگی نمیتوانند ترمیم شوند، با دندان مصنوعی جایگزین میشوند. این روش برای ترمیم دندانهایی که قابلیت ترمیم با روشهای دیگر را ندارند، مانند دندانهایی که به دلیل شکستگی شدید نیاز به حذف دارند، استفاده میشود.
- بازسازی دندان با کرون: در این روش، با استفاده از کرون، دندانهایی که به دلیل پوسیدگی، شکستگی یا سایر مشکلات به وضعیت نامناسبی رسیدهاند، بازسازی میشوند. کرونها از موادی مانند پرسلن، آلیاژهای فلزیو یا آکریلیک تهیه میشوند و بر روی دندان مصنوعی نصب میشوند. این روش برای بازسازی دندانهایی که به دلیل پوسیدگی، شکستگی یا سایر مشکلات به وضعیت نامناسبی رسیدهاند و این مشکلات به حدی شدید نیستند که نیاز به ایمپلنت داشته باشند، استفاده میشود.
- ترمیم دندان با اینلی: در این روش، دندانهای پوسیده، خراشیده یا شکسته با استفاده از مواد کامپوزیتی ترمیم میشوند. با این حال، با اینلی، ترمیم دندان صورت میگیرد در حالی که دندانهای دیگر نیز بهطور همزمان درمان میشوند. با این روش، درمان مالاکلوژن نیز بهطور همزمان صورت میگیرد.
پیشگیری از مال اکلوژن
برای پیشگیری از بروز مال اکلوژن، بهتر است از استفاده مکرر از پستانک پس از سن ۳ سالگی خودداری کنید، عادت مکیدن انگشت شست را ترک کنید، از ورود ضربه به فک و صورت جلوگیری کنید، دندانهای نهفته را در صورت نیاز، بررسی و درمان کنید و از عادت دندان قروچه کردن خودداری کنید. همچنین، برای حفظ سلامت دندانها و جلوگیری از بروز مشکلات دندانی، بهتر است به صورت منظم به دندانپزشک مراجعه کرده و با او در مورد روشهای پیشگیری و درمان مال اکلوژن صحبت کنید. در صورتی که مال اکلوژن در شما بروز کرده است، دندانپزشک شما میتواند راهکارهایی مانند استفاده از براکتها و سیمهای دندانی یا سایر روشهای درمانی را برای شما توصیه کند
:: برچسبها:
انواع مال اکلوژن ,
جراحی مال اکلوژن ,
درمان مال اکلوژن ,
علائم مال اکلوژن ,
علت مال اکلوژن ,
مال اکلوژن ,
:: بازدید از این مطلب : 131
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : جمعه 17 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
طلاق به دلیل کراهت در قانون جمهوری اسلامی ایران به شرطی که مواردی که در این قانون ذکر شده رعایت شود، ممکن است. بر اساس ماده ۱۰۸۶ قانون مدنی ایران، کسی که زوج خود را به دلایلی مانند عدم رضایت، کراهت و… نپذیرد، میتواند درخواست طلاق خود را ارائه دهد. اما برای اثبات این موضوع، باید به دلیلی محکم و منطقی واقعیت این کراهت را به طور قطعی و مشخص ثابت کرد.
در قانون جمهوری اسلامی، به طلاق به دلیل کراهت به شرایط خاصی اشاره شده است. بر اساس ماده ۱۱۲۶ قانون مدنی، اگر کراهت وجود داشته باشد و زوج با این کراهت زندگی کند و طلاق نشود، ممکن است این کراهت باعث بروز خسارتهایی برای زن شود. به عنوان مثال، اگر زوج بخاطر کراهت و تنفر از همسرش، به او خشونت برساند، زن میتواند با استناد به این ماده درخواست طلاق خود را ارائه دهد.
به هر حال، برای اینکه کراهت به عنوان دلیل قابل قبول برای طلاق مورد تأیید دادگاه قرار گیرد، باید شرایطی از جمله عدم تحمل زندگی مشترک، اختلافات ناشی از کراهت و… نیز وجود داشته باشد. به علاوه، باید اثبات شود که تلاشهای مورد نیاز برای حل مشکل و رفع کراهت به نتیجه نرسیده است. در این صورت، دادگاه میتواند درخواست طلاق را بر اساس کراهت به عنوان دلیل قابل قبول پذیرفته و صدور حکم طلاق را انجام دهد.
برای کسب اطلاعات در مورد طلاق به دلیل ضرب و شتم زوجه کلیک کنید
شرایط طلاق به دلیل تنفر
- طلاق به دلیل تنفر از شوهر در قانون جمهوری اسلامی ایران به شرطی که شرایط مشخصی رعایت شود، ممکن است. بر اساس ماده ۱۱۲۶ قانون مدنی، اگر تنفر و کراهت وجود داشته باشد و زوج با این تنفر و کراهت زندگی کند و طلاق نشود، ممکن است این تنفر باعث بروز خسارتهایی برای زن شود. بنابراین، در صورتی که زن بتواند اثبات کند که تنفر و کراهت او نسبت به شوهر به حدی است که ادامه زندگی مشترک برایش ممکن نیست، میتواند درخواست طلاق خود را ارائه دهد.
- در قانون جمهوری اسلامی، شرایطی برای صدور حکم طلاق به دلیل تنفر از شوهر تعیین شده است. بر اساس ماده ۱۱۳۰ قانون مدنی، اگر زن به دلیل تنفر از شوهر، تلاش کند برای رفع مشکل و حل اختلافات اما به نتیجه نرسید، میتواند درخواست طلاق خود را ارائه دهد. برای اینکه این درخواست مورد تأیید قرار گیرد، باید شرایطی مانند عدم تحمل زندگی مشترک، اختلافات ناشی از تنفر و کراهت و… نیز وجود داشته باشد. علاوه بر این، باید به دلیلی محکم و منطقی واقعیت تنفر و کراهت را به طور قطعی و مشخص ثابت کرد.
- در مورد پرداخت مالی برای جدایی، بر اساس ماده ۱۱۳۶ قانون مدنی، در صورتی که زوجه به دلیل تنفر از شوهر ازدواج را قطع کند، میتواند از شوهر مبلغی برای جبران خسارتهای ناشی از این جدایی دریافت کند. مبلغ این خسارت باید به عدالت تعیین شود و به مقدار مهریه بیشتر یا کمتر از آن نباید باشد. اما اگر زن به دلیل تنفر از شوهر به طلاق خلع نیاز داشته باشد، شوهر باید به او مبلغیبرای تسویه حساب پرداخت کند. برای تعیین این مبلغ، باید به عدالت و با توجه به شرایط و مصالح طرفین تصمیم گرفت.
- در مورد اقدام برای طلاق و جدایی از طرف زن، باید گفت که در قانون جمهوری اسلامی، هر دو طرف حق دارند درخواست طلاق را ارائه کنند و این حق برای هر دو جنسیت برابر است. در صورتی که زن به دلیل تنفر از شوهر درخواست طلاق را ارائه کند، باید شرایط قانونی را رعایت کند و باید به دلیلی محکم و منطقی واقعیت تنفر را به طور قطعی و مشخص ثابت کند. همچنین، باید اثبات شود که تلاشهای مورد نیاز برای حل مشکل و رفع تنفر به نتیجه نرسیده است. در صورتی که شرایط قانونی رعایت شود، دادگاه میتواند درخواست طلاق زن را پذیرفته و صدور حکم طلاق را انجام دهد.
مراحل ارائه دادخواست
برای طلاق به دلیل تنفر از شوهر در قانون جمهوری اسلامی، مراحل زیر باید طی شود:
- ثبت درخواست طلاق خلع در دفاتر خدمات الکترونیکی قضایی: در این مرحله، زن باید به یکی از دفاتر خدمات الکترونیکی قضایی مراجعه کند و درخواست طلاق خود را ثبت کند. در این مرحله، اسناد مورد نیاز برای ثبت درخواست مانند مدارک شناسایی، عقد ازدواج و… باید تهیه شود.
- ارائه رسید بخشش مهریه یا مازاد بر آن به مرد برای طلاق: در صورتی که زن به دلیل تنفر از شوهر به طلاق خلع نیاز داشته باشد، باید به مرد مبلغی برای تسویه حساب پرداخت شود. در این مرحله، مرد باید رسیدی از زن دریافت کرده و مبلغ دریافتی را تأیید کند.
- ارسال ابلاغیه طلاق برای زوجین از طریق سامانه ثنا: پس از ثبت درخواست و تسویه حساب، دادگاه ابلاغیه طلاق را از طریق سامانه ثنا به زوجین ارسال میکند.
- مراجعه به دادگاه جهت اعلام رأی نهایی: در صورتی که زوجین با شرایط اعلام شده در ابلاغیه طلاق موافق باشند، باید به دادگاه مراجعه کنند تا رأی نهایی صادر شود. در این مرحله، اگر دادگاه به طلاق پایانی رسید، حکم طلاق به ثبت رسیده و پس از اتمام مراحل، میتواند اجرایی شود.
- صدور حکم طلاق: در صورتی که دادگاه به طلاق نهایی رسید، حکم طلاق صادر میشود. در این مرحله، شرایط جایگزینی مانند انجام مصالحه یا صلح نیز وجود دارد که در صورت توافق زوجین، به جای حکم طلاق اجرا میشود.
مدارک مورد نیاز
برای طلاق به دلیل تنفر از شوهر، مدارک زیر برای ثبت درخواست طلاق و اجرای مراحل لازم نیاز است:
- اصل و کپی شناسنامه و کارت ملی زوجه: این مدارک برای تأیید هویت زن در اختیار دادگاه قرار میگیرند.
- اصل و کپی سند ازدواج: این مدرک برای تأیید وجود ازدواج بین زن و شوهر استفاده میشود.
- دادخواست طلاق خلع: این درخواست برای اعلام تمایل زن به طلاق خلع به دادگاه ارائه میشود.
- رضایتنامه زوج برای طلاق زن: این مدرک در صورتی که شوهر نیز به طلاق موافق باشد، از او دریافت میشود.
- نکته مهمی که باید در نظر داشت، این است که در برخی موارد، ازدواجی که به دلیل تنفر از شوهر به طلاق خلع میانجامد، نیاز به تأیید قضایی دارد. به عبارت دیگر، پس از صدور حکم طلاق، باید به دفاتر ثبت احوال و دادگاه مراجعه کرده و تأییدیه از حکم طلاق را دریافت کنید. به این ترتیب، وضعیت شخصی زن و مسائل مربوط به آن نظیر مسائل مالی و نفقه تأیید میشود.

هزینه های طلاق
هزینه های طلاق به دلیل تنفر از شوهر در قانون جمهوری اسلامی شامل موارد زیر است:
- هزینه دادرسی: هزینه دادرسی در مراحل طلاق به دلیل تنفر از شوهر متفاوت است و ممکن است بسته به شرایط و مواردی که برای هر زوجین پیش میآید، تفاوت داشته باشد.
- هزینه مشاوره اجباری طلاق توافقی: در صورتی که زوجین به طلاق توافق داشته باشند، باید به مشاوره اجباری طلاق توافقی مراجعه کنند. در این مراحل، هزینه مشاوره برای ۵ جلسه از طرف دادگاه تعیین میشود.
- هزینه ثبت دادخواست طلاق از طریق دفاتر خدمات الکترونیکی قضایی: برای ثبت درخواست طلاق خلع، هزینهای برای ثبت این درخواست در دفاتر خدمات الکترونیکی قضایی لازم است. هزینه این خدمات به بسته به منطقه و شهر متفاوت است.
- هزینه داوری در طلاق: در صورتی که زوجین در مراحل طلاق به دلیل تنفر از شوهر به داوری نیاز داشته باشند، باید هزینه داوری را پرداخت کنند.
- هزینه ثبت طلاق در محضر: برای ثبت طلاق در محضر، به عنوان مثال در دفاتر ثبت احوال، هزینهای تعیین میشود.
- نکته مهمی که باید در نظر داشت، این است که هزینههای مربوط به طلاق به دلیل تنفر از شوهر، بسته به شرایط متفاوتی که برای هر زوجین پیش میآید، متفاوت است و باید به صورت جداگانه بررسی شود. همچنین، در برخی موارد، هزینههای دیگری نیز مانند هزینه مشاوره حقوقی و مشاوره خانواده وجود دارد که باید در نظر گرفته شود.
:: برچسبها:
اثرات حقوقی ,
ادله ,
دعوا ,
شرایط قانونی ,
شوهر ,
طلاق ,
طلاق خلع ,
کراهت ,
مدارک طلاق کراهت ,
مراحل قانونی ,
نقش قاضی ,
:: بازدید از این مطلب : 255
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : جمعه 17 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
دیسکیت یا عفونت دیسک، در واقع یک وضعیت التهابی است که در دیسکهای بین مهرهای ستون فقرات، به خصوص در ناحیه کمر، رخ میدهد. در این حالت، باکتریها یا ویروسها به دیسکهای کمری نفوذ میکنند و باعث تورم و التهاب شده و فشار بسیاری را بر روی دیسک وارد میکنند که در نهایت منجر به درد شدید کمر میگردد.
علت دیسکیت
- علت اصلی ایجاد دیسکیت، عفونت با باکتریها یا ویروسها است. در بیشتر موارد، دیسکیت ناشی از باکتریهای استافیلوکوکوس اورئوس (Staphylococcus aureus) است که از طریق خون به دیسک کمری منتقل میشوند. علاوه بر این، باکتریهای دیگری همچون استرپتوکوکوس (Streptococcus) و باکتریهای گرم منفی (Gram-negative bacteria) نیز میتوانند ایجاد عفونت در دیسک کمری کنند.
- همچنین، در برخی موارد، دیسکیت میتواند ناشی از ضعف سیستم ایمنی بدن باشد. به عنوان مثال، در بیمارانی که به بیماریهایی مانند سرطان، دیابت، هیومن ایمونودفیسینسی و یا بیماریهای خودایمنی مبتلا هستند، خطر ابتلا به دیسکیت بیشتر است.
- علت دیگری که ممکن است به ایجاد دیسکیت منجر شود، آسیب به دیسک کمری است. در برخی موارد، آسیب به دیسک کمری ناشی از ضربه، آسیب جراحی، یا فشار طولانی مدت بر روی دیسک کمری میتواند باعث ایجاد عفونت در دیسک شود.
علائم دیسکیت
در دیسکیت، عفونت باعث ایجاد التهاب و تورم در دیسک کمری میشود که منجر به درد شدید کمر میشود. علاوه بر درد شدید کمر، دیگر علائم دیسکیت شامل موارد زیر میشود:
- تب: در بیشتر موارد دیسکیت، تب نیز همراه با درد شدید کمر مشاهده میشود. تب نشان دهنده وجود عفونت در بدن است و در صورتی که با درد کمر همراه باشد، میتواند نشان دهنده عفونت دیسکیت باشد.
- سفت شدن ماهیچهها: در بیشتر موارد، درد کمر ناشی از دیسکیت باعث سفت شدن ماهیچههای پشتی میشود. این سفت شدن ماهیچهها میتواند باعث محدودیت حرکتی شود و فعالیتهای روزانه را دشوار کند.
- درد: درد شدید کمر، علامت اصلی دیسکیت است. این درد ممکن است به صورت شدید و ناگهانی شروع شود و در بیشتر موارد با فشار بر روی دیسک کمری بیشتر شود. در برخی موارد، درد میتواند به سمت پا و یا شکم هم تیر بزند.
- مشکل در فعالیت روزانه: درد شدید کمر میتواند باعث محدودیت در فعالیتهای روزانه شود. به عنوان مثال، برخی فعالیتهای روزانه مانند رانندگی، بلند کردن وزنها و یا حتی نشستن به مدت طولانی مدت میتواند درد را بیشتر کند و مشکلات روزانه را برای بیمار ایجاد کند.
نحوه تشخیص
تشخیص دیسکیت به وسیله انواع مختلفی از آزمایشها و تصویربرداری انجام میشود. در زیر، به توضیح هر یک از این روشها پرداخته شده است:
- آزمایش خون: آزمایش خون میتواند به عنوان یکی از روشهای تشخیصی برای دیسکیت مورد استفاده قرار گیرد. در صورتی که دیسکیت ناشی از عفونت با باکتریها یا ویروسها باشد، ممکن است نشانگرهایی از عفونت در آزمایش خون مشاهده شود.
- اسکن استخوان: اسکن استخوان میتواند به عنوان یکی دیگر از روشهای تصویربرداری استفاده شود. در این روش، مواد رادیواکتیو به بیمار تزریق میشود و سپس تصاویر از استخوانهای کمر گرفته میشود. این روش میتواند نشان دهنده تغییرات در استخوانهای کمری باشد که ممکن است ناشی از دیسکیت باشد.
- اشعه ایکس یا امارآی: اشعه ایکس و امارآی نیز به عنوان روشهای تصویربرداری در تشخیص دیسکیت استفاده میشوند. در این روشها، تصاویری از ستون فقرات کمر گرفته میشود که میتواند نشان دهنده تغییرات در دیسک کمری باشد.
- تجزیه و تحلیل بافت: در صورتی که بیمار دچار علائم شدید دیسکیت باشد، ممکن است نیاز به تجزیه و تحلیل بافت باشد. در این روش، یک نمونه از بافت دیسک کمری برای تحلیل به آزمایشگاه ارسال میشود. این روش میتواند نشان دهنده تغییرات در بافت دیسک کمری باشد که ممکن است ناشی از دیسکیت باشد.
راه های درمان
درمان دیسکیت ممکن است شامل انواع مختلفی از روشهای درمانی باشد که در زیر به توضیح هر یک از این روشها پرداخته شده است:
۱. درمان دارویی
دیسکیت یک بیماری پایدار و مزمن است که به صورت طبیعی بهبود نمییابد، اما میتوان با درمانهای مختلفی، علائم آن را کنترل کرد. یکی از راههای درمانی دیسکیت، استفاده از داروها است. در زیر، به توضیح انواع داروهای دیسکیت و راه های درمان دارویی آن پرداخته شده است:
- ضد التهاب ها: داروهای ضد التهابی مانند ایبوپروفن، ناپروکسن، دیکلوفناک و سلکوکسیب، میتوانند به عنوان یکی از راههای درمانی دیسکیت مورد استفاده قرار بگیرند. این داروها میتوانند به کاهش التهاب و درد کمک کنند.
- داروهای عضلانی-اسکلتی: داروهایی مانند کاریزوپرودول، کلونازپام و متاکاربامول، میتوانند به عنوان یکی از راههای درمانی دیسکیت استفاده شوند. این داروها میتوانند به کاهش درد و تسکین عضلات کمک کنند.
- داروهای ضد درد: داروهایی مانند ترامادول، کدئین و اکسیکودون، میتوانند به عنوان یکی از راههای درمانی دیسکیت مورد استفاده قرار بگیرند. این داروها میتوانند به کاهش درد کمک کنند.
- داروهای آنتیدپرسانت: داروهای آنتیدپرسانت مانند آمیتریپتیلین و دوکسپین، میتوانند به عنوان یکی از راههای درمانی دیسکیت استفاده شوند. این داروها میتوانند به کاهش درد، تسکین عصبی و بهبود خواب کمک کنند.
- داروهای آنتیاکسیدان: داروهای آنتیاکسیدان مانند ویتامین C و ویتامین E، میتوانند به عنوان یکی از راههای درمانی دیسکیت استفاده شوند. این داروها میتوانند به کاهش التهاب و تسکین درد کمک کنند.
- بهترین روش برای درمان دیسکیت، بر اساس تشخیص و توصیه پزشک معالج باید انتخاب شود. همچنین، درمان دیسکیت شامل یک ترکیب از روشهای درمانی مختلفی مانند دارو درمانی، استراحت، عمل جراحی و استفاده از بریس میشود.
برای کسب اطلاعات در مورد دیسک دژنراتیو کلیک کنید
۲. فیزیوتراپی
فیزیوتراپی یکی از روشهای درمانی پرکاربرد در دیسکیت است که به کاهش درد، بهبود عملکرد بدنی و پیشگیری از تشدید علائم دیسکیت کمک می کند. در زیر به توضیح انواع درمانهای فیزیوتراپی دیسکیت پرداخته شده است:
- تمرینات کششی: تمرینات کششی مانند تمرینات کششی کمر، میتوانند به بهبود انعطاف پذیری عضلات کمک کنند و در نتیجه، به کاهش درد کمک میکنند.
- تمرینات تقویتی: تمرینات تقویتی مانند تمرینات تقویت عضلات شکم، پشت و ناحیه کمر، میتوانند به بهبود پشتیبانی عضلانی و پایداری کمک کنند و در نتیجه، به کاهش درد کمک میکنند.
- تمرینات تعادل و کنترل: تمرینات تعادل و کنترل، مانند تمرینات تعادل روی یک پای، میتوانند به بهبود تعادل و کنترل بدن کمک کنند و در نتیجه، به کاهش درد کمک میکنند.
- تمرینات هوازی: تمرینات هوازی مانند پیاده روی، شنا، دوچرخه سواری و پیلاتس، میتوانند به بهبود قدرت عضلات، افزایش انعطاف پذیری و بهبود تنفس کمک کنند و در نتیجه، به کاهش درد کمک میکنند.
- ماساژ: ماساژ میتواند به بهبود جریان خون و کاهش فشار روی عصبها کمک کند و در نتیجه، به کاهش درد کمک میکند.
- دیسک تراپی: در این روش، با استفاده از دستگاههای خاص، فشار روی دیسک کمری کاهش داده میشود و در نتیجه، به کاهش درد کمک میکند.
- الکترودهی و فیزیوتراپی الکتریکی: در این روش، با استفاده از الکترودها و تکنولوژیهای الکتریکی، جریان الکتریکی به منظور کاهش درد و بهبود عملکرد بدنی استفاده میشود.
۳. درمان جراحی
در صورتی که درمانهای غیرجراحی دیسکیت موفقیت آمیز نباشند، جراحی ممکن است به عنوان یک راه حل آخر برای درمان دیسکیت در نظر گرفته شود. در زیر به توضیح روشهای جراحی دیسکیت پرداخته شده است:
- لامینکتومی: در این روش، یک قسمت از استخوان لگن برای دسترسی به دیسک کمری بریده میشود. سپس قسمتی از دیسک که فشار روی عصبها را ایجاد میکند، بریده میشود.
- دیسکتومی: در این روش، بخشی از دیسک که فشار روی عصبها را ایجاد میکند، بریده میشود.
- فیوژن دیسک: در این روش، دو پایه استخوانی در سمتهای دیسک قرار داده میشود و با استفاده از یک ماده فیوزیون، دو قسمتی از دیسک که فشار روی عصبها را ایجاد میکند، حذف میشود.
- جایگزینی دیسک: در این روش، دیسک قدیمی حذف شده و یک دیسک مصنوعی جایگزین آن قرار میگیرد.
- کیفیت دیسک: در این روش، با استفاده از یک دستگاه خاص، بخشی از دیسک که فشار روی عصبها را ایجاد میکند، حذف میشود و با ماده فیوزیون، دیسک کیفیت جایگزین میشود.
هر یک از روشهای جراحی دیسکیت، مزایا و معایب خود را دارند و بسته به شرایط فردی هر بیمار، پزشک معالج باید روش مناسب را برای درمان دیسکیت تعیین کند.
بریس یا پشتیبانی لگنی، یک وسیله پزشکی است که برای درمان دیسکیت، درد کمر و سایر بیماریهای مرتبط با کمر استفاده میشود. بریس کمک می کند که فشار روی دیسک کمری کاهش یابد و عضلات پشتیبانی کننده کمر را تقویت کند. در زیر به توضیح انواع بریس مورد استفاده در درمان دیسکیت پرداخته شده است:
- بریس لمبوساکرال: این نوع بریس برای کمک به پشتیبانی لگن و کمر استفاده میشود و دارای بخشهایی است که بر روی شکم و پشت فشار میآورند.
- بریس کمری: این نوع بریس برای کمک به پشتیبانی کمر و کاهش درد کمر استفاده میشود.
- بریس استخوانی: این نوع بریس برای کمک به پشتیبانی استخوانهای کمر و کاهش درد در این منطقه استفاده میشود.
- بریس کورست: این نوع بریس برای کمک به پشتیبانی کمر و کاهش درد کمر استفاده میشود و از یک بند سفت شده برای پشت و شکم استفاده میکند.
- بریس ساکرویلیاک: این نوع بریس برای کمک به پشتیبانی لگن و کاهش درد پشت و لگن استفاده میشود.
- بریس هرنیتد: این نوع بریس برای کمک به پشتیبانی کمر و کاهش درد کمر در بیمارانی که دچار هرنیاسیون دیسکی هستند، استفاده میشود.
- بریس تراپی: این نوع بریس برای کمک به کاهش درد کمر و بهبود عملکرد بدنی استفاده میشود و با استفاده از دستگاههای خاص، فشار روی دیسک کمری کاهش داده میشود.
بریس بهترین نتیجه را در مواردی که دیسکیت نسبتاً فاز اول خود را نشان داده است، به دست میدهد و در موارد شدیدتر، بسیاری از بیماران به عمل جراحی نیاز دارند.
عوارض عدم درمان دیسکیت
دیسکیت یک بیماری شدید کمر است که می تواند در صورت عدم درمان مناسب، عوارض جدی و خطرناکی برای سلامتی فرد داشته باشد. برخی از عوارض عدم درمان دیسکیت عبارتند از:
- درد شدید: درمان نشده دیسکیت باعث درد شدید در ناحیه کمر و پاها میشود که ممکن است باعث محدودیت حرکت شود.
- فشار روی عصبها: در برخی موارد، دیسکیت باعث فشار روی عصبهای مهم در ناحیه کمر میشود که ممکن است باعث تنگی نخاع شود و به عوارض جدی مانند فلج و ناتوانی منجر شود.
- کاهش عملکرد: درمان نشده دیسکیت ممکن است باعث کاهش عملکرد شخص در کار و زندگی روزمره شود.
- فلج: در برخی موارد شدید، دیسکیت باعث فلج شدید در پاها و پایین تنه میشود که نیازمند درمان فوری است.
- مشکلات روانی: درمان نشده دیسکیت ممکن است باعث افزایش استرس و اضطراب شخص شود و مشکلات روحی و روانی را ایجاد کند.
- اختلالات خواب: درمان نشده دیسکیت ممکن است باعث اختلالات خواب و افزایش خطر بروز بیماریهای خطرناک مانند بیماریهای قلبی و عروقی شود.
- تشدید بیماری: عدم درمان دیسکیت ممکن است باعث تشدید بیماری و افزایش شدت درد و علائم دیگر شود.
بیماری های مرتبط
دیسکیت یک بیماری کمر است که میتواند با بیماریهای دیگری مرتبط باشد. در زیر به توضیح بیماریهای مرتبط با دیسکیت پرداخته شده است:
- اسپاندیلوزیس: این بیماری به عنوان یک نوع از آرتروز کمری شناخته شده است و باعث تغییر در ساختار و فشار بر روی دیسکهای کمری میشود. این بیماری باعث درد، سخت شدن عضلات و محدودیت حرکت میشود.
- ستون فقرات لنگهای: این بیماری نوعی از بیماریهای عضلانی-اسکلتی است که باعث تشکیل انحنایی در ستون فقرات میشود. این بیماری باعث درد کمر، محدودیت حرکت و تشدید علائم دیسکیت میشود.
- سندرم پیریفورمیس: این بیماری به دلیل تحریک عصب سیرکومفلکس، که در اطراف عضلات پیریفورمیس (عضلهای در ناحیه پشت لگن) قرار دارد، ایجاد میشود. این بیماری باعث درد، تورم و ناتوانی در ناحیه پشتی ران میشود.
- ستون فقرات شنجاقی: این بیماری به دلیل تغییر در ساختار شنجاقهای کمری ایجاد میشود. این بیماری باعث درد، تنگی نخاع و کاهش حرکت میشود.
- آنکیلوزینگ سپوندیلیت: این بیماری نوعی از آرتروز است که باعث التهاب و تغییرات در ساختار شکمی ناحیه کمری میشود. این بیماری باعث درد، سخت شدن عضلات و محدودیت حرکت میشود.
- کیست سینوویال: این بیماری یک نوع توده خوش خیم در ناحیه کمر است که به دلیل تشدید علائم دیسکیت، ممکن است تشخیص داده شود.
:: برچسبها:
تصویربرداری ,
تعداد موارد ,
تعریف ,
جلوگیری ,
درمان ,
دیسکیت ,
عفونت ستون فقرات ,
عفونتهای عمدی ,
:: بازدید از این مطلب : 126
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : جمعه 17 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
سندرم بلوبری (Blueberry Muffin Syndrome) یک بیماری نادر است که در برخی از نوزادان و کودکان به دلیل خونسازی خارج از مغز استخوان (Extramedullary Hematopoiesis) ایجاد می شود. این بیماری به دلیل ظاهری مشابه با مفنینپورپورایی (Purpura fulminans) شناخته شده است.
خونسازی خارج از مغز استخوان، فرایند تولید خون در اعضای غیر از نخاع استخوان مثل کبد، طحال، ریه و غیره است. در شرایطی که نخاع استخوان نتواند به تولید کافی سلولهای خون بپردازد، بدن به خونسازی خارج از مغز استخوان روی میآورد. این فرایند در برخی از بیماریها مثل تالاسمی و بتا تالاسمی معمول است، اما در بعضی از نوزادان و کودکان نادر، به علت بیماریهای خونی، نقص سیستم ایمنی و یا عفونتهای خاص، خونسازی خارج از مغز استخوان ایجاد میشود.
علت سندرم بلوبری مافین
سندرم بلوبری (Blueberry Muffin Syndrome) در ابتدا به عنوان یک مشخصه سرخجه شناخته شد، اما در حال حاضر به طور بالقوه با بسیاری از بیماریهای دیگر مرتبط است. علل اصلی این بیماری، بیماریهای خونی، نقص سیستم ایمنی و عفونتهای خاص هستند که میتواند منجر به خونسازی خارج از مغز استخوان (Extramedullary Hematopoiesis) شود.
بیماریهایی مانند سیتومگالوویروس (Cytomegalovirus)، نوروبلاستومای متاستاتیک (Metastatic Neuroblastoma) و لوسمی مادرزادی (Congenital Leukemia) نیز با سندرم بلوبری مرتبط هستند. اما برای اینکه این بیماری در بیماریهای دیگر مرتبط باشد، باید به دقت بررسی شود که آیا خونسازی خارج از مغز استخوان در بیمار رخ داده است یا نه.
علاوه بر بیماریهای فوق، سندرم بلوبری ممکن است ناشی از عفونتهای دیگری مانند عفونتهای ویروسی و باکتریایی نیز باشد. به عنوان مثال، بیمارانی که به عفونت توکسوپلاسموزیس (Toxoplasmosis) دچار هستند، ممکن است با سندرم بلوبری مواجه شوند.
علائم سندرم بلوبری مافین
برخی از علائم و نشانههای سندرم بلوبری عبارتند از:
- لکههای قرمز روی پوست: لکههای قرمز رنگ و برآمدگیهایی روی پوست بدن، به ویژه در ناحیه صورت، سر، گردن، سینه و شکم مشاهده میشوند.
- خونریزی: در برخی موارد، خونریزی از بینی، لثه و یا برآمدگیهای روی پوست دیده میشود.
- تورم: تورم محل برآمدگیها و لکههای قرمز روی پوست نیز از علائم سندرم بلوبری است.
- سردی بدن: به دلیل کمبود اکسیژن در بدن، ممکن است بیمار دچار سردی بدن شود.
- تنگی نفس: برای تامین اکسیژن بیشتر به بدن، رگهای خونی بیمار بیشتر کار میکنند و این میتواند منجر به تنگی نفس شود.
- درد شکم: برخی بیماران با سندرم بلوبری ممکن است دچار درد شکم شوند.
در مواردی که علت سندرم بلوبری، بیماریهای خونی مانند لوسمی و یا نقص سیستم ایمنی است، علائم دیگری نیز ممکن است دیده شود که شامل تب، خستگی، ضعف عمومی، تورم لنفاوی و خونریزی مزمن میشوند.
همچنین، در مواردی که سندرم بلوبری به دلیل عفونت باکتریایی یا ویروسی رخ میدهد، علائم مربوط به عفونت نیز ممکن است دیده شود که شامل تب، سرفه، عفونت دستگاه تنفسی، درد گلو و دیگر علائم مربوط به عفونت هستند.
برای کسب اطلاعات درمورد کم کاری تیروئید در کودکان کلیک کنید
نحوه تشخیص سندرم بلوبری مافین
تشخیص سندرم بلوبری (Blueberry Muffin Syndrome) بر اساس بررسیهای آزمایشگاهی و تصویربرداری انجام میشود. برای تشخیص این بیماری، باید ابتدا علائم و نشانههای آن را تشخیص داد.
برای تشخیص دقیق تر، باید با استفاده از روشهای تصویربرداری مانند سونوگرافی و تصویربرداری از استخوانهای مختلف بدن، بررسی شود. این تصاویر میتوانند به دقت نشان دهند که آیا خونسازی خارج از مغز استخوان در بیمار رخ داده است یا نه.
همچنین، برای تشخیص سندرم بلوبری، باید با استفاده از آزمایشهای خون و فرایندهایی مانند تغییرات در ایجاد خون، بررسی شود. برای مثال، آزمایش CBC (Complete Blood Count) میتواند به دقت نشان دهد که آیا تعداد سلولهای خونی در بدن بیمار طبیعی است یا نه.
در مواردی که به علت عفونت باکتریایی یا ویروسی سندرم بلوبری رخ داده باشد، باید با استفاده از آزمایشهای خون و سایر آزمایشهای مربوطه، بیمار را بررسی کرد تا عامل عفونت تشخیص داده شود و درمان مناسب انجام شود.

درمان سندرم بلوبری
درمان سندرم بلوبری (Blueberry Muffin Syndrome) بستگی به علت آن دارد. در بیشتر موارد، سندرم بلوبری به دلیل خونسازی خارج از مغز استخوان رخ میدهد که ممکن است به علت بیماریهای خونی مانند لوسمی، تالاسمی، نقص سیستم ایمنی و یا عفونت باکتریایی یا ویروسی باشد.
در مواردی که سندرم بلوبری به علت بیماریهای خونی مانند لوسمی و یا تالاسمی رخ داده باشد، درمان با استفاده از ترانسفوزیون خون، کمک به تولید سلولهای خونی سالم و بهبود علائم بیماری میکند. همچنین، در بیشتر موارد، درمان با استفاده از استفاده از داروهای منعقد کننده خون، همچون هیدروکسییورها (Hydroxyurea)، میتوتان (Mitoxantrone) و یا بوسلفان (Busulfan) نیز انجام میشود.
در مواردی که سندرم بلوبری به دلیل نقص سیستم ایمنی و یا عفونت باکتریایی و ویروسی رخ داده باشد، درمان با استفاده از داروهای ضد عفونی و یا داروهایی که به افزایش سیستم ایمنی بدن کمک میکنند، انجام میشود.
در مواردی که سندرم بلوبری به دلیل عفونت باکتریایی و یا ویروسی رخ داده باشد، درمان با استفاده از داروهای ضد عفونی و یا داروهایی که به افزایش سیستم ایمنی بدن کمک میکنند، انجام میشود.
در مواردی که سندرم بلوبری به دلیل علتی دیگری مانند آنمیا فقر آهن و یا نارسایی کلیوی رخ داده باشد، درمان با استفاده از داروها و یا ترتیبات دیگری مانند ترانسفوزیون خون، مکملهای ویتامینی و غذایی و یا دیالیز انجام میشود.
به طور کلی، درمان سندرم بلوبری بستگی به علت آن دارد. در مواردی که سندرم بلوبری به دلیل بیماریهای خونی مانند لوسمی و یا تالاسمی رخ داده باشد، درمان با استفاده از ترانسفوزیون خون و داروهای منعقد کننده خون،همچون هیدروکسییورها، میتوتان و بوسلفان انجام میشود. در مواردی که سندرم بلوبری به دلیل نقص سیستم ایمنی و یا عفونت باکتریایی و ویروسی رخ داده باشد، درمان با استفاده از داروهای ضد عفونی و یا داروهایی که به افزایش سیستم ایمنی بدن کمک میکنند، انجام میشود. همچنین، درمان ممکن است شامل مکملهای ویتامینی و غذایی و یا دیالیز در موارد نارسایی کلیوی باشد.
همچنین، در مواردی که سندرم بلوبری به دلیل علل گوناگونی مانند آنمیا فقر آهن رخ داده باشد، درمان با استفاده از مکملهای ویتامینی و غذایی، ترتیبات دیگری مانند تغذیه مناسب، ترانسفوزیون خون و یا داروها انجام میشود.
در بعضی موارد، اگر سندرم بلوبری به دلیل عفونت ویروسی حاصل شده باشد، درمان با استفاده از داروهایی مانند گاما-گلوبولین و یا اینترفرون صورت میگیرد.
عوارض عدم درمان سندرم بلوبری
عوارض عدم درمان سندرم بلوبری میتواند بستگی به علت آن داشته باشد.
در بیماریهای خونی مانند لوسمی و یا تالاسمی، عدم درمان سندرم بلوبری میتواند به کاهش تولید سلولهای خونی سالم و افزایش خطر عفونت، نزدیک شدن به فاز نهایی بیماری و حتی مرگ منجر شود.
در مواردی که سندرم بلوبری به دلیل نقص سیستم ایمنی و یا عفونت باکتریایی و ویروسی رخ داده باشد، عدم درمان ممکن است به تشدید عفونت و نارسایی اعضای بدن منجر شود. عوارضی مانند سپتیسمی، عفونت ریه، عفونت کلیه و یا عفونت مغز و اعصاب میتوانند در این موارد رخ دهند.
در بعضی موارد، سندرم بلوبری ممکن است نشانهای از سرطان باشد و عدم درمان آن میتواند به تشدید بیماری و انتشار آن به اعضای دیگر بدن منجر شود.
:: برچسبها:
انواع ماساژ سردرد ,
ماساژ درمانی ,
ماساژ سردرد ,
:: بازدید از این مطلب : 120
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : جمعه 17 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
ماساژ سردرد یکی از روشهای درمانی غیردارویی است که برای کاهش درد سر و سردرد استفاده میشود. این روش درمانی به عنوان یک روش آرام بخش و مؤثر برای درمان دردهای سر و سردرد مزمن به شمار میرود.
انواع ماساژ سردرد
انواع مختلفی از ماساژ سردرد وجود دارد که در زیر به برخی از آنها اشاره شده است:
- ماساژ نقطه ماشهای: در این روش ماساژ، به نقاط خاصی در سر و گردن فشار داده میشود تا به کاهش درد سر و سردرد کمک کند. این روش ماساژ میتواند به تسکین درد سردرد مربوط به تنش و استرس کمک کند.
- ماساژ صورت: در این روش ماساژ، با استفاده از انگشتان، دستگاه ماساژ یا اکسسوریهای مختلف، فشار به مناطق مختلف صورت و سر اعمال میشود. این روش ماساژ میتواند به کاهش درد سر و سردرد، بهبود خواب و کاهش استرس کمک کند.
- ماساژ سوئدی: این روش ماساژ شامل استفاده از حرکات مختلف ماساژی مانند لمس، فشار، دستکش و لرزش است. این روش ماساژ میتواند به کاهش تنش عضلات سر و گردن کمک کند و به دلیل اثر آرامشبخشی که دارد، میتواند به بهبود خواب و کاهش استرس نیز کمک کند.
- ماساژ رفلکسولوژی: این روش ماساژ براساس اصلی از جمله استفاده از فشار به مناطق خاصی در پا و دست است که به اعضای مختلف بدن مرتبط هستند. این روش ماساژ میتواند به کاهش درد سر و سردرد، کاهش استرس و اضطراب، و بهبود خواب کمک کند.
نقاط موثر در ماساژ
- ماساژ سردرد با استفاده از مراکز بازتابی دست: در این روش ماساژ، با استفاده از فشار دادن به نقاط خاصی در دست و اعمال حرکات ماساژی مختلف، به کاهش درد سر و سردرد کمک میشود. برخی از نقاط موثر در دست برای ماساژ شامل نقطه بین انگشتان و ناخن انگشت شصتم، نقطه شیشهای در دستچه و نقطه جایگاه مچ دست هستند.
- ماساژ سردرد با استفاده از مراکز بازتابی پا: در این روش ماساژ، با استفاده از فشار دادن به نقاط خاصی در پا و اعمال حرکات ماساژی مختلف، به کاهش درد سر و سردرد کمک میشود. برخی از نقاط موثر در پا برای ماساژ شامل نقطه بین انگشتان و ناخن انگشتان پایانی، نقطه تحتانی پای پا و نقطه در قسمت میانی پا هستند.
- درمان سردرد با ماساژ ماهیچههای ذوزنقه ای: ماساژ ماهیچههای ذوزنقه ای میتواند به کاهش درد سر و سردرد مرتبط با تنش و استرس کمک کند. در این روش ماساژ، به ماهیچههایی که در قسمت پشتی گردن و در طرفین کمر قرار دارند، فشار داده میشود.
- درمان سردرد با ماساژ ماهیچههای گردن: در این روش ماساژ، به ماهیچههای گردن فشار داده میشود تا به کاهش درد سر و سردرد کمک کند. این روش ماساژ میتواند به کاهش تنش عضلات گردن و بهبود گردش خون در این منطقه کمک کند.
- ماساژ نواحی گیج گاه، برای درمان سردرد: در این روش ماساژ، به نواحی گیج گاه در سر و گردن فشار داده میشود تا به کاهش درد سر و سردرد کمک کند. نواحی گیج گاه در قسمت پشتی گردن و در نزدیکی پایه جمجمه قرار دارند.
- ماساژ سردرد با استفادهاز مراکز بازتابی گوش: در این روش ماساژ، به نقاط خاصی در گوش فشار داده میشود تا به کاهش درد سر و سردرد کمک کند. برخی از نقاط موثر در گوش برای ماساژ شامل نقطه در قسمت بالایی گوش، نقطه در قسمت متوسط گوش و نقطه در قسمت پایینی گوش هستند.
ماساژ سردرد میگرنی:
سردرد میگرنی به علت تحریک عصبهای مغزی به وجود میآید و میتواند با علائمی مانند درد شدید سر، تشدید درد با حرکت، نور و صدا حساسیت، تهوع و استفراغ همراه باشد. برای درمان سردرد میگرنی، ماساژگر باید با دقت بالا، به نحوی که حرکات نشان دهنده تحریک نصف سمت راست یا چپ مغز را داشته باشد، به نواحی اطراف سر و صورت فشار دهد. همچنین، برخی نقاط مربوط به ماساژ سردرد میگرنی شامل نقطه حاشیه موهای پیشانی، نقطه روی خط میانی پیشانی، نقطه در قسمت بالایی گوش و نقطه در قسمت میانی گوش هستند.
درمان سردرد تنشی با ماساژ:
سردرد تنشی به علت تنش عضلات سر و گردن به وجود میآید و میتواند با علائمی مانند درد در قسمت پشتی سر و نقاط دیگر سر، تنش عضلانی، افزایش حساسیت به نور و صدا، خستگی و افزایش تنش عضلانی در گردن و شانهها همراه باشد. برای درمان سردرد تنشی با ماساژ، ماساژگر باید به نواحی مختلف سر و گردن فشار دهد و حرکات ماساژی را با توجه به نیاز بیمار انجام دهد. برخی نقاط مربوط به ماساژ سردرد تنشی شامل نقطه در قسمت بینی، نقطه در قسمت پشتی سر، نقطه در قسمت بینی و نقطه در قسمت گردن هستند.

ماساژ سردرد در طب سنتی
ماساژ سردرد یکی از روشهای درمانی در طب سنتی برای کاهش درد سر و سردرد است. در طب سنتی، سردرد به دو دسته تقسیم میشود: سردرد میگرنی و سردرد تنشی. دو دسته سردرد میگرنی و سردرد تنشی با توجه به علت بروز درد و شدت آن، نیاز به روشهای درمانی متفاوت دارند.
در طب سنتی، ماساژ سردرد میگرنی و سردرد تنشی به عنوان یکی از روشهای درمانی موثر برای کاهش درد سر و سردرد شناخته شده است. در این روش، با استفاده از حرکات ماساژی مناسب، فشار و تحریک نقاطی که باعث کاهش درد سر میشوند، اعمال میشود.
ماساژ سردرد میگرنی در طب سنتی به دو روش انجام میشود:
- ماساژ سر: در این روش، با استفاده از حرکات ماساژی در نواحی مختلف سر، فشار و تحریک نقاطی که باعث کاهش درد سر میشوند، اعمال میشود. برای مثال، نقاط مربوط به سردرد میگرنی شامل نقطه حاشیه موهای پیشانی، نقطه روی خط میانی پیشانی، نقطه در قسمت بالایی گوش و نقطه در قسمت میانی گوش هستند.
- ماساژ صورت: در این روش، با استفاده از حرکات ماساژی در نواحی مختلف صورت، فشار و تحریک نقاطی که باعث کاهش درد سر میشوند، اعمال میشود. برای مثال، نقاط مربوط به سردرد میگرنی شامل نقطه در قسمت میانی پیشانی، نقطه در قسمت بینی و نقطه در قسمت بالایی لب هستند.
در هر دو روش ماساژ سر و ماساژ صورت، استفاده از روغنهای طبیعی مانند روغن نعناع یا روغن لاوندر میتواند به کاهش درد سر و سردرد کمک کند.
در کنار ماساژ سردرد، در طب سنتی، تغییرات در رژیم غذایی، استفاده از گیاهان دارویی مانند آویشن، زنجبیل، نعناع و آلوئه ورا، و همچنین تمرینات یوگا و مدیتیشن نیز به عنوان روشهای درمانی موثر برای کاهش سردرد میگرنی و سردرد تنشی معرفی میشوند.
- نکته:مهمترین نکته در مورد ماساژ سردرد در طب سنتی، این است که باید توسط متخصصان مربوطه انجام شود، زیرا انجام نادرست ماساژ میتواند به جای کاهش درد، باعث افزایش درد و تشدید علائم شود. همچنین، در صورت بروز سردردهای شدید و مزمن، بهتر است به پزشک مراجعه کرد و قبل از استفاده از هر روش درمانی، با پزشک خود مشورت کنید.
فواید ماساژ سر
ماساژ سر یک روش درمانی غیردارویی است که به وسیله آن میتوان به بهبود سلامتی و کاهش علائم مختلفی مانند سردرد و فشار خون کمک کرد. در زیر به برخی از فواید ماساژ سر اشاره شده است:
- کاهش علائم سردرد تنشی: ماساژ سر میتواند به کاهش درد سر و سردرد مربوط به تنش و استرس کمک کند. این روش درمانی به کاهش فشار و تنش عضلات سر و گردن کمک میکند و ممکن است به بهبود خواب و کاهش اضطراب و استرس نیز کمک کند.
- کاهش فشار خون: برخی تحقیقات نشان دادهاند که ماساژ سر میتواند به کاهش فشار خون در برخی افراد کمک کند. این اثر به دلیل کاهش تنش عضلات سر و گردن و بهبود گردش خون در بدن است.
- بهبود خواب: ماساژ سر ممکن است به بهبود خواب و کاهش اختلالات خواب کمک کند. با کاهش تنش و استرس عضلات سر و گردن، ماساژ سر میتواند به تسکین و آرامش بیشتری در بدن کمک کند و در نتیجه بهبود خواب را بهبود ببخشد.
- کاهش درد عضلانی: ماساژ سر میتواند به کاهش درد و تنش عضلات سر و گردن کمک کند. با بهبود گردش خون و کاهش تنش عضلانی، ماساژ سر میتواند به بهبود عملکرد عضلات و افزایش میزان انرژی بدن کمک کند.
در کل، ماساژ سر یک روش درمانی غیردارویی است که به بهبود سلامتی و کاهش علائم مختلفی مانند سردرد، فشار خون و بهبود خواب کمک کرده است. با این حال، برای انجام این روش درمانی بهتر است با متخصصان مربوطه مشورت کنید و به دقت نکات ایمنی و توصیههای مربوط به ماساژ را رعایت کنید.
:: برچسبها:
انواع ماساژ سردرد ,
ماساژ درمانی ,
ماساژ سردرد ,
:: بازدید از این مطلب : 121
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : جمعه 17 شهريور 1402 |
نظرات ()
|
|
نوشته شده توسط : ایران ماداس
در قانون جمهوری اسلامی ایران، طلاق به دلیل ضرب و شتم زوجه توسط شوهر، در صورتی که اثبات شود، مورد تأیید قرار میگیرد.
بند ۴ تبصره ماده ۱۱۳۰ قانون مدنی ایران میگوید: “ضرب و شتم یا هرگونه سوء رفتار مستمر که عرفا با توجه به وضعیت زوجه قابل تحمل نباشد، در صورت اثبات توسط زوجه، دادگاه شوهر را اجبار به طلاق به دلیل ضرب و شتم مینماید.”
بنابراین، در صورتی که زوجه بتواند اثبات کند که شوهر او را مورد ضرب و شتم قرار داده است و این سوء رفتار قابل تحمل نبوده، دادگاه میتواند شوهر را به طلاق اجباری محکوم کند.
اثبات ضرب و شتم
در قانون جمهوری اسلامی ایران، برای اثبات ضرب و شتم توسط شوهر، میتوان از روشهای مختلفی استفاده کرد که به شرح زیر است:
- اقرار صریح یا ضمنی شوهر: در این روش، شوهر میتواند به صورت صریح یا ضمنی اقرار کند که زن را ضرب و شتم کرده است. اما باید توجه داشت که در برخی موارد، شوهر ممکن است این اقرار را نکند یا تلاش کند برای انکار واقعیتها.
- شهادت شهود: در این روش، شاهدانی که شاهد خشونت و سوء رفتار مرد نسبت به زن بودهاند، میتوانند به دادگاه شهادت دهند و این موضوع را تأیید کنند. اما باید توجه داشت که شاهدانی که شاهد خشونت بودهاند، ممکن است از شهرت خود در محله یا خطراتی که ممکن است برای خودشان ایجاد شود، مترد شده و شهادت ندهند.
- گرفتن رأی محکومیت ضرب و جرح از دادگاه کیفری: در صورتی که شوهر به خاطر خشونت مورد محاکمه قرار گرفته و از سوی دادگاه کیفری به جرم ضرب و جرح محکوم شده باشد، این موضوع میتواند به عنوان شواهدی در دادگاه خانواده برای اثبات ضرب و شتم استفاده شود.
- تقاضای زوجه از دادگاه برای ارجاع امر به مددکاری به جهت تحقیق از همسایگان محل زندگی زوجین در خصوص ضرب و شتم: در این روش، زن میتواند به دادگاه درخواست کند تا به منظور تحقیق در مورد خشونت و سوء رفتار شوهر، به مددکاری رجوع شود و از همسایگان محل زندگی زوجین در خصوص این موضوع تحقیقاتی انجام شود.
- در قانون جمهوری اسلامی ایران، صرف گرفتن گواهی پزشکی قانونی که نشان دهنده ضرب و جرح و میزان آن است، به تنهایی کافی نیست و نمیتواند دلالت بر سوء رفتار زوج باشد. چرا که شواهد دیگری نیز باید برای اثبات خشونت و سوء رفتار زوج در اختیار دادگاه قرار گیرد. در واقع، گواهی پزشکی قانونی تنها یکی از شواهدی است که میتواند استفاده شود تا نشان دهد که خشونت و ضرب و شتم رخ داده است.
برای کسب اطلاعات در مورد ازدواج مجدد، شرایط و مجازات آن کلیک کنید
مدارک مورد نیاز
برای اقامه دعوای طلاق به دلیل خشونت در قانون جمهوری اسلامی، باید مدارک شناسایی مورد نیاز را در اختیار دادگاه قرار داد. برخی از این مدارک عبارتند از:
- کارت ملی/شناسنامه: کارت ملی یا شناسنامه از مهمترین مدارک شناسایی هستند که برای اقامه دعوای طلاق به دلیل خشونت باید در اختیار دادگاه قرار داده شوند.
- گواهی ازدواج و اسناد مربوط به آن: برای اثبات اینکه شما با شوهر خود ازدواج کردهاید، باید گواهی ازدواج و اسناد مربوط به آن را در اختیار دادگاه قرار دهید.
- شواهد خشونت و سوء رفتار شوهر: شواهدی مانند گواهی پزشکی، شهادت شاهدان، اسناد و مدارک، گزارشهای تحقیقات پلیس و دادستانی، مدارک مالی، گزارشهای روانپزشکی و… نیز باید در اختیار دادگاه قرار داده شوند.
- مدارک مربوط به فرزندان: در صورتی که شما و شوهرتان فرزندانی دارید، باید مدارک مربوط به آنها را نیز در اختیار دادگاه قرار دهید. این مدارک میتوانند شامل شناسنامه، گواهی تولد و… باشند.
- سایر مدارک: در صورتی که مدارک دیگری نیز وجود دارد که به عنوان شواهد در اثبات خشونت و سوء رفتار شوهر میتوانند استفاده شوند، باید آنها را نیز در اختیار دادگاه قرار دهید.
خوف ضرر بدنی ناشی از زندگی مشترک
میتوان گفت که صرف تعهد زوج بر عدم ارتکاب ضرب و شتم در آینده، به تنهایی میتواند به منزله اقرار وی به انجام ضرب و شتم در گذشته تلقی نشود. بنابراین، در صورتی که در دادگاه ادعای خشونت و سوء رفتار شوهر در گذشته مطرح شده باشد، باید مدارک و شواهد مورد نیاز برای اثبات آنها را در دادگاه ارائه داد. این شواهد میتوانند شامل گواهی پزشکی، شهادت شاهدان، اسناد و مدارک و… باشند.
همچنین، مطابق با قانون جمهوری اسلامی، در صورتی که زوج به خشونت و سوء رفتار در گذشته متهم شده باشد، دادگاه میتواند با توجه به شواهد موجود، رای صادر کند و حتی در صورتی که زوج تعهد به عدم ارتکاب خشونت در آینده را بدهد، دادگاه میتواند شرایطی را برای او تعیین کند که به منظور جلوگیری از تکرار خشونت و سوء رفتارهای آینده باشد. به عنوان مثال، دادگاه میتواند زوج را به درمان روانی و رفتاری معرفی کند یا شرایط خاص دیگری را برای او تعیین کند.
اثبات خوف ضرر جانی زوجه
میتوان گفت که حکم قطعی دادگاه کیفری برای ارتکاب ضرب و شتم توسط شوهر، یکی از شواهد قوی برای اثبات خشونت و سوء رفتار شوهر در دادگاه مدنی است. به عبارت دیگر، در صورتی که زوجه توانسته باشد این حکم را در دادگاه مدنی ارائه کند، این حکم میتواند به عنوان شواهدی برای اثبات خشونت و سوء رفتار شوهر در دادگاه مدنی مورد استفاده قرار بگیرد.
در اینجا باید به این نکته توجه داشت که صرفا ارائه حکم قطعی دادگاه کیفری به تنهایی برای صدور حکم الزام به تمکین در دادگاه مدنی کافی نیست و باید سایر شواهد و مدارک مورد نیاز برای اثبات خشونت و سوء رفتار شوهر را نیز در اختیار دادگاه مدنی قرار داد. همچنین، باید توجه داشت که یکبار ضرب و شتم توسط شوهر، به تنهایی ممکن است کافی نباشد برای اثبات خشونت و سوء رفتار دائمی و مداوم او و در نتیجه، نیاز به مدارک و شواهد دیگری در این زمینه نیز وجود دارد.
نقش وکیل در پرونده
وکیل یکی از مهمترین عناصر در پرونده طلاق به دلیل خشونت است و میتواند نقش بسیار مؤثری در این پرونده داشته باشد. در ادامه، به برخی از نقشهای وکیل در این پرونده اشاره خواهم کرد:
- مشاوره حقوقی: وکیل میتواند به زن در مورد حقوق و حقوقی که بر اساس قانون جمهوری اسلامی برای او تعریف شده است، مشاوره دهد. وکیل میتواند به زن کمک کند تا بهتر درک کند که چه حقوقی دارد و چه مواردی از طلاق به دلیل خشونت میتواند بهرهمند شود.
- نمایندگی در دادگاه: وکیل میتواند به عنوان نماینده زن در دادگاه حضور داشته باشد و در برابر دادگاه وکالت کند. وکیل میتواند به زن در مقابل دادگاه کمک کند تا بهترین دفاع ممکن را در مورد خشونت و سوء رفتار شوهر خود داشته باشد.
- جمعآوری مدارک و شواهد: وکیل میتواند به زن کمک کند تا مدارک و شواهد لازم را برای اثبات خشونت و سوء رفتار شوهرش جمع آوری کند. این شواهد میتواند شامل گزارش پلیس، حکم قطعی دادگاه کیفری، گزارش پزشکی و… باشند.
- مذاکره: وکیل میتواند با وکیل شوهر، به مذاکره بپردازد تا به یک توافق خارج از دادگاه برسند. این مذاکرات ممکن است شامل امضای ارتباط طلاق، تعیین حقوق نفقه و تقسیم دارایی باشد.
- حضور در جلسات رفع خلافی: در صورتی که شوهر توسط دادگاه به رفع خلافی خوانده شده باشد، وکیل میتواند به عنوان نماینده زن در این جلسات حضور داشته باشد و به نفع زن از حضور خود در این جلسات تأثیرگذار باشد.
:: برچسبها:
اثرات حقوقی ,
ادله ,
دعوا ,
زوجه ,
شرایط قانونی ,
ضرب و شتم ,
طلاق ,
مجازات ,
مراحل قانونی ,
نقش قاضی ,
:: بازدید از این مطلب : 126
|
امتیاز مطلب : 0
|
تعداد امتیازدهندگان : 0
|
مجموع امتیاز : 0
تاریخ انتشار : جمعه 17 شهريور 1402 |
نظرات ()
|
|
|
|
|

